Miokarditis
| Miokarditis | |
|---|---|
 | |
| Preparat srčne mišičnine z miokarditisom kaže vnetni infiltrat ter edem intersticija. | |
| Specialnost | kardiologija |
| Klasifikacija in zunanji viri | |
| MKB-10 | I09.0, I51.4 |
| MKB-9 | 391.2, 422, 429.0 |
| DiseasesDB | 8716 |
| MedlinePlus | 000149 |
| eMedicine | article/156330 article/890740 article/1612533 |
| MeSH | D009205 |
Miokardítis je vnetje srčne mišičnine (miokarda), ki ga najpogosteje povzročajo virusi, bakterije in imunski procesi. Klinična slika miokarditisa je odvisna od obsega vnetja, zato lahko poteka povsem brez simptomov, lahko pa se kaže z neznačilno sliko okužbe ali kot hitro napredujoče srčno popuščanje, v skrajnih primerih pa lahko vodi tudi do nenadne srčne smrti zaradi motenj srčnega ritma (aritmij).
V Evropi in Severni Ameriki so najpogostejši povzročitelji virusi, kot je Coxsackievirus tipa B, v svetovnem merilu pa je pomemben povzročitelj zajedavec Trypanosoma cruzi, ki povzroča Chagasovo bolezen. Ostali vzroki, vključno z bakterijami in avtoimunskimi bolezni, so dosti redkejši.
Pri sumu na miokarditis najprej opravimo osnovne laboratorijske preiskave s srčnimi označevalci (kot je troponin) in posnamemo elektrokardiogram (EKG). Klinična slika in izvid EKG-ja lahko pogosto kažeta sliko akutnega koronarnega sindroma (kot je miokardni infarkt), zato je treba opraviti koronarno angiografijo, da se izključi ishemično bolezen srca. Končna potrditev diagnoze je mogoča le z biopsijo.
Ukrepe pri zdravljenju delimo na simptomatske, s katerimi zdravimo srčno popuščanje in motnje ritma, ter na specifične oz. usmerjene, s katerimi zdravimo vzrok miokarditisa, npr. okužbo z bakterijami ali zajedavci.
Klinična slika
[uredi | uredi kodo]Splošna simptomatika in motnje prevajanja
[uredi | uredi kodo]Miokarditis se lahko kaže na različne načine, lahko pa je tudi asimptomatski, tj. bolnik ne navaja subjektivnih težav, ob pregledu prav tako ne najdemo posebnih odstopanj. Klinična slika je odvisna predvsem od stopnje in obsežnosti vnetnega procesa v srčni mišici. Epidemioloških študij, ki bi obravnavale simptome in znake pri akutnem ter subakutnem/kroničnem miokarditisu, ni zaslediti. Deloma je vzrok tega verjetno ta, da sama bolezen pogosto poteka klinično nemo in je ne zasledimo, poleg tega pa ne obstaja varen in občutljiv diagnostični test, ki bi potrdil diagnozo miokarditisa.
Splošni simptomi, ki občasno spremljajo miokarditis, so posledica virusne okužbe ali drugega osnovnega obolenja, ki je povzročilo miokarditis, kot so npr. sistemske bolezni veziva. Nespecifični simptomi in znaki so prisotni predvsem v zgodnjih fazah bolezni in vključujejo splošno oslabelost ter utrujenost, vročino in bolečine v mišicah, kar je posledica miotropizma nekaterih virusov (npr. Coxsackievirus tipa A). Kadar spremlja miokarditis tudi perikarditis, se pojavi tudi bolečina v prsnem košu, ki ima po navadi perikarditičen značaj, tj. je ostra, se širi v lopatico ali pa se sploh ne širi, se poslabša v ležečem položaju in je od napora neodvisna. Pri osluškovanju (avskultaciji) lahko slišimo perikardialno trenje.
Motnje prevajanja se pojavijo, kadar vnetni proces zajame prevodni sistem srca. Redko so lahko samostojna manifestacija miokarditisa, klinično pa se izrazijo kot omotice ali izguba zavesti, predvsem pri nekaterih okužbah. Najpogostejši simptom motenj srčnega ritma so palpitacije, tj. neprijetni občutki bitja srca zaradi izjemnih utripov (ekstrasistol), pogosta pa je tudi sinusna tahikardija (hitro utripanje srca). V skrajnih primerih lahko pride do nenadne srčne smrti zaradi ventrikularne tahikardije ali fibrilacije.
Srčno popuščanje
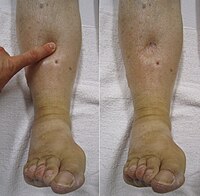
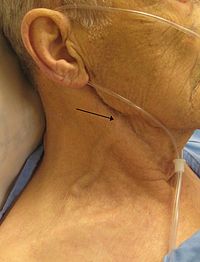
[uredi | uredi kodo]Pri obsežnejšem miokarditisu se pojavijo simptomi in znaki srčnega popuščanja kot posledica dilatativne kardiomiopatije. Običajno se pojavijo v dveh tednih od značilnih začetnih znakov virusne okužbe. Pri mnogih bolnikih se srčno popuščanje prične kazati kot utrujenost in zmanjšana zmogljivost ob naporu. Simptomi in znaki levostranskega popuščanja so občutek težjega dihanja (dispneja), ortopneja (dispneja v ležečem položaju, npr. pri spanju) in hropci ob avskultaciji, v hujših primerih akutni pljučni edem. Znaki desnostranskega srčnega popuščanja so periferne otekline (edemi), polne vratne vene (tj. povišan centralni venski pritisk, CVP) in povečana jetra (hepatomegalija). Pomembna znaka ob globalnem srčnem popuščanju (ki zajema oba prekata), sta tretji in četrti srčni ton (atrijski galop). Ob veliki razširitvi (dilataciji) prekatov se pojavi funkcionalna insuficienca oz, popuščanje mitralne ali trikuspidalne zaklopke, kar ob avskultaciji slišimo kot sistolni šum.
V skrajnih primerih je delovanje prekatov okrnjeno do te mere, da se pojavi kardiogeni šok. Obliko hitro napredujočega miokarditisa z znaki hudega srčnega popuščanja in splošno prizadetostjo bolnika imenujemo fulminantni miokarditis. Značilno se pojavlja pri mlajših bolnikih po predhodnem virusnem obolenju, ultrazvočno pa je vidna močno okrnjena sistolična funkcija levega prekata, ki je normalno velik.
Patogeneza
[uredi | uredi kodo]Vnetje srčne mišičnine lahko povzroči veliko različnih mikrobov ter kemijskih spojin (npr. zdravil in strupov), lahko pa gre za imunsko pogojeno reakcijo. Najpogostejši vzrok so virusne okužbe, med katerimi so pomembni virusi iz družin pikornavirusov ter adenovirusov. Ostali vzroki, vključno z bakterijami, so redki, z izjemo citostatikov (npr. antraciklini), ki so pogost vzrok srčnega popuščanja pri bolnikih z malignimi obolenji.
Razvoj virusnega miokarditisa naj bi potekal v treh fazah.
- V akutni fazi, ki traja prve 4 dni, pride do okužbe srčnomišičnih celic, kar poškoduje celice.
- V subakutni fazi, ki traja do dveh tednov, se prve pojavijo naravne celice ubijalke, ki uničujejo okužene celice. Nato se pojavijo limfociti, med katerimi limfociti B izločajo nevtralizacijska protitelesa, citotoksični limfociti T pa neposredno uničujejo okužene celice. Izrazita infiltracija srčne mišičnine z limfociti T sovpada z najizrazitejšo klinično sliko. Izid bolezni je odvisen od ravnovesja med virusno okužbo ter imunskim odzivom. V večini primerov je odziv ustrezen, virus izgine iz srčne mišičnine po dveh tednih, bolezen se pozdravi brez posledic.
- V primeru neustreznega imunskega odziva preide bolezen v kronično fazo in dilativno kardiomiopatijo. Imunski odziv je pri tem lahko neustrezno šibek (npr. pri bolnikih z AIDS-om) in ne pride do popolne odstranitve virusa, ali pa je odziv prekomeren (gre torej za avtoimunski odziv), kar je širše sprejeta teorija. Verjetno gre pri tem za navzkrižno reakcijo med delci virusa in komponentami gostiteljskih celic zaradi podobnosti v molekularni sestavi (molekularna mimikrija), zaradi česar imunski sistem napada celice lastnega organizma. Nekateri predlagajo, da naj bi bila nagnjenost k miokarditisom tudi družinsko ter starostno pogojena.
V spodnji tabeli so našteti nekateri vzroki miokarditisa, med katerimi prevladujejo mikrobi, in sicer v Evropi ter Severni Ameriki predvsem virusi, v Srednji ter Južni Ameriki pa predvsem Trypanosoma cruzi, ki povzroča Chagasovo bolezen. Najpogostejši vzroki so zapisani z odebeljenimi črkami.
Diagnoza
[uredi | uredi kodo]Laboratorijske preiskave
[uredi | uredi kodo]Pri sumu na miokarditis opravimo najprej osnovne laboratorijske preiskave s srčnimi označevalci oz. markerji (tj. troponin in kreatinin kinaza (CK-MB)) ter posnamemo EKG. Osnovne laboratorijske preiskave po navadi ne odstopajo od normale, občasno najdemo levkocitozo (povišana koncentracija levkocitov) ter povečane vrednosti sedimentacije eritrocitov (SR) in C-reaktivnega proteina (CRP). Vrednosti srčnih markerjev, predvsem troponina, so pogosto zvišane: troponin je zvišan v okoli tretjini primerov, CK-MB pa pri 6 % primerov, pri čemer je raven slednjega sorazmerna z obsegom poškodbe mišičnine.[4] Levkocitoza se pojavi pri četrtini primerov, SR pa je zvišana pri 60 % primerov.[4] V primeru preobčutljivostne reakcije na zdravilo ali okužbe z zajedavci lahko ugotovimo eozinofilijo (povišana koncentracija eozinofilcev). V primeru, da sumimo na srčno popuščanje, naročimo pri laboratorijskih preiskavah še B-natriuretični peptid (BNP oz. njegov del NT-proBNP).
Določanje titrov protiteles IgM in IgG proti najpogostejšim virusom, ki jih povezujemo z miokarditisom, je povečini rutinsko, vendar nima večjega pomena za potrditev diagnoze. Rutinsko se odvzame še kužnine za preiskave na legionele, klamidije in mikoplazme, opravi se še serološke teste za izključitev borelioze, pri kateri se miokarditis lahko pojavi v 2. stadiju bolezni. Treba je poudariti, da naraščajoči titri v obdobju 4-6 tednov kažejo samo na okužbo človeka z določenim mikrobom; za potrditev diagnoze akutnega miokarditisa je potrebna biopsija miokarda.
EKG je lahko normalen, lahko pa pokaže nespecifične spremembe, predvsem v smislu sinusne tahikardije, sprememb ST spojnic in T valov, pojava Q zobcev in atrijskih ali prekatnih ekstrasistol ter prevodnih motenj (tako atrioventrikularni bloki kot tudi interventrikularni bloki, kot so kračni bloki in hemibloki), redkeje pa atrijske fibrilacije. Pojav Q zobcev in levokračnega bloka naj bi bil povezan z večjo smrtnostjo; levokračni blok se pojavi v približno petini primerov. Sprememb ST spojnic in T valov ter pojav Q zobcev pogosto ne moremo ločiti od akutnega miokardnega infarkta, še posebej v primeru regionalnih oz. območnih sprememb določenega predela srčne stene in ob prsnih bolečinah.
Slikovne preiskave
[uredi | uredi kodo]
Rentgenogram (RTG) prsnega koša je lahko povsem normalen, lahko pa pokaže povečano srčno senco zaradi povečanja (dilatacije) srčnih votlin ali perikardialnega izliva. Kot posledica levostranskega srčnega popuščanja je lahko viden pljučni edem s poudarjeno pljučno risbo, prerazporeditvijo obtoka v zgornje pljučne režnje in Kerleyjevimi črtami B, lahko je prisoten tudi plevralni izliv v bazalnih predelih.
Ultrazvok (UZ) srca je ključna metoda za oceno prizadetosti delovanja prekatov. Z njim lahko opazimo razširitev prekatov, spremembo oblike (tj. močno razširjen prekat je okrogle oz. sferične oblike), zmanjšanje gibljivosti (hipokinezije) srčne stene, perikardialni izliv, strdke, funkcionalno popuščanje mitralne in trikuspidalne zaklopke ter izmerimo spremembe v pretokih.
V primeru, ko je klinična slika bolj podobna akutnemu koronarnemu sindromu (AKS), ob visokem tveganju za ishemično bolezen srca, ugotovljenem pri neinvazivnih preiskavah, ali kadar s prej opisanimi preiskavami ne ugotovimo vzroka srčnega popuščanja, se opravi koronarno angiografijo.
Novejša slikovna metoda je magnetnoresonančno slikanje (MRI) srca z gadolinijevim kontrastom, ki prikaže edem in poškodbo mišičnih celic. Porazdelitev sprememb je drugačna kot pri ishemiji, tj. spremembe so pogosto razporejene žariščno (fokalno), predvsem v epikardnem in srednjem delu sten prekatov.
Biopsija
[uredi | uredi kodo]
Miokarditis se dokončno potrdi z biopsijo miokarda in histološkim pregledom vzorca. Občutljivost metode je sicer majhna (do 35 %), zato so možni lažno negativni izvidi. Vzroki za to so med drugim verjetno žariščna narava sprememb ter prehodni potek vnetnih procesov. Nekatere študije nakazujejo, da naj bi kombiniranje biopsije in MRI srca znižalo število lažno negativnih izvidov.
Sam postopek odvzema vzorcev je minimalno invaziven postopek, najresnejši zaplet pri tem pa je perforacija srčne stene s posledično tamponado srca (okoli 1 %), kateremu pa se lahko izognemo s pomočjo 3D UZ srca ali računalniške tomografije (CT). Pred biopsijo je treba izključiti druge vzroke srčnega popuščanja, kot so ishemična bolezen srca in okvare srčnih zaklopk.
Biopsijo miokarda opravimo pri naslednjih primerih nepojasnjenega novo nastalega srčnega popuščanja:
- Sum na fulminantni miokarditis, ki traja manj kakor 2 tednov, spremljajo pa ga znaki hitro napredujočega srčnega popuščanja ali kardiogenega šoka;
- Srčno popuščanje, ki traja od 2 tednov do 3 mesecev in je neodzivno na simptomatično zdravljenje. Levi prekat je razširjen, pridružene so prekatne tahikardne motnje srčnega ritma ali motnje atrioventrikularnega prevajanja (pogosto pri gigantoceličnemu miokarditisu).
Histološki pregled razkrije celične inflitrate s histiociti ali mononuklearnimi celicami, s pridruženo poškodbo mišičnih celic ali brez. Posebne zvrsti so eozinofilni, granulomatozni ter gigantnocelični miokarditis, za katerega so patognomonične (tj. značilne) večjedrne celice velikanke. Pri subakutnem in kroničnem miokarditisu lahko najdemo intersticijsko zabrazgotinjenje (fibrozo).
Dallasovi kriteriji definirajo naslednje:
- Aktivni miokarditis ima vnetni infiltrat s pridruženo nekrozo oz. degeneracijo mišičnih celic, ki ni tipična za ishemijo. Infiltrati so povečini sestavljeni iz mononuklearnih celic, lahko pa so iz nevtrofilcev ali občasno iz eozinofilcev.
- Mejni miokarditis ima redke infiltrate ali pa poškodba celic ni razvidna.
Poleg Dallasovih kriterijev obstajajo še imunohistološki kriteriji. Evropsko združenje kardiologov (ESC) definira imunohistokemični kriterij za vnetni infiltrat pri miokarditisu kot število levkocitov ≥14/mm2, pri čemer je število monocitov do 4/mm2, število CD3 pozitivnih limfocitov T pa ≥7/mm2.
Histološki pregled lahko v nekaterih primerih razkrije vzrok miokarditisa, predvsem pri toksoplazmozi, Chagasovi bolezni, Lymski boreliozi ter okužbi s T. spiralis in citomegalovirusom (CMV). Z elektronskim mikroskopom lahko izključimo poškodbo zaradi toksičnih vplivov antraciklinov. Dokazovanje virusnega genoma z metodo verižne reakcije s polimerazo (PCR) v vzorcu lahko razkrije določenega virusnega povzročitelja, vendar je klinična uporabnost nejasna. V splošnem naj bi bilo vztrajanje delcev virusov v srčni mišičnini povezano z napredujočim srčnim popuščanjem, odsotnost pa z izboljšavo poteka bolezni.
Zdravljenje
[uredi | uredi kodo]Bolniki z akutnim miokarditisom sodijo v bolnišnico. Spremljati je treba morebiten razvoj oz. slabšanje srčnega popuščanja, motenj ritma in prevajanja ter pojav strdkov. Ukrepe pri zdravljenju delimo na simptomatske, s katerimi zdravimo srčno popuščanje in motnje ritma, ter na specifične oz. usmerjene, s katerimi zdravimo vzrok miokarditisa oz. sistemsko bolezen.
Simptomatski ukrepi so temelj zdravljenja. V akutni fazi je pomemben počitek, saj telesna aktivnost poveča razmnoževanje virusov in obseg vnetja. Počitek mora trajati toliko časa, dokler se klinična slika ne izboljša ali dokler izvidi biopsij ne pokažejo umiritev vnetja. V primeru vročine damo antipiretike, ki ne smejo biti iz skupine NSAID; tako lahko damo npr. paracetamol. Protibolečinska sredstva (analgetiki) so učinkoviti pri perikardialni bolečini. Zdravljenje morebitne hude anemije lahko zmanjša obremenitev srca. Kajenje in pitje alkohola se strogo odsvetuje.
Pri srčnem popuščanju je treba omejiti vnos tekočin. V zdravljenje se uvede zaviralca angiotenzin pretvarjajočega encima (ACEI) ali zaviralca angiotenzina II, beta blokator in spironolakton, po potrebi še diuretik. Fulminantni potek s pljučnim edemom ali kardiogenim šokom zahteva infuzijo tekočin in pozitivna inotropna sredstva (ki ojačajo moč krčenja), včasih pa so našteti ukrepi nezadostni, zato je potrebna mehanska podpora, npr. z intraaortno balonsko črpalko. Ob napredujočem popuščanju, ki se ne odziva na zdravljenje, je indicirana presaditev srca.
Motnje ritma se zdravi po enakih načelih kot pri drugih srčnih boleznih. Antiaritmiki so potrebni pri tahikardnih motnjah ali motnjah prekatnega ritma, izogibati se je treba zdravilom z močnim zaviralnim inotropnim učinkom. Pri simptomatskih bradikardnih motnjah ritma (tj. premajhna frekvenca utripov) ali višje ležečih motnjah prevajanja (tj. AV blok 3. stopnje in 2. stopnje tipa 2) je indicirana vstavitev srčnega spodbujevalnika.
Specifično zdravljenje je mogoče pri okužbah z bakterijami in zajedavci ter pri sistemskih boleznih veziva, vendar ni jasnih dokazov, da bi zdravljenje vplivalo na potek miokarditisa. Protivirusna zdravila, kot so npr. interferoni in ribavirin, nimajo dokazane vloge pri zdravljenju, imunosupresivi niso učinkoviti. Pri gigantoceličnem miokarditisu je deloma učinkovita kombinacija glukokortikoida in ciklosporina. V zgodnjih fazah miokarditisa, pridruženega sarkoidozi in celiakiji, so uspešni imunosupresivi, predvsem glukokortikoidi.
Prognoza
[uredi | uredi kodo]Večina bolnikov nima izrazite klinične slike in bolezen prebolijo brez posledic. Bolniki, pri katerih se zgodaj pojavi hitro napredujoče srčno popuščanje, imajo petletno preživetje okoli 50 %. Dolgoročna prognoza bolnikov s fulminantnim miokarditisom (če preživijo akutno fazo bolezni) je dosti boljša, desetletno preživetje presega 90 %. Najslabšo prognozo ima gigantocelični miokarditis s petletnim preživetjem pod 20 %.
Epidemiologija
[uredi | uredi kodo]Natančna pojavnost (incidenca) miokarditisa ni znana. Glede na rutinske obdukcije (avtopsije) naj bi od 1–9 % bolnikov imelo vnetje srčne mišičnine.[5] Pri mladih odraslih osebah naj bi bil miokarditis vzrok za petino vseh primerov nenadne srčne smrti.[5] Med bolniki z AIDS-om je miokarditis najpogostejša patologija na srcu pri obdukciji, prisoten pa je pri več kot polovici primerov.[6]
Zgodovina
[uredi | uredi kodo]Najstarejši dokumentirani primeri miokarditisa segajo v zgodnje 17. stoletje,[7] vendar je izraz »miokarditis« uvedel nemški zdravnik Joseph Friedrich Sobernheim leta 1837.[8] Čeprav je miokarditis v kliničnem in patološkem smislu jasno definiran kot vnetje miokarda, so definicija, razvrstitev, diagnoza in zdravljenje miokarditisa vrsto let predmet številnih razprav, čeprav je jasnejši oris podala uvedba biopsije v diagnostiko.[9]
Sklici in opombe
[uredi | uredi kodo]- ↑ 1,0 1,1 1,2 1,3 1,4 Dennert R.; Crijns H.J.; Heymans S. (2008). »Acute viral myocarditis«. Eur Heart J. Zv. 29, št. 17. str. 2073–82. doi:10.1093/eurheartj/ehn296. PMC 2519249.
- ↑ Aziz F.; Doddi S.; Penupolu S. (2009). »Human Immunodeficiency Virus–Associated Myocarditis«. The Internet Journal of Internal Medicine. Zv. 8, št. 2. Pridobljeno 1. maja 2015.
- ↑ Obeyesekere I.; Hermon Y. (1973). »Arbovirus heart disease: myocarditis and cardiomyopathy following dengue and chikungunya fever--a follow-up study«. Am Heart J. Zv. 85, št. 2. str. 186–94. PMID 4688831.
- ↑ 4,0 4,1 Crawford, 2014.
- ↑ 5,0 5,1 Feldman AM; McNamara D (2000). »Myocarditis«. N Engl J Med. Zv. 343, št. 19. str. 1388–98. doi:10.1056/NEJM200011093431908. PMID 11070105.
- ↑ Cooper L.T. (2009). »Myocarditis«. N Engl J Med. Zv. 360, št. 15. str. 1526–35. doi:10.1056/NEJMra0800028. PMID 19357408. Arhivirano iz prvotnega spletišča dne 12. aprila 2009. Pridobljeno 3. maja 2015.
- ↑ Schölmerich P. (1983). "Myocarditis — Cardiomyopathy Historic Survey and Definition". International Boehringer Mannheim Symposia, 1:5.
- ↑ Sobernheim JS. (1837). Praktische Diagnostik der inneren Krankheiten mit vorzueglicher Ruecksicht auf pathologische Anatomic. Berlin: Hirschwald, str. 117.
- ↑ Magnani JW; Dec GW (2006). »Myocarditis«. Circulation. Zv. 113. str. 876–90. doi:10.1161/CIRCULATIONAHA.105.584532.
Viri
[uredi | uredi kodo]- Cooper LT, jr. (marec 2015). "Clinical manifestations and diagnosis of myocarditis in adults" [elektronski vir]. McKenna WJ & Hunt SA (ur.) UpToDate, Waltham, MA. Pridobljeno 21.4.2015.
- Crawford MH. (2014). "Chapter 25: Myocarditis". V: Crawford MH. (ur.) Current Diagnosis & Treatment: Cardiology, 4 izdaja. [elektronski vir]. New York: McGraw-Hill Health Professions Division; AccessMedicine (distributer). Pridobljeno 20.4.2014.
- Papadakis MA, McPhee SJ. (2015). "Myocarditis". V: Papadakis MA, McPhee SJ. (ur.) Quick Medical Diagnosis & Treatment. [elektronski vir]. New York: McGraw-Hill Health Professions Division; AccessMedicine (distributer). Pridobljeno 2.5.20154.
- Pernat A. (2011). "Miokarditis". V: Košnik M, Mrevlje F in Štajer D s sod. (ur.) Interna medicina, 4. izdaja. Ljubljana: Littera picta, str. 291-6. ISBN 978-961-6030-80-9