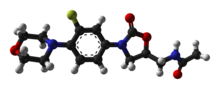
Linezolid
 | |
 | |
| Klinični podatki | |
|---|---|
| Licenčni podatki | |
| Nosečnostna kategorija | |
| Način uporabe | i.v., p.o. |
| Oznaka ATC | |
| Pravni status | |
| Pravni status |
|
| Farmakokinetični podatki | |
| Biološka razpoložljivost | ~ 100 % (peroralno) |
| Vezava na beljakovine | nizka (31 %) |
| Presnova | jetrna (50–70 %, CYP ni vključen) |
| Razpolovni čas | 4,2–5,4 ure (krajši pri otrocih) |
| Izločanje | neledvično, skozi ledvice in z blatom |
| Identifikatorji | |
| |
| Številka CAS | |
| PubChem CID | |
| DrugBank | |
| ChemSpider | |
| CompTox Dashboard (EPA) | |
| ECHA InfoCard | 100.121.520 |
| Kemični in fizikalni podatki | |
| Formula | C16H20FN3O4 |
| Mol. masa | 337,346 g/mol |
Linezolid je sintetični antibiotik, ki se uporablja pri hudih okužbah z grampozitivnimi bakterijami, odpornimi proti številnih drugim antibiotikom. Spada v skupino oksazolidinonov in je učinkovit proti večini grampozitivnih bakterij, ki povzročajo bolezni, vključno s streptokoki, proti vankomicinu odpornimi enterokoki (VRE) in proti meticilinu odpornim Staphylococcus aureus (MRSA).[1] Glavne indikacije linezolida so okužbe kože in mehkih tkiv ter pljučnice (zlasti bolnišnične), čeprav je čedalje pogostejša nenamenska uporaba za številne druge okužbe. Proizvajalec Pfizer ga je dal na tržišče pod različnimi zaščitenimi imeni: Zyvox® (v ZDA, Avstraliji ...), Zyvoxid® (v Evropi) in Zyvoxam® (v Kanadi in Mehiki).
Učinkovina je bila odkrita v 90-ih, dovoljenje za promet pa je prejela leta 2000; linezolid je bil prvi oksazolidinonski antibiotik, prisoten na tržišču, in je zaenkrat še edini, čeprav so drugi v fazi razvoja. Je zaviralec sinteze beljakovin in na ta način zavira bakterijsko rast. Tak mehanizem izrabljajo številni antibiotiki, vendar kaže, da je mehanizem delovanja linezolida edinstven, značilen za oksazolidinone. Bakterijska odpornost proti linezolidu je zaenkrat redka.
Pri kratkotrajni uporabi je linezolid sorazmerno varna učinkovina; uporablja se lahko pri bolnikih vseh starosti in tudi pri bolnikih z okvarami ledvic ali jeter. Med neželene učinke pri kratkotrajni uporabi sodijo glavobol, driska, slabost. Pri dolgotrajnejši uporabi pa naj bi povzročal hude neželene učinke, kot sta zaviranje delovanja kostnega mozga in trombocitopenijo (znižanje števila krvnih ploščic); opisana neželena učinka se pojavljata zlasti pri več kot dvotedenskem dajanju. Če se aplikacija ne prekine, lahko povzroči periferno nevropatijo, ki je lahko tudi nepovratna, poškodbe vidnega živca in laktacidozo (kopičnje mlečne kisline) – ti neželeni učinki so posledica mitohondrijske toksičnosti.
Linezolid je precej drago zdravilo; en cikel zdravljenja lahko stane več tisoč evrov.[2] Vendar pa podatki kažejo, da je v primerjavi z drugimi antibiotiki stroškovno učinkovitejši,[3] predvsem zaradi možnosti prehoda z intravenskega dajanja na peroralno uporabo, ko je bolnik dovolj stabilen, in pri tem ni potrebno spreminjanje odmerka.
Zgodovina
[uredi | uredi kodo]Že od 50-ih let prešnjega stoletja je znano, da so oksazolidinoni zaviralci monoaminske oksidaze. Njihovo protimikrobno delovanje so odkrili v 70-ih.[4] Leta 1978 je družba DuPont patentirala niz oksazolidinonskih derivatov kot učinkovite spojine proti bakterijskim in glivičnim okužbam rastlin, leta 1984 pa so z novim patentom zaščitili njihovo uporabo pri bakterijskih okužbah pri sesalcih.[4][5] Leta 1987 so pri DuPontu predstavili podroben opis oksazolidinonov kot nove skupine antibiotikov s svojstvenim mehanizmom delovanja.[4][6] Zgodnje spojine so izkazale hepatotoksične učinke in nadaljnji razvoj se je zato zaustavil.[7]
Podjetje Pharmacia & Upjohn je v 90-ih začela s svojim raziskovanjem oksazolidinonov. Študije razmerja med strukturo in delovanjem so vodile do razvoja več podskupin oksazolidinonskih derivatov z različnimi varnostnimi profili in protimikrobno učinkovitostjo. Dve spojini sta postali kandidatki za učinkovino: eperezolid in linezolid.[8][9] V predkliničnih študijah sta potencialni učinkovini izkazovali podobno varnost in protimikrobno učinkovitost, zato sta obe prešli v fazo I kliničnih raziskav, da bi ugotovili razlike v farmakokinetiki.[7][10] Tako so ugotovili farmakoknetično prednost pri linezolidu zaradi potrebe po le dvakrat dnevni aplikaciji, medtem ko je bilo treba dajati eperezolin trikrat dnevno, da so dosegli podobno izpostavljenost zdravilu. Zato je v nadaljnje raziskovanje prešel linezolid.[8] Ameriški Urad za prehrano in zdravila (FDA) je izdalo dovoljenje za trženje zdravila v ZDA 18. aprila 2000.[11] Zdravilo je nato dobilo dovoljenje za promet v Braziliji junija 2000,[12] v Veliki Britaniji januarja 2001,[9][13] na Japonskem in v Kanadi aprila 2001,[14][15][16] v Evropi (v različnih mesecih leta 2001, odvisno od države),[17] in nato še v drugih dražvah latinske Amerike in Azije.[15]
Zaenkrat je linezolid edini oksazolidinonski antibioti na tržišču,[18] vendar so nekatere druge učinkovine v fazi razvoja, npr. posizolid (AZD2563),[19] ranbezolid (RBx 7644),[20] torezolid (TR-701)[18][21] in radezolid (RX-1741).[22]
Spekter delovanja
[uredi | uredi kodo]Linezolid je učinkovit proti vsem klinično pomembnim grampozitivnim bakterijam (le-te so obdane z debelim peptidoglikanskim slojem in so brez zunanje membrane), tudi proti Enterococcus faecium in Enterococcus faecalis (vključno s proti vankomicinu odpornimi enterokoki), Staphylococcus aureus (vključno s proti meticilinu odpornim Staphylococcus aureus, MRSA), Streptococcus agalactiae, Streptococcus pneumoniae, Streptococcus pyogenes, alfahemolitičnim streptokokom, Listeria monocytogenes in korinebakterijam (slednje so med najobčutljivejšimi na linezolid z minimalno inhibitorno koncentracijo manj kot 0,5 mg/L).[1][5][23] V raziskavah in vitro izkazuje linezolid tudi visoko učinkovitost proti nekaterim mikobakterijam.[5] Podatki kažejo, da je zelo učinkovit proti bakterijam iz rodu nokardij, vendar avtorji zaradi visokih stroškov in potencialnih resnih neželenih učinkov priporočajo kombiniranje z drugimi antibiotiki oziroma uporabo v primerih, ko druge oblike antibiotičnega zdravljenja niso uspešne.[24]
Linezolid naj bi deloval bakteriostatično na večino bakterij (zavre njihovo rast in razmnoževanje, vendar jih ne ubije), proti streptokokom pa izkazuje tudi delno baktericidni učinek (jih ubije).[1][25] Nekateri avtorji navajajo, da se linezolid kljub bakteriostatičnemu učinku v raziskavah in vitro obnaša v in vivo razmerah kot baktericidni antibiotik, ker zavre proizvodnjo stafilokoknih in streptokoknih toksinov.[8] Izkazuje tudi postantibiotični učinek, ki za večino bakterij znaša eno uro. To pomeni, da je ta čas bakterijska rast zavrta, čeprav so v krvi koncentracije antibiotika zelo nizke.[26]
Gramnegativne bakterije
[uredi | uredi kodo]Linezolid nima klinično pomembnega učinka na večino gramnegativnih bakterij; na primer psevdomonasi in enterobakterije niso občutljive.[25] In vitro je učinkovit proti Pasteurella multocida,[1][27] Fusobacterium, Moraxella catarrhalis, Legionella, Bordetella, in Elizabethkingia meningoseptica ter zmerno učinkovit (z minimalno inhibitorno koncentracijo 8 mg/L za 90 % sevov) proti Haemophilus influenzae.[25][28] Zaradi učinkovitega delovanja se je linezolid uporabljal kot zdravilo druge izbire pri zdravljenju okužb s Capnocytophaga.[29][30]
Primerljivi antibiotiki
[uredi | uredi kodo]Spekter delovanja linezolida proti grampozitivnim bakterijam je podoben kot pri glikopeptidnih antibiotikih (predvsem vankomicin, ki je dolgo veljal za standard v zdravljenju okužb z MRSA); pogoste so primerjave med linezolidom in vankomicinom.[26][31] Drugi primerljivi antibiotiki so teikoplanin (prav tako glikopeptidni antibiotik), kvinupristin/dalfopristin (kombinacija dveh streptograminov, neučinkovita proti E. faecalis)[7] in daptomicin (lipopeptid); nekateri so še v fazi razvoja, npr. ceftobiprol, dalbavancin in telavancin. Linezolid je edini, ki se lahko uporablja peroralno (z zaužitjem).[26] V prihodnosti bi lahko predstavljala oritavancin in iklaprim uporabni alternativni učinkovini za peroralno uporabo, vendar sta oba še v zgodnjih fazah kliničnega razvoja.[26]
Terapevtska uporaba
[uredi | uredi kodo]Glavna indikacija linezolida je zdravljenje hudih okužb z grampozitivnimi bakterijami, ki so odporne proti drugim antibiotikom; ne sme se uporabljati pri okužbah, ki so občutljive na antibiotike z ožjim spektrom delovanja, kot so penicilini in cefalosporini. Linezolid je tako v poljudnem tisku kot strokovnih člankih pogosto opisan kot rezervni antibiotik, torej antibiotik, se uporablja preudarno, da bakterije ne razvijejo odpornosti.[32][33]
V ZDA je Urad za prehrano in zdravila (FDA) odobril naslednje indikacije: okužbe s proti vankomicinu odpornimi enterokoki, z invazijo bakterij v krvni obtok ali brez nje; bolnišnične pljučnice in zunajbolnišnične pljučnice, ki jih povzročata S. aureus ali S. pneumoniae; zapletene okužbe kože in kožnih struktur, ki jih povzročajo na linezolid občutljive bakterije, vključno z okužbami diabetičnega stopala, razen če pride pride do zapleta z osteomielitisom (okužba kostnine in kostnega mozga); druge okužbe kože ali mehkih tkiv, ki jih povzročata S. pyogenes ali S. aureus.[1] V Združenem kraljestvu so pljučnice in zapletene okužbe kože in kožnih struktur edine predpisane indikacije.[13] Po podatkih je linezolid varno in učinkovito zdravilo za uporabo pri otrocih in novorojenčkih, prav tako kot pri odraslih.[26] Enake indikacije ima zdravilo tudi v Sloveniji.[34]
Okužbe kože in mehkih tkiv
[uredi | uredi kodo]Obsežna metaanaliza randomiziranih nadzorovanih raziskav je pokazala, da je linezolid pri zdravljenju okužb kože in mehkih tkiv z grampozitivnimi bakterijami učinkovitejši od glikopeptidnih antibiotikov (npr. vankomicin ali teikoplanin) ali betalaktamskih antibiotikov.[35] Manjše študije kažejo tudi na prednost pred teikoplaninom pri vseh hudih grampozitivnih okužbah.[36]
Pri zdravljenju diabetičnega stopala se je linezolid izkazal kot cenejši in učinkovitejši od vankomicina.[37] Leta 2004 je neslepa študija pokazala, da je linezolid nasploh enako učinkovit kot ampicilin/sulbaktam ali koamoksiklav in veliko učinkovitejši pri bolnikih z razjedami na stopalu in brez osteomielitisa, vendar je tudi pogostnost neželenih učinkov znatno večja.[38][39] Metaanaliza iz leta 2008, ki je upoštevala 18 randomiziranih nadzorovanih raziskav, pa je pokazala, da je zdravljenje z linezolidom neučinkovito v enakem obsegu kot pri drugih antibiotikih, ne glede na to, ali je pri bolniku prisoten osteomielitis.[40]
Nekateri avtorji dajejo prednost uporabi kombinacije cenejših in stroškovno učinkovitejših zdravil (na primer kotrimoksazol in rifampicin ali klindamicin) pri okužbah kože in mehkih tkiv, če to omogoča občutljivost povzročitelja.[39][41]
Pljučnica
[uredi | uredi kodo]Pri zdravljenju pljučnice ni dokazov, da bi obstajale znatne razlike v uspešnosti zdravljenja z linezolidom, glikopeptidi ali ustreznimi betalaktamskimi antibiotiki.[35] Smernice za zdravljenje zunajbolnišnične pljučnice, ki sta jih razvila Ameriško torakalno združenje in Ameriško društvo za nalezljive bolezni, priporočajo linezolid kot rezervni antibiotik za primere, ko je MRSA dokazano povzročitelj bolezni ali če obstaja sum na MRSA na osnovi kliničnih znakov.[42] Smernice Britanskega torakalnega društva ne priporočajo linezolida kot zdravilo prvega izbora, temveč kot alternativo vankomicinu.[43] Linezolid je tudi sprejemljiva oblika zdravljenje zunajbolnišničnih pljučnic, ki jih povzročajo pnevmokoki, odporni proti penicilinom.[42]
Za bolnišnične pljučnice, povzročene z MRSA, ameriške smernice priporočajo kot zdravilo prvega izbora bodisi linezolid bodisi vankomicin.[44] Nekatere študije so pokazale, da ima linezolid pri zdravljenju bolnišničnih pljučnic prednost pred vankomicinom, zlasti pri z respiratorjem povezani pljučnici, povzročeni z MRSA, najbrž zato, ker linezolid prehaja v veliko večji meri v bronhialno tekočino kot vankomicin. Vendar so se porodila določena vprašanja v zvezi s temi študijami, ki postavljajo pod vprašaj rezultate, ki dajejo prednost linezolidu.[39] Vsekakor ima linezolid dve prednosti: biološko uporabnost (omogoča enostaven preklop na peroralno zdravljenje) in da je primeren tudi za bolnike s slabim ledvičnim delovanjem (medtem ko je pri vankomicinu v takih primerih težavno določiti pravo odmerjanje).[44]
Nenamenska uporaba
[uredi | uredi kodo]
Velja, da se tako imenovane »globoke« okužbe, kot sta osteomielitis in bakterijski endokarditis, zdravijo z baktericidnimi in ne bakteriostatičnimi antibiotiki. Vendar pa so bile izvedene predklinične študije, ki so vrednotile učinkovitost linezolida pri teh vrstah okužb;[8] tudi v klinični praksi je bilo zdravilo uporabljano uspešno. Zgleda, da je linezolid primeren za zdravljenje bakterijskega endokarditisa, ki ga povzročajo večkratno odporne grampozitivne bakterije, čeprav ni na voljo visokokakovostnih dokazov, ki bi podpirali to uporabo.[46][47] Izidi zdravljenja enterokoknega endokarditisa so bili različni; v nekaterih primerih je bilo zdravljenje uspešno, v drugih primerih pa odziva na zdravljenje ni bilo.[48][49][50][51][52][53]
Obstajajo tudi nizko- do srednjekakovostni dokazi o uporabi linezolida pri okužbah kosti in sklepov, vključno s kroničnim osteomielitisom, vendar v primeru, da je potrebno dolgotrajno zdravljenje, znatne zadržke predstavljajo neželeni učinki.[54][55][56][57][58][59]
V kombinaciji z drugimi zdravili so linezolid uporabili tudi za zdravljenje tuberkuloze.[60] Optimalno odmerjanje za to uporabo ni določeno. Pri odraslih so z dobrimi izidi uporabili tako enkrat kot dvakrat dnevno odmerjanje. Po navadi je potrebnih več mesecev zdravljenja in ne glede na odmerjanje je pojavnost neželenih učinkov visoka.[61][62] Na voljo ni dovolj zanesljivih dokazov o učinkovitosti in varnosti, ki bi podpirali omenjeno indikacijo v rutinskem zdravljenju.[26]
Raziskovali so tudi vlogo linezolida kot alternativo vankomicinu pri zdravljenju febrilne nevtropenije pri rakavih bolnikih s sumom na grampozitivno okužbo.[63] Gre tudi za enega redkih antibiotikov, ki se razporeja v očesno steklovino in bi se lahko potencialno učinkovito uporabljal pri zdravljenju endoftalmitisa (vnetja notranjosti zrkla[64]), ki ga povzročajo občutljive bakterije. Vendar je tudi primeru tovrstne uporabe le malo dokazov, saj se bakterijski endoftalmitis na splošno učinkovito zdravi z apliciranjem vankomicina neposredno v oko.[39]
Okužbe osrednjega živčevja
[uredi | uredi kodo]Raziskave na živalih z meningitisom, povzročenim s Streptococcus pneumoniae, so pokazale, da linezolid dobro prodira v cerebrospinalno tekočino, vendar je bila učinkovitost slabša kot pri drugih antibiotikih.[5][65] Na voljo ni dovolj visokokakovostnih dokazov, ki bi podpirali rutinsko uporabo linezolida pri zdravljenju bakterijskega meningitisa. Vendar se kljub temu uspešno uporablja v veliko primerih okužb osrednjega živčevja, ki jih povzročajo občutljive bakterije, in predlagan je kot smiselna izbira pri indikacijah, kjer so druge oblike zdravljenja omejene ali kjer drugi antibiotiki niso učinkoviti.[29][66] Smernice Ameriškega združenja za infekcijske bolezni priporočajo linezolid kot zdravilo prve izbire za meningitis, povzročen z VRE, in kot alternativo vankomicinu pri zdravljenju meningitisa, povzročenega z MRSA.[67] Linezolid se je izkazal kot prednostno zdravilo pred vankomicinom pri zdravljenju nebolnišničnih okužb osrednjega živčevja z MRSA, vendar je bilo do leta 2009 objavljenih zelo malo primerov takih okužb.[68]
S katetri povzročene okužbe
[uredi | uredi kodo]Marca 2007 je FDA objavila rezultate randomizirane, nadzorovane, neslepe klinične raziskave faze III, v kateri so linezolid primerjali z vankomicinom pri zdravljenju okužbe obtočil, povzročene s centralnim venskim katetrom. Bolnike, zdravljene z vankomicinom, so lahko preklopili na zdravljenje z oksacilinom ali dikloksacilinom v primeru, da je bila povzročiteljska bakterija občutljiva na ta dva antibiotika, in tako pri linezolidu kot pri vankomicinu so bolniki lahko prejemali tudi ustrezno zdravilo proti gramnegativnim bakterijam, če je bilo potrebno.[69] Sama študija je bila objavljena januarja 2009.[70]
Pri linezolidu je bila smrtnost statistično značilno višja napram primerjanim antibiotikom. Ob upoštevanju izidov pri vseh bolnikih se je izkazalo, da je umrlo 21,5 % bolnikov, zdravljenih z linezolidom, in 16 % tistih, ki so prejemali vankomicin (oziroma v nadaljevanju oksacilin/dikloksacilin). Razlika naj bi bila posledica slabše učinkovitosti linezolida pri zdravljenju gramnegativnih okužb ali mešanih gramnegativno-grampozitivnih okužb. Pri bolnikih, pri katerih je bila okužba posledica le grampozitivnih bakterij, je bil linezolid enako učinkovit in varen kot vankomicin.[69][70] Posledično je FDA obvestila zdravstvene strokovnjake, da linezolid ni odobren za zdravljenje s katetri povezanih okužb ali okužb, ki jih povzročajo gramnegativne bakterije, ter da je treba izbrati primernejše zdravljenje, če je potrjena gramnegativna okužba ali če obstaja sum nanjo.[69]
Neželeni učinki
[uredi | uredi kodo]Pri kratkotrajni uporabi je linezolid relativno varno zdravilo.[31] Pogosti neželeni učinki (pojavijo se pri več kot 1 % bolnikov) linezolida so driska (pri 3–5 % bolnikov v kliničnih raziskavah), glavobol (1–11 %), siljenje na bruhanje (3–10 %), bruhanje (1–4 %), izpuščaj (2 %), zaprtje (2 %), moteno okušanje (1–2 %) in obarvanost jezika (0,2–1 %).[2] Pojavijo se lahko glivične okužbe, kot sta kandidoza ustne votline ali vaginalna kandidoza, saj linezolid zavira normalno bakterijsko floro in tako naredi prostor za razširitev glivic (t. i. antibiotična kandidoza).[2] Redkejši, a potencialno hujši neželeni učinki so preobčutljivostna reakcija, pankreatitis in povišane vrednosti transaminaz, ki lahko kažejo na jetrno okvaro.[2][9] Za razliko od nekaterih drugih antibiotikov, kot so kinoloni in eritromicin, linezolid ne vpliva na interval QT, ki je merilo električne prevodnosti srca.[9][71] Adverse effects in children are similar to those that occur in adults.[71]
Kot skorajda vsi antibiotiki se tudi linezolid povezuje s povzročanjem driske zaradi okužbe s Clostridium difficile in psevdomembranskega kolitisa, vendar slednji ni pogost, v kliničnih raziskavah se pojavlja pri okoli enemu na dva tisoč bolnikov.[2][9][71][72] Zgleda, da je C. difficile v razmerah in vitro občutljiv na linezolid in linezolid je bil celo predlagan za zdravljenje s to bakterijo povezane driske.[73]
Od leta 2009 je v Združenem kraljestvu linezolid označen s črnim trikotnikom, kar pomeni, da ga Komisija za humano medicino britanske agencije za zdravila intenzivno preučuje v kliničnih raziskavah po utrženju.[13]
Dolgotrajna uporaba
[uredi | uredi kodo]Pri zdravljenju se lahko pojavi zavrto delovanje kostnega mozga, ki se kaže zlasti kot trombocitopenija (znižano število krvnih ploščic); to je edini neželeni učinek, ki se kaže znatno pogosteje pri linezolidu kot pri glikopeptidnih ali betalaktamskih antibiotikih.[35] Redko se pojavi pri bolnikih, ki prejemajo linezolid 14 dni ali manj, pogosteje pa pri dolgotrajnejši uporabi ali pri bolnikih z ledvično odpovedjo.[9][74] Poročilo primera iz leta 2004 navaja, da naj bi piridoksin (oblika vitamina B6) pomagal pri preprečevanju slabokrvnosti in trombocitopenije, ki ju povzroča linezolid,[75] vendar pa kasnejše obsežnejše raziskave niso potrdile tega zaščitnega učinka.[76]
Dolgotrajno uporabo linezolida povezujejo tudi s periferno nevropatijo in nevropatijo vidnega živca, ki se pojavita predvsem po večmesečni uporabi in sta lahko nepovratni.[77][78][79][80] Čeravno mehanizem poškodbe ni pojasnjen, kot vzrok predpostavljajo mitohondrijsko toksičnost;[81][82] linezolid ima škodljive učinke na mitohondrije najbrž zaradi podobnosti mitohondrijskih in bakterijskih ribosomov.[83] Tudi laktična acidoza, potencialno življenjsko ogrožajoče nastajanje mlečne kisline v telesu, naj bi bila posledica mitohondrijske toksičnosti.[81] Zaradi teh neželenih učinkov pri dolgotrajni uporabi proizvajalec priporoča med zdravljenjem z linezolidom tedensko spremljanje krvne slike, s čimer se ugotavlja morebitno zaviranje kostnega mozga, ter odsvetuje uporabo, daljšo od 28 dni.[1][9]
Obširnejši protokol o spremljanju hudo bolnih bolnikov, ki prejemajo linezolid, z namenom zgodnjega ugotavljanja škodljivih učinkov je razvila in predlagala ekipa raziskovalcev iz avstralskega Melbourna. Protokol vključuje dvakrat tedensko spremljanje krvne slike in jetrnih testov (določanje koncentracije mlečne kisline v serumu za zgodnje ugotavljanje laktične acidoze), pregled vseh zdravil, ki jih bolnik uporablja, ter prekinitev uporabe tistih zdravil, ki lahko izkazujejo interakcije z linezolidom, in redne očesne in nevrološke preglede bolnikov, ki prejemajo linezolid več kot 4 tedne.[84]
Neželene učinke pri dolgotrajni uporabi so ugotovili šele v raziskavah po utrženju (4. faza kliničnega preskušanja). Zaviranja delovanja kostnega mozga niso ugotovili v 3. fazi kliničnega preskušanja, kjer trajanje zdravljenja ni presegalo 21 dni. Čeprav se je pri nekaterih posameznikih v zgodnjih raziskavah pojavila trombocitopenija, se je le-ta izkazala za povrnljivo in se ni pojavljala znatno pogosteje kot v kontrolni skupini (v kateri bolniki niso prejemali linezolida).[5] V raziskavah po utrženju so se pojavila tudi poročila o krčih ter julija 2008 tudi en primer Bellove pareze (omrtvelost obraznega mišičja) in nefrotoksičnosti.[71]
Kemizem
[uredi | uredi kodo]Pri fiziološkem pH-ju se linezolid nahaja v nenabitem stanju. Je zmerno vodotopen (okoli 3 mg/mL), z vrednostjo logP 0,55.[26]

Oksazolidinski farmakofor, ki je bistven za protimikrobno delovanje, sestoji iz 1,3-oksazolidin-2-onske strukturne enote z arilno skupino na položaju 3 in S-metilno skupino ter nanjo dodatno pripetim substituentom na položaju 5 (R-enantiomeri vseh oksazolidinonov so odgovorni za antibiotično delovanje).[4] Poleg te jedrne strukture vsebuje molekula še druge strukturne prvine, ki izboljšujejo učinkovitost in varnost. Acetamidni substituent na 5-metilni skupini je optimalna struktura glede protibakterijske učinkovitosti in je vključen v vse doslej razvite aktivne oksazolidinone. Fluorov atom na mestu 3′ podvoji učinkovitost tako in vitro kot in vivo, elektron donorski dušikov atom v morfolinskem obroču pa pomaga ohranjati visoko protibakterijsko učinkovitost in sprejemljiv varnostni profil molekule.[4][8]
Antikoagulant rivaroksaban (Xarelto) ima podobno kemijsko zgradbo; obe učinkovini sestavlja oksazolidinonski farmakofor – razlike so le na treh mestih (dodatna keton in klorotiofen ter odsoten fluorov atom). Kljub strukturni podobnosti delovanje klinično ni podobno.[85]
Sinteza
[uredi | uredi kodo]Linezolid je popolnoma sintezno pridobljen; ne pojavlja se v naravi (v nasprotju na primer z eritromicinom in številnimi drugimi antibiotiki) in ga tudi niso pridobili z nadgradnjo strukture, ki je prisotna v naravi (kot so razvili večino betalaktamskih antibiotikov). Za sintezo oksazolidinov je na voljo veliko pristopov in v literaturi je bilo opisanih več sinteznih poti za pridobivanje linezolida.[4][86] Izvorna metoda pridobivanja, ki jo je razvil Upjohn za pilotno proizvodno, ima sicer dobre izkoristke, a je dolgotrajna in zahteva drage kemikalije, kot sta paladij in ogljik, ter zelo občutljiva reagenta metansulfonil klorid in n-butillitij ter se izvaja pri nizkih temperaturah.[4][86][87] Velik del visoke cene linezolida je bil zato posledica dragega pridobivanja.[87] Nekoliko krajšo in stroškovno učinkovitejšo metodo pridobivanja, ki je primerna tudi za pridobivanje večjih količin učinkovine, je patentiral Upjohn leta 1998.[8][88]
Kasnejše sintezne poti so vključile atomsko gospodarno metodo za pridobivanje linezolida iz D-manitola; to sintezo je razvila indijska farmacevtska družba Dr. Reddy's in jo objavila leta 1999.[89] Druga pot, ki jo je razvila skupina raziskovalcev z univerze v kitajskem mestu Hunan, izkorišča kot vhodno snov (S)-gliceraldehid acetonid (pripravljen iz vitamina C).[86]
25. junija 2008 je Pfizer na 12. letni konferenci za zeleno kemijo in inženirstvo v New Yorku objavil razvoj sinteze druge generacije; gre za konvergentno, zeleno sintezo, ki omogoča pridobivanje linezolida iz (S)-epiklorohidrina z višjimi izkoristki in 56-odstotnim zmanjšanjem skupne izgube.[90]
Farmakokinetika
[uredi | uredi kodo]
Ena od prednosti linezolida je visoka biološka razpoložljivost (skoraj 100 %) po peroralni aplikaciji: celotni odmerek doseže krvni obtok, enako kot pri intravenski poti uporabe. To pomeni, da lahko bolniki iz intravenskega prejemanja linezolida preidejo na peroralno uživanje, čim jim razmere to dovoljujejo, medtem ko je treba primerljive antibiotike (npr. vankomicin ali kvinupristin/dalfopristin) ves čas aplicirati intravensko.[91] Jemanje linezolida sočasno s hrano nekoliko upočasni absorpcijo (vsrkanje skozi stene prebavil), vendar to ne vpliva na površino pod krivuljo.[26]
Vezava na plazemske beljakovine je okoli 31 %, vendar močno variira, navidezni volumen porazdelitve pa v ravnovesju znaša okoli 40–50 litrov.[2] Maksimalne serumske koncentracije (Cmax) se dosežejo 1 do 2 uri po aplikaciji zdravila.[26] Linezolid se porazdeljuje po vseh tkivih, razen v kostnino in maščevje.[8] V sluzi, ki obdaja epitel spodnjih dihalnih poti, je koncentracija linezolida vsaj tolikšna kot v serumu, pogosto pa celo višja (nekateri avtorji poročajo o do 4-krat višjih vrednosti v bronhialni tekočini napram koncentracijam v serumu). To naj bi bilo pomembno dejstvo za učinkovitost zdravila proti pljučnicam. Koncentracije v možgansko-hrbtenjačni tekočini se razlikujejo; maksimalne koncentracije so nižje kot v serumu zaradi počasnega prehajanja skozi krvno-možgansko pregrado, minimalne koncentracije pa so zaradi istega razloga višje.[26] Povprečni razpolovni čas znaša 3 ure pri otrocih, 4 ure pri mladostnikih in 5 ur pri odraslih.[1]
Linezolid se presnavlja v jetrih, in sicer pride do oksidacije morfolinskega obroča (brez sodelovanja citokromskega sistema P450). Ta presnovna pot vodi do dveh poglavitnih neaktivnih presnovkov (eden predstavlja okoli 45 %, drugi pa okoli 10 % izločenega odmerka v ravnotežnem stanju), in ostalih presnovkov, ki pa predstavljajo majhne deleže izločenega odmerka.[92] Očistek je odvisen od starosti in spola; višji je pri otrocih (posledica je krajši razpolovni čas), pri ženskah pa je 20 % višji kot pri moških.[1][92][93]
Uporaba pri posebnih skupinah bolnikov
[uredi | uredi kodo]Pri odraslih in otrocih, starejših od 12 let, se linezolid običajno daje vsakih 12 ur, bodisi peroralno bodisi intravensko.[5][91] Mlajšim otrokom in dojenčkom se daje vsakih 8 ur.[94] Pri starostnikih, bolnikih z blago do zmerno motnjo delovanja jeter ali bolnikih z motenim ledvičnim delovanjem prilagajanje odmerka ni potrebno.[2] Pri bolnikih na hemodializi je potrebna previdnost, da se linezolid aplicira po opravljeni hemodializi, saj se z njo sicer odstrani 30–40 % odmerka; pri bolnikih na hemofiltraciji prilagajanje odmerka ni potrebno,[2] vendar je v nekaterih primerih potrebno pogostnejše odmerjanje.[26] Ena študija je pokazala, da naj bi bilo bolnikom z opeklinami, ki prizadenejo več kot 20 % telesne površine, potrebno aplicirati linezolid pogosteje kot pri normalnih bolnikih zaradi povečanega neledvičnega očistka zdravila.[95]
Linezolid spada v nosečnostno kategorijo C (v ZDA), kar pomeni, da ni bilo opravljenih ustreznih študij varnosti uporabe pri nosečnicah in čeprav so raziskave na živalih pokazale blago toksičnost na plod, morajo pričakovane koristi pretehtati tveganja zdravljenja.[1] Linezolid prehaja v materino mleko, vendar klinična pomembnost tega dejstva ni znan.[28]
Mehanizem delovanja
[uredi | uredi kodo]
Oksazolidinoni so zaviralci sinteze beljakovin, in sicer motijo prevajanje sporočilne RNK (mRNK), ki poteka na ribosomih in je pomemben korak pri sintezi beljakovin. S tem ustavijo rast in razmnoževanje bakterij. Čeprav mehanizem delovanja ni dokončno pojasnjen,[96] naj bi linezolid deloval na prvi stopnji sinteze beljakovin, torej na iniciacijo, in ne na elongacijo (podaljševanje nastajajoče beljakovinske molekule), kot je značilno za večino drugih zaviralcev sinteze beljakovin.[91][97]
Linezolid torej prepreči tvorbo iniciacijskega kompleksa, ki ga sestavljajo ribosomski podenoti 30S in 50S, prenašalna RNK (tRNK) ter mRNK. Linezolid se veže na podenoto 50S, in sicer na predel 23 S, ki je nosilec peptidiltransferazne aktivnosti.[98] To vezavno mesto se nahaja blizu vezavnih mest za kloramfenikol, linkomicin in druge antibiotike. Zaradi tega edinstvenega mehanizma delovanja je navzkrižna odpornost bakterij proti linezolidu in drugim zaviralcem sinteze beljakovin zelo redka oziroma morda sploh ne obstaja.[5][26]
Leta 2008 je ekipi raziskovalcev z Univerze Yale uspelo pojasniti kristalno strukturo linezolida, vezanega na ribosomsko podenoto 50S pri arheji Haloarcula marismortui, in bila je dodana v podatkovno zbirko beljakovin (Protein Data Bank).[99] Druga skupina raziskovalcev je določila strukturo linezolida, vezanega na podenoto 50S bakterije Deinococcus radiodurans. Avtorji so predlagali izpopolnjeno razlago modela mehanizma delovanja oksazolidinonov: linezolid zasede mesto A ribosomske podenote 50S in povzroči konformacijsko spremembo, kar prepreči vezavo tRNK na to mesto in povzroči, da se tRNK loči od ribosoma.[100]
Bakterijska odpornost
[uredi | uredi kodo]O pridobljeni odpornosti proti linezolidu so poročali že leta 1999 pri dveh bolnikih s hudo okužbo z večkrat odpornim Enterococcus faecium, ki sta prejemala zdravilo v okviru programa sočutne uporabe.[25] Proti linezolidu odporni Staphylococcus aureus so prvič osamili leta 2001.[101]
V ZDA spremljajo odpornost bakterij proti linezolidu od leta 2004, in sicer s pomočjo programa LEADER, ki so ga do leta 2007 uvedli v 60 zdravstvenih ustanovah po vsej državi. Odpornost ostaja zelo nizka (pri manj kot 0,5 % osamljenih bakterij in manj kot 0,1 % vzorcih S. aureus).[23]
Podoben mednarodni program "Zyvox Annual Appraisal of Potency and Spectrum Study" ali ZAAPS je bil uveden že leta 2002. Do leta 2007 je znašala skupna odpornost proti linezolidu v 23 državah manj kot 0,2 %, pri streptokokih pa o njej sploh niso poročali. Odpornost so odkrili le v Braziliji, Na Kitajskem, Irskem in v Italiji, in sicer pri na koagulazo negativnih stafilokokih (odpornih je bilo 0,28 % vzorcev), enterokokih (0,11 %) in S. aureus (0,03 %).[102] v Združenem kralljestvu in na Irskem ni bilo med letoma 2001 in 2006 nobenega primera odpornih bakterij pri bolnikih z bakteremijo,[103] poročali pa so o odpornih enterokokih.[104] Nekateri avtorji predvidevajo, da bo odpornost pri E. faecium pogostnejša, če se bo linezolid v prihodnosti uporabljal v takem ali celo večjem obsegu, kot se sedaj.[105]
Mehanizem
[uredi | uredi kodo]Intrinzična odpornost večine gramnegativnih bakterij proti linezolidu je posledica delovanja izlivnih črpalk, ki aktivno izplavljajo linezolid iz celic s hitrostjo, ki onemogoča kopičenje zdravila v celici.[8][106]
Grampozitivne bakterije običajno razvijejo odpornost proti linezolidu zaradi točkovne mutacije, imenovane G2576T, pri čemer se v 2576. baznem paru v genu za RNK ribosomske regije 23S timin nadomesti z gvaninom.[107][108] Ta mehanizem je najpogostejši pri stafilokokih in doslej edini poznani pri osamljenih sevih E. faecium.[105] Pri Streptococcus pneumoniae so identificirali tudi druge mehanizme odpornosti (vključno z mutacijo na RNK-metiltransferazi, ki metilira G2445 ribosomske RNK 23S, in mutacijami, ki povzročijo povečano izražanje genov za membranski prenašalec ABC.[109] Prav tako so različne mehanizme odpornosti odkrili pri Staphylococcus epidermidis.[110][111]
Interakcije
[uredi | uredi kodo]Linezolid je šibek zaviralec monoaminske oksidaze (MAO), zato se ne sme sočasno uporabljati z drugimi zaviralci MAO, večjimi količinami hrane, bogate s tiraminom (kot so svinjina, starani siri, alkoholne pijače, prekajeno ali nasoljeno meso) ali serotonergičnimi zdravili. V raziskavah po utrženju so poročali o serotoninskem sindromu, če je bil linezolid apliciran skupaj s serotonergičnimi zdravili ali takoj po prekinitvi zdravljenja z njimi (zlasti pri zaviralcih ponovnega privzema serotonina, kot sta paroksetin in sertralin).[9][112][113][114] Lahko pride tudi do izrazitejšega povečanja krvnega tlaka pri sočasni uporabi simpatomimetičnih zdravil, kot sta psevdoefedrin in fenilpropanolamin.[5][115] V nobenem primeru se ne sme dajati sočasno s petidinom (meperidinom) zaradi nevarnosti serotoninskega sindroma.
Linezolid ne inducira ali zavira citokromskega sistema P450, ki je pomemben pri presnovi številnih učinkovin, zato ne povzroča interakcij, povezanih s citokromskim sistemom.[1]
Ekonomski vidiki
[uredi | uredi kodo]Linezolid je sorazmerno drago zdravilo; cikel zdravljenja z zdravilom lahko stane več tisoč ameriških dolarjev – poleg tega so še drugi stroški, na primer bolnišnična oskrba. Vendar pa linezolid omogoča enostaven preklop iz parenteralnega na peroralno zdravljenje, ne da bi bila pri tem ogrožena učinkovitost zdravila, zato so lahko bolniki sorazmerno zgodaj napoteni iz bolnišnice v domačo oskrbo. Parenteralno apliciranje zdravil na domu je namreč nepraktično.[3] Skrajšanje števila dni hospitalizacije tako zniža skupne stroške zdravljenja, vendar naj bi bila cena še vedno višja kot pri primerljivih antibiotikih.
Viri
[uredi | uredi kodo]- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 Pfizer (20. junij 2008). »ZYVOX (linezolid) Label Information« (PDF). Pridobljeno 24. avgusta 2008.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 Lexi-Comp (Avgust 2008). »Linezolid«. The Merck Manual Professional. Pridobljeno 14. maja 2009.
- ↑ 3,0 3,1 Grau S; Rubio-Terrés C (2008). »Pharmacoeconomics of linezolid«. Expert Opinion on Pharmacotherapy. 9 (6): 987–1000. doi:10.1517/14656566.9.6.987. ISSN 1465-6566. PMID 18377341.
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 Brickner SJ (1996). »Oxazolidinone antibacterial agents«. Current Pharmaceutical Design. 2 (2): 175–194. Detailed review of the discovery and development of the whole oxazolidinone class, including information on synthesis and structure-activity relationships.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 5,7 Moellering RC (2003). »Linezolid: the first oxazolidinone antimicrobial« (PDF). Annals of Internal Medicine. 138 (2): 135–142. ISSN 0003-4819. PMID 12529096.
- ↑ Slee AM; Wuonola MA; McRipley RJ; in sod. (1987). »Oxazolidinones, a new class of synthetic antibacterial agents: in vitro and in vivo activities of DuP 105 and DuP 721« (PDF). Antimicrobial Agents and Chemotherapy. 31 (11): 1791–1797. ISSN 0066-4804. PMC 175041. PMID 3435127. Arhivirano iz prvotnega spletišča (PDF) dne 11. junija 2011. Pridobljeno 2. oktobra 2010.
- ↑ 7,0 7,1 7,2 Livermore DM (2000). »Quinupristin/dalfopristin and linezolid: where, when, which and whether to use?«. Journal of Antimicrobial Chemotherapy. 46 (3): 347–50. doi:10.1093/jac/46.3.347. ISSN 0305-7453. PMID 10980159.
- ↑ 8,0 8,1 8,2 8,3 8,4 8,5 8,6 8,7 Barbachyn MR; Ford CW (2003). »Oxazolidinone structure-activity relationships leading to linezolid«. Angewandte Chemie (International Edition in English). 42 (18): 2010–2023. doi:10.1002/anie.200200528. ISSN 1433-7851. PMID 12746812.
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 9,6 9,7 French G (2003). »Safety and tolerability of linezolid«. Journal of Antimicrobial Chemotherapy. 51 (Suppl 2): ii45–53. doi:10.1093/jac/dkg253. ISSN 0305-7453. PMID 12730142. Review. Includes extensive discussion of the hematological adverse effects of linezolid.
- ↑ Ford CW; Zurenko GE; Barbachyn MR (2001). »The discovery of linezolid, the first oxazolidinone antibacterial agent«. Current Drug Targets – Infectious Disorders. 1 (2): 181–199. doi:10.2174/1568005014606099. ISSN 1568-0053. PMID 12455414.
- ↑ »Drug Approval Package: Zyvox«. FDA Center for Drug Evaluation and Research. 20. november 2001. Arhivirano iz spletišča dne 10. januarja 2008. Pridobljeno 17. januarja 2009. Comprehensive review of the FDA approval process. Includes detailed reviews of the chemistry and pharmacology of linezolid, correspondence between the FDA and Pharmacia & Upjohn, and administrative documents.
- ↑ ANVISA (5. junij 2000). »Resolução nº 474, de 5 de junho de 2000« (v portugalščini). National Health Surveillance Agency. Pridobljeno 19. maja 2009.
- ↑ 13,0 13,1 13,2 »Zyvox 600 mg Film-Coated Tablets, 100 mg/5 ml Granules for Oral Suspension, 2 mg/ml Solution for Infusion – Povzetek glavnih značilnosti zdravila (SPC)«. electronic Medicines Compendium. 24. junij 2009. Arhivirano iz prvotnega spletišča dne 6. avgusta 2012. Pridobljeno 3. julija 2009.
- ↑ Irinoda K; Nomura S; Hashimoto M (2002). »Antimicrobial and clinical effect of linezolid (ZYVOX), new class of synthetic antibacterial drug«. Nippon Yakurigaku Zasshi (v japonščini). 120 (4): 245–252. doi:10.1254/fpj.120.245. ISSN 0015-5691. PMID 12425150.
- ↑ 15,0 15,1 »Canada Approves Marketing Of Zyvoxam (Linezolid) For Gram Positive Infections« (tiskovna objava). 8. maj 2001. Pridobljeno 18. maja 2009.
- ↑ Karlowsky JA; Kelly LJ; Critchley IA; Jones ME; Thornsberry C; Sahm DF (2002). »Determining Linezolid's baseline in vitro activity in Canada using gram-positive clinical isolates collected prior to its national release«. Antimicrobial Agents and Chemotherapy. 46 (6): 1989–1992. doi:10.1128/AAC.46.6.1989-1992.2002. ISSN 0066-4804. PMC 127260. PMID 12019122.
- ↑ »Pharmacia Corporation Reports 17% Increase In Second-Quarter Earnings-Per-Share Driven By 61% Increase In Pharmaceutical Earnings« (tiskovna objava). 25. junij 2001. Pridobljeno 19. maja 2009.
- ↑ 18,0 18,1 Livermore DM; Mushtaq S; Warner M; Woodford N (2009). »Activity of oxazolidinone TR-700 against linezolid-susceptible and -resistant staphylococci and enterococci«. Journal of Antimicrobial Chemotherapy. 63 (4): 713–715. doi:10.1093/jac/dkp002. ISSN 0305-7453. PMID 19164418.
- ↑ Howe RA; Wootton M; Noel AR; Bowker KE; Walsh TR; MacGowan AP (2003). »Activity of AZD2563, a novel oxazolidinone, against Staphylococcus aureus strains with reduced susceptibility to vancomycin or linezolid«. Antimicrobial Agents and Chemotherapy. 47 (11): 3651–3652. doi:10.1128/AAC.47.11.3651-3652.2003. ISSN 0066-4804. PMC 253812. PMID 14576139.
- ↑ Kalia V; Miglani R; Purnapatre KP; in sod. (2009). »Mode of action of Ranbezolid against staphylococci and structural modeling studies of its interaction with ribosomes«. Antimicrobial Agents and Chemotherapy. 53 (4): 1427–1433. doi:10.1128/AAC.00887-08. ISSN 0066-4804. PMC 2663096. PMID 19075051.
- ↑ »Trius Completes Enrollment In Phase 2 Clinical Trial Evaluating Torezolid (TR-701) In Patients With Complicated Skin And Skin Structure Infections« (tiskovna objava). 27. januar 2009. Arhivirano iz prvotnega spletišča dne 14. februarja 2009. Pridobljeno 17. maja 2009.
- ↑ »Rx 1741«. Rib-X Pharmaceuticals. 2009. Arhivirano iz prvotnega spletišča dne 26. februarja 2009. Pridobljeno 17. maja 2009.
- ↑ 23,0 23,1 Jones RN; Stilwell MG; Hogan PA; Sheehan DJ (2007). »Activity of linezolid against 3,251 strains of uncommonly isolated gram-positive organisms: report from the SENTRY Antimicrobial Surveillance Program«. Antimicrobial Agents and Chemotherapy. 51 (4): 1491–1493. doi:10.1128/AAC.01496-06. PMC 1855453. PMID 17210770.
- ↑ Jodlowski TZ; Melnychuk I; Conry J (2007). »Linezolid for the treatment of Nocardia spp. infections«. Annals of Pharmacotherapy. 41 (10): 1694–1699. doi:10.1345/aph.1K196. ISSN 1060-0280. PMID 17785610.
- ↑ 25,0 25,1 25,2 25,3 [Avtorji niso navedeni] (2001). »Linezolid«. Drugs & Therapy Perspectives. 17 (9): 1–6.
- ↑ 26,00 26,01 26,02 26,03 26,04 26,05 26,06 26,07 26,08 26,09 26,10 26,11 Herrmann DJ; Peppard WJ; Ledeboer NA; Theesfeld ML; Weigelt JA; Buechel BJ (2008). »Linezolid for the treatment of drug-resistant infections«. Expert Review of Anti-infective Therapy. 6 (6): 825–848. doi:10.1586/14787210.6.6.825. ISSN 1478-7210. PMID 19053895.
- ↑ »Animal Bites and Pasteurella multocida: Information for Healthcare Staff«. Health Protection Agency. 5. avgust 2008. Arhivirano iz prvotnega spletišča dne 11. maja 2012. Pridobljeno 2. oktobra 2010. Pridobljeno 15. 5. 2009.
- ↑ 28,0 28,1 Davaro RE; Glew RH; Daly JS (2004). »Oxazolidinones, quinupristin-dalfopristin, and daptomycin«. V Gorbach SL; Bartlett JG; Blacklow NR (ur.). Infectious diseases. Hagerstown, MD: Lippincott Williams & Wilkins. str. 241–243. ISBN 0-7817-3371-5. Pridobljeno 20. junija 2009.
- ↑ 29,0 29,1 Sabbatani S; Manfredi R; Frank G; Chiodo F (2005). »Linezolid in the treatment of severe central nervous system infections resistant to recommended antimicrobial compounds«. Le Infezioni in Medicina. 13 (2): 112–9. ISSN 1124-9390. PMID 16220032. Arhivirano iz prvotnega spletišča dne 22. julija 2011. Pridobljeno 2. oktobra 2010.
- ↑ Geisler WM; Malhotra U; Stamm WE (2001). »Pneumonia and sepsis due to fluoroquinolone-resistant Capnocytophaga gingivalis after autologous stem cell transplantation«. Bone Marrow Transplantation. 28 (12): 1171–1173. doi:10.1038/sj.bmt.1703288. ISSN 0268-3369. PMID 11803363.
- ↑ 31,0 31,1 Marino PL; Sutin KM (2007). »Antimicrobial therapy«. The ICU book. Hagerstown, MD: Lippincott Williams & Wilkins. str. 817. ISBN 0-7817-4802-X.
- ↑ Wroe, David (28. februar 2002). »An antibiotic to fight immune bugs«. The Age. Pridobljeno 16. maja 2009.
- ↑ Wilson AP; Cepeda JA; Hayman S; Whitehouse T; Singer M; Bellingan G (2006). »In vitro susceptibility of Gram-positive pathogens to linezolid and teicoplanin and effect on outcome in critically ill patients«. Journal of Antimicrobial Chemotherapy. 58 (2): 470–3. doi:10.1093/jac/dkl233. ISSN 0305-7453. PMID 16735420.
- ↑ Povzetek glavnih značilnosti zdravila Zyvoxid, zadnja revizija besedila 11.6.2010.
- ↑ 35,0 35,1 35,2 Falagas ME; Siempos II; Vardakas KZ (2008). »Linezolid versus glycopeptide or beta-lactam for treatment of Gram-positive bacterial infections: meta-analysis of randomised controlled trials«. Lancet Infectious Diseases. Zv. 8, št. 1. str. 53–66. doi:10.1016/S1473-3099(07)70312-2. ISSN 1473-3099. PMID 18156089. Strukturiran izvleček z oceno kakovosti dostopen v DARE.
- ↑ Tascini C; Gemignani G; Doria R; in sod. (2009). »Linezolid treatment for gram-positive infections: a retrospective comparison with teicoplanin«. Journal of Chemotherapy (Florence, Italy). Zv. 21, št. 3. str. 311–316. ISSN 1120-009X. PMID 19567352.
- ↑ Chow I; Lemos EV; Einarson TR (2008). »Management and prevention of diabetic foot ulcers and infections: a health economic review«. PharmacoEconomics. Zv. 26, št. 12. str. 1019–1035. doi:10.2165/0019053-200826120-00005. ISSN 1170-7690. PMID 19014203.
- ↑ Lipsky BA; Itani K; Norden C (2004). »Treating foot infections in diabetic patients: a randomized, multicenter, open-label trial of linezolid versus ampicillin-sulbactam/amoxicillin-clavulanate«. Clinical Infectious Diseases. Zv. 38, št. 1. str. 17–24. doi:10.1086/380449. ISSN 1058-4838. PMID 14679443.
- ↑ 39,0 39,1 39,2 39,3 Pigrau C; Almirante B (2009). »[Oxazolidinones, glycopeptides and cyclic lipopeptides]«. Enfermedades Infecciosas y Microbiología Clínica (v španščini). Zv. 27, št. 4. str. 236–46. doi:10.1016/j.eimc.2009.02.004. PMID 19406516.[mrtva povezava]
- ↑ Vardakas KZ; Horianopoulou M; Falagas ME (2008). »Factors associated with treatment failure in patients with diabetic foot infections: An analysis of data from randomized controlled trials«. Diabetes Research and Clinical Practice. Zv. 80, št. 3. str. 344–351. doi:10.1016/j.diabres.2008.01.009. ISSN 0168-8227. PMID 18291550.
- ↑ Grammatikos A; Falagas ME (2008). »Linezolid for the treatment of skin and soft tissue infection«. Expert Review of Dermatology. Zv. 3, št. 5. str. 539–548. doi:10.1586/17469872.3.5.539.
- ↑ 42,0 42,1 Mandell LA; Wunderink RG; Anzueto A; in sod. (2007). »Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults«. Clinical Infectious Diseases. 44 (Suppl 2): S27–72. doi:10.1086/511159. ISSN 1058-4838. PMID 17278083.
- ↑ BTS Pneumonia Guidelines Committee (30. april 2004). »BTS guidelines for the management of community acquired pneumonia in adults – 2004 update« (PDF). British Thoracic Society. Arhivirano iz prvotnega spletišča (PDF) dne 21. septembra 2008. Pridobljeno 30. junija 2009.
- ↑ 44,0 44,1 American Thoracic Society; Infectious Diseases Society of America (2005). »Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia«. American Journal of Respiratory and Critical Care Medicine. 171 (4): 388–416. doi:10.1164/rccm.200405-644ST. ISSN 1073-449X. PMID 15699079.
- ↑ Koya D; Shibuya K; Kikkawa R; Haneda M (2004). »Successful recovery of infective endocarditis-induced rapidly progressive glomerulonephritis by steroid therapy combined with antibiotics: a case report«. BMC Nephrology. 5 (1): 18. doi:10.1186/1471-2369-5-18. PMC 544880. PMID 15610562.
- ↑ Pankey GA; Sabath LD (2004). »Clinical relevance of bacteriostatic versus bactericidal mechanisms of action in the treatment of Gram-positive bacterial infections«. Clinical Infectious Diseases. 38 (6): 864–870. doi:10.1086/381972. ISSN 1058-4838. PMID 14999632.
- ↑ Falagas ME; Manta KG; Ntziora F; Vardakas KZ (2006). »Linezolid for the treatment of patients with endocarditis: a systematic review of the published evidence«. Journal of Antimicrobial Chemotherapy. 58 (2): 273–280. doi:10.1093/jac/dkl219. ISSN 0305-7453. PMID 16735427.
- ↑ Babcock HM; Ritchie DJ; Christiansen E; Starlin R; Little R; Stanley S (2001). »Successful treatment of vancomycin-resistant Enterococcus endocarditis with oral linezolid«. Clinical Infectious Diseases. 32 (9): 1373–1375. doi:10.1086/319986. ISSN 1058-4838. PMID 11303275.
- ↑ Ang JY; Lua JL; Turner DR; Asmar BI (2003). »Vancomycin-resistant Enterococcus faecium endocarditis in a premature infant successfully treated with linezolid«. The Pediatric Infectious Disease Journal. 22 (12): 1101–1103. doi:10.1097/01.inf.0000101784.83146.0c. ISSN 0891-3668. PMID 14688576.
- ↑ Archuleta S; Murphy B; Keller MJ (2004). »Successful treatment of vancomycin-resistant Enterococcus faecium endocarditis with linezolid in a renal transplant recipient with human immunodeficiency virus infection«. Transplant Infectious Disease. 6 (3): 117–119. doi:10.1111/j.1399-3062.2004.00059.x. ISSN 1398-2273. PMID 15569227.
- ↑ Zimmer SM; Caliendo AM; Thigpen MC; Somani J (2003). »Failure of linezolid treatment for enterococcal endocarditis«. Clinical Infectious Diseases. 37 (3): e29–30. doi:10.1086/375877. ISSN 1058-4838. PMID 12884185.
- ↑ Tsigrelis C; Singh KV; Coutinho TD; Murray BE; Baddour LM (2007). »Vancomycin-resistant Enterococcus faecalis endocarditis: linezolid failure and strain characterization of virulence factors«. Journal of Clinical Microbiology. 45 (2): 631–635. doi:10.1128/JCM.02188-06. ISSN 0095-1137. PMC 1829077. PMID 17182759.
- ↑ Berdal JE; Eskesen A (2008). »Short-term success, but long-term treatment failure with linezolid for enterococcal endocarditis«. Scandinavian Journal of Infectious Diseases. 40 (9): 765–766. doi:10.1080/00365540802087209. ISSN 0036-5548. PMID 18609208.
- ↑ Falagas ME; Siempos II; Papagelopoulos PJ; Vardakas KZ (2007). »Linezolid for the treatment of adults with bone and joint infections«. International Journal of Antimicrobial Agents. 29 (3): 233–239. doi:10.1016/j.ijantimicag.2006.08.030. ISSN 0924-8579. PMID 17204407. Review.
- ↑ Bassetti M; Vitale F; Melica G; in sod. (2005). »Linezolid in the treatment of Gram-positive prosthetic joint infections«. Journal of Antimicrobial Chemotherapy. 55 (3): 387–390. doi:10.1093/jac/dki016. ISSN 0305-7453. PMID 15705640.
- ↑ Aneziokoro CO; Cannon JP; Pachucki CT; Lentino JR (2005). »The effectiveness and safety of oral linezolid for the primary and secondary treatment of osteomyelitis«. Journal of Chemotherapy (Florence, Italy). 17 (6): 643–650. ISSN 1120-009X. PMID 16433195.
- ↑ Senneville E; Legout L; Valette M; in sod. (2006). »Effectiveness and tolerability of prolonged linezolid treatment for chronic osteomyelitis: a retrospective study«. Clinical Therapeutics. 28 (8): 1155–1163. doi:10.1016/j.clinthera.2006.08.001. ISSN 0149-2918. PMID 16982292.
- ↑ Rao N; Hamilton CW (2007). »Efficacy and safety of linezolid for Gram-positive orthopedic infections: a prospective case series«. Diagnostic Microbiology and Infectious Disease. 59 (2): 173–179. doi:10.1016/j.diagmicrobio.2007.04.006. ISSN 0732-8893. PMID 17574788.
- ↑ Papadopoulos A; Plachouras D; Giannitsioti E; Poulakou G; Giamarellou H; Kanellakopoulou K (2009). »Efficacy and tolerability of linezolid in chronic osteomyelitis and prosthetic joint infections: a case-control study«. Journal of Chemotherapy (Florence, Italy). 21 (2): 165–9. ISSN 1120-009X. PMID 19423469.
- ↑ von der Lippe B; Sandven P; Brubakk O (2006). »Efficacy and safety of linezolid in multidrug resistant tuberculosis (MDR-TB)—a report of ten cases«. Journal of Infection. 52 (2): 92–96. doi:10.1016/j.jinf.2005.04.007. ISSN 0163-4453. PMID 15907341.
- ↑ Park IN; Hong SB; Oh YM; in sod. (2006). »Efficacy and tolerability of daily-half dose linezolid in patients with intractable multidrug-resistant tuberculosis«. Journal of Antimicrobial Chemotherapy. 58 (3): 701–704. doi:10.1093/jac/dkl298. ISSN 0305-7453. PMID 16857689.
- ↑ Fortún J; Martín-Dávila P; Navas E; in sod. (2005). »Linezolid for the treatment of multidrug-resistant tuberculosis«. Journal of Antimicrobial Chemotherapy. 56 (1): 180–5. doi:10.1093/jac/dki148. ISSN 0305-7453. PMID 15911549.
- ↑ Jaksic B; Martinelli G; Perez-Oteyza J; Hartman CS; Leonard LB; Tack KJ (2006). »Efficacy and safety of linezolid compared with vancomycin in a randomized, double-blind study of febrile neutropenic patients with cancer«. Clinical Infectious Diseases. 42 (5): 597–607. doi:10.1086/500139. ISSN 1058-4838. PMID 16447103. Kritika študije v DOI: 10.1086/504431; avtorjev odgovor v DOI: 10.1086/504437.
- ↑ http://lsm1.amebis.si/lsmeds/novPogoj.aspx Arhivirano 2011-02-11 na Wayback Machine., vpogled: 18. 10. 2010.
- ↑ Cottagnoud P; Gerber CM; Acosta F; Cottagnoud M; Neftel K; Täuber MG (2000). »Linezolid against penicillin-sensitive and -resistant pneumococci in the rabbit meningitis model«. Journal of Antimicrobial Chemotherapy. 46 (6): 981–985. doi:10.1093/jac/46.6.981. ISSN 0305-7453. PMID 11102418.
- ↑ Ntziora F; Falagas ME (2007). »Linezolid for the treatment of patients with central nervous system infection«. Annals of Pharmacotherapy. 41 (2): 296–308. doi:10.1345/aph.1H307. ISSN 1060-0280. PMID 17284501. Structured abstract with quality assessment available at DARE.
- ↑ Tunkel A.R.; Hartman B.J.; Kaplan S.L.; in sod. (2004). »Practice guidelines for the management of bacterial meningitis«. Clinical Infectious Diseases. 39 (9): 1267–1284. doi:10.1086/425368. ISSN 1058-4838. PMID 15494903.
- ↑ Naesens R; Ronsyn M; Druwé P; Denis O; Ieven M; Jeurissen A (2009). »Central nervous system invasion by community-acquired methicillin-resistant Staphylococcus aureus: case report and review of the literature«. Journal of Medical Microbiology. 58 (Pt 9): 1247–1251. doi:10.1099/jmm.0.011130-0. ISSN 0022-2615. PMID 19528145.
- ↑ 69,0 69,1 69,2 »Linezolid (marketed as Zyvox) – Healthcare Professional Sheet«. U.S. Food and Drug Administration. 16. marec 2007. Pridobljeno 15. septembra 2010.
- ↑ 70,0 70,1 Wilcox MH; Tack KJ; Bouza E; in sod. (2009). »Complicated skin and skin-structure infections and catheter-related bloodstream infections: noninferiority of linezolid in a phase 3 study«. Clinical Infectious Diseases. 48 (2): 203–212. doi:10.1086/595686. ISSN 1058-4838. PMID 19072714.
- ↑ 71,0 71,1 71,2 71,3 Metaxas EI; Falagas ME (2009). »Update on the safety of linezolid«. Expert Opinion on Drug Safety. 8 (4): 485–891. doi:10.1517/14740330903049706. ISSN 1474-0338. PMID 19538105.
- ↑ Zabel LT; Worm S (2005). »Linezolid contributed to Clostridium difficile colitis with fatal outcome«. Infection. 33 (3): 155–7. doi:10.1007/s15010-005-4112-6. ISSN 0300-8126. PMID 15940418.
- ↑ Peláez T; Alonso R; Pérez C; Alcalá L; Cuevas O; Bouza E (2002). »In vitro activity of linezolid against Clostridium difficile«. Antimicrobial Agents and Chemotherapy. 46 (5): 1617–1618. doi:10.1128/AAC.46.5.1617-1618.2002. ISSN 0066-4804. PMC 127182. PMID 11959617.
- ↑ Lin Y-H; Wu V-C; Tsai I-J; in sod. (2006). »High frequency of linezolid-associated thrombocytopenia among patients with renal insufficiency«. International Journal of Antimicrobial Agents. 28 (4): 345–351. doi:10.1016/j.ijantimicag.2006.04.017. ISSN 0924-8579. PMID 16935472.
- ↑ Spellberg B; Yoo T; Bayer AS (2004). »Reversal of linezolid-associated cytopenias, but not peripheral neuropathy, by administration of vitamin B6«. Journal of Antimicrobial Chemotherapy. 54 (4): 832–5. doi:10.1093/jac/dkh405. ISSN 0305-7453. PMID 15317746.
- ↑ Plachouras D; Giannitsioti E; Athanassia S; in sod. (2006). »No effect of pyridoxine on the incidence of myelosuppression during prolonged linezolid treatment«. Clinical Infectious Diseases. 43 (9): e89–91. doi:10.1086/508280. ISSN 1058-4838. PMID 17029128.
- ↑ Narita M; Tsuji BT; Yu VL (2007). »Linezolid-associated peripheral and optic neuropathy, lactic acidosis, and serotonin syndrome«. Pharmacotherapy. 27 (8): 1189–1197. doi:10.1592/phco.27.8.1189. ISSN 0277-0008. PMID 17655517.
- ↑ Bressler AM; Zimmer SM; Gilmore JL; Somani J (2004). »Peripheral neuropathy associated with prolonged use of linezolid«. Lancet Infectious Diseases. 4 (8): 528–31. doi:10.1016/S1473-3099(04)01109-0. ISSN 1473-3099. PMID 15288827.
- ↑ Chao CC; Sun HY; Chang YC; Hsieh ST (2008). »Painful neuropathy with skin denervation after prolonged use of linezolid«. Journal of Neurology, Neurosurgery & Psychiatry. 79 (1): 97–99. doi:10.1136/jnnp.2007.127910. ISSN 0022-3050. PMID 17766431.
- ↑ Saijo T; Hayashi K; Yamada H; Wakakura M (2005). »Linezolid-induced optic neuropathy«. American Journal of Ophthalmology. 139 (6): 1114–1116. doi:10.1016/j.ajo.2004.11.047. ISSN 0002-9394. PMID 15953450.
- ↑ 81,0 81,1 Soriano A; Miró O; Mensa J (2005). »Mitochondrial toxicity associated with linezolid«. New England Journal of Medicine. 353 (21): 2305–6. doi:10.1056/NEJM200511243532123. ISSN 0028-4793. PMID 16306535.
- ↑ Javaheri M; Khurana RN; O'hearn TM; Lai MM; Sadun AA (2007). »Linezolid-induced optic neuropathy: a mitochondrial disorder?«. British Journal of Ophthalmology. 91 (1): 111–115. doi:10.1136/bjo.2006.102541. ISSN 0007-1161. PMC 1857552. PMID 17179125.
- ↑ McKee EE; Ferguson M; Bentley AT; Marks TA (2006). »Inhibition of mammalian mitochondrial protein synthesis by oxazolidinones«. Antimicrobial Agents and Chemotherapy. 50 (6): 2042–2049. doi:10.1128/AAC.01411-05. ISSN 0066-4804. PMC 1479116. PMID 16723564.
- ↑ Bishop E; Melvani S; Howden BP; Charles PG; Grayson ML (2006). »Good clinical outcomes but high rates of adverse reactions during linezolid therapy for serious infections: a proposed protocol for monitoring therapy in complex patients«. Antimicrobial Agents and Chemotherapy. 50 (4): 1599–1602. doi:10.1128/AAC.50.4.1599-1602.2006. ISSN 0066-4804. PMC 1426936. PMID 16569895.
- ↑ European Medicines Agency (2008). »CHP Assessment Report for Xarelto (EMEA/543519/2008)« (PDF). Pridobljeno 11. junija 2009.
- ↑ 86,0 86,1 86,2 Xu GY; Zhou Y; Xu MC (2006). »A convenient synthesis of antibacterial linezolid from (S)-glyceraldehyde acetonide« (PDF). Chinese Chemical Letters. 17 (3): 302–304. Arhivirano iz prvotnega spletišča (PDF) dne 7. maja 2006. Pridobljeno 2. oktobra 2010.
- ↑ 87,0 87,1 Kaiser CR; Cunico W; Pinheiro AC; Oliveira AG; Peralta MA; Souza MV (2007). »Oxazolidinones: a new class of compounds against tuberculosis« (PDF). Revista Brasileira de Farmácia (v portugalščini). 88 (2): 83–88. Arhivirano (PDF) iz spletišča dne 31. oktobra 2008. Pridobljeno 2. oktobra 2010.
- ↑ US patent 5837870, Pearlman BA, Perrault WR, Barbachyn MR, et al., "Process to prepare oxazolidinones", izdano dne 1997-03-28. Pridobljeno dne 2009-06-13.
- ↑ Lohray BB; Baskaran S; Rao BS; Reddy BY; Rao IN (1999). »A short synthesis of oxazolidinone derivatives linezolid and eperezolid: A new class of antibacterials«. Tetrahedron Letters. 40 (26): 4855–6. doi:10.1016/S0040-4039(99)00893-X.
- ↑ Perrault WR, Keeler JB, Snyder WC, et al. (June 25, 2008). "Convergent green synthesis of linezolid (Zyvox)" Arhivirano 2011-07-28 na Wayback Machine., in 12th Annual Green Chemistry and Engineering Conference, 24.–26. junij 2008, New York, NY. Pridobljeno 8. 6. 2009.
- ↑ 91,0 91,1 91,2 Ament PW; Jamshed N; Horne JP (2002). »Linezolid: its role in the treatment of gram-positive, drug-resistant bacterial infections«. American Family Physician. 65 (4): 663–670. ISSN 0002-838X. PMID 11871684. Arhivirano iz prvotnega spletišča dne 24. julija 2008. Pridobljeno 2. oktobra 2010.
- ↑ 92,0 92,1 Slatter JG; Stalker DJ; Feenstra KL; in sod. (1. avgust 2001). »Pharmacokinetics, metabolism, and excretion of linezolid following an oral dose of [14C]linezolid to healthy human subjects«. Drug Metabolism and Disposition. 29 (8): 1136–1145. ISSN 0090-9556. PMID 11454733. Arhivirano iz prvotnega spletišča dne 7. januarja 2009. Pridobljeno 2. oktobra 2010.
- ↑ Sisson TL; Jungbluth GL; Hopkins NK (2002). »Age and sex effects on the pharmacokinetics of linezolid«. European Journal of Clinical Pharmacology. 57 (11): 793–797. doi:10.1007/s00228-001-0380-y. ISSN 0031-6970. PMID 11868801.
- ↑ Buck ML (2003). »Linezolid use for resistant Gram-positive infections in children« (PDF). Pediatric Pharmacotherapy. 9 (6). Arhivirano iz prvotnega spletišča (PDF) dne 5. junija 2011. Pridobljeno 8. junija 2009.
- ↑ Lovering AM; Le Floch R; Hovsepian L; in sod. (2009). »Pharmacokinetic evaluation of linezolid in patients with major thermal injuries«. Journal of Antimicrobial Chemotherapy. 63 (3): 553–9. doi:10.1093/jac/dkn541. ISSN 0305-7453. PMID 19153078.
- ↑ Skripkin E; McConnell TS; DeVito J; in sod. (2008). »Rχ-01, a new family of oxazolidinones that overcome ribosome-based linezolid resistance«. Antimicrobial Agents and Chemotherapy. 52 (10): 3550–3557. doi:10.1128/AAC.01193-07. ISSN 0066-4804. PMC 2565890. PMID 18663023.
- ↑ Swaney SM; Aoki H; Ganoza MC; Shinabarger DL (1. december 1998). »The oxazolidinone linezolid inhibits initiation of protein synthesis in bacteria«. Antimicrobial Agents and Chemotherapy. 42 (12): 3251–3255. ISSN 0066-4804. PMC 106030. PMID 9835522. Arhivirano iz prvotnega spletišča dne 17. januarja 2011. Pridobljeno 2. oktobra 2010.
- ↑ Colca JR; McDonald WG; Waldon DJ; in sod. (2003). »Cross-linking in the living cell locates the site of action of oxazolidinone antibiotics«. Journal of Biological Chemistry. 278 (24): 21972–21979. doi:10.1074/jbc.M302109200. ISSN 0021-9258. PMID 12690106. Arhivirano iz prvotnega spletišča dne 15. decembra 2005. Pridobljeno 2. oktobra 2010.
- ↑ Ippolito JA; Kanyo ZF; Wang D; in sod. (2008). »Crystal structure of the oxazolidinone antibiotic linezolid bound to the 50S ribosomal subunit«. Journal of Medicinal Chemistry. 51 (12): 3353–3356. doi:10.1021/jm800379d. ISSN 0022-2623. PMID 18494460.
- ↑ Wilson DN; Schluenzen F; Harms JM; Starosta AL; Connell SR; Fucini P (2008). »The oxazolidinone antibiotics perturb the ribosomal peptidyl-transferase center and effect tRNA positioning«. Proceedings of the National Academy of Sciences. 105 (36): 13339–13344. doi:10.1073/pnas.0804276105. ISSN 0027-8424. PMC 2533191. PMID 18757750.[mrtva povezava]
- ↑ Tsiodras S; Gold HS; Sakoulas G; in sod. (2001). »Linezolid resistance in a clinical isolate of Staphylococcus aureus«. The Lancet. 358 (9277): 207–208. doi:10.1016/S0140-6736(01)05410-1. ISSN 0140-6736. PMID 11476839.
- ↑ Jones RN; Kohno S; Ono Y; Ross JE; Yanagihara K (2009). »ZAAPS International Surveillance Program (2007) for linezolid resistance: results from 5591 Gram-positive clinical isolates in 23 countries«. Diagnostic Microbiology and Infectious Disease. 64 (2): 191–201. doi:10.1016/j.diagmicrobio.2009.03.001. ISSN 0732-8893. PMID 19500528.
- ↑ Hope R; Livermore DM; Brick G; Lillie M; Reynolds R (2008). »Non-susceptibility trends among staphylococci from bacteraemias in the UK and Ireland, 2001-06«. Journal of Antimicrobial Chemotherapy. 62 (Suppl 2): ii65–74. doi:10.1093/jac/dkn353. ISSN 0305-7453. PMID 18819981.
- ↑ Auckland C; Teare L; Cooke F; in sod. (2002). »Linezolid-resistant enterococci: report of the first isolates in the United Kingdom«. Journal of Antimicrobial Chemotherapy. 50 (5): 743–746. doi:10.1093/jac/dkf246. ISSN 0305-7453. PMID 12407134.
- ↑ 105,0 105,1 Scheetz MH; Knechtel SA; Malczynski M; Postelnick MJ; Qi C (2008). »Increasing incidence of linezolid-intermediate or -resistant, vancomycin-resistant Enterococcus faecium strains parallels increasing linezolid consumption«. Antimicrobial Agents and Chemotherapy. 52 (6): 2256–2259. doi:10.1128/AAC.00070-08. ISSN 0066-4804. PMC 2415807. PMID 18391028.
- ↑ Schumacher A; Trittler R; Bohnert JA; Kümmerer K; Pagès JM; Kern WV (2007). »Intracellular accumulation of linezolid in Escherichia coli, Citrobacter freundii and Enterobacter aerogenes: role of enhanced efflux pump activity and inactivation«. Journal of Antimicrobial Chemotherapy. 59 (6): 1261–1264. doi:10.1093/jac/dkl380. ISSN 0305-7453. PMID 16971414.
- ↑ Saager B; Rohde H; Timmerbeil BS; in sod. (2008). »Molecular characterisation of linezolid resistance in two vancomycin-resistant (VanB) Enterococcus faecium isolates using Pyrosequencing«. European Journal of Clinical Microbiology & Infectious Diseases. 27 (9): 873–878. doi:10.1007/s10096-008-0514-6. ISSN 0934-9723. PMID 18421487.
- ↑ Besier S; Ludwig A; Zander J; Brade V; Wichelhaus TA (2008). »Linezolid resistance in Staphylococcus aureus: gene dosage effect, stability, fitness costs, and cross-resistances«. Antimicrobial Agents and Chemotherapy. 52 (4): 1570–1572. doi:10.1128/AAC.01098-07. ISSN 0066-4804. PMC 2292563. PMID 18212098.
- ↑ Feng J; Lupien A; Gingras H; in sod. (2009). »Genome sequencing of linezolid-resistant Streptococcus pneumoniae mutants reveals novel mechanisms of resistance«. Genome Research. 19 (7): 1214–1223. doi:10.1101/gr.089342.108. ISSN 1088-9051. PMC 2704432. PMID 19351617.
- ↑ Lincopan N; de Almeida LM; Elmor de Araújo MR; Mamizuka EM (2009). »Linezolid resistance in Staphylococcus epidermidis associated with a G2603T mutation in the 23S rRNA gene«. International Journal of Antimicrobial Agents. 34 (3): 281–282. doi:10.1016/j.ijantimicag.2009.02.023. ISSN 0924-8579. PMID 19376688.
- ↑ Liakopoulos A; Neocleous C; Klapsa D; in sod. (2009). »A T2504A mutation in the 23S rRNA gene responsible for high-level resistance to linezolid of Staphylococcus epidermidis«. Journal of Antimicrobial Chemotherapy. 64 (1): 206–207. doi:10.1093/jac/dkp167. ISSN 0305-7453. PMID 19429927.
- ↑ Lawrence KR; Adra M; Gillman PK (2006). »Serotonin toxicity associated with the use of linezolid: a review of postmarketing data«. Clinical Infectious Diseases. 42 (11): 1578–83. doi:10.1086/503839. ISSN 1058-4838. PMID 16652315.
- ↑ Huang V; Gortney JS (2006). »Risk of serotonin syndrome with concomitant administration of linezolid and serotonin agonists«. Pharmacotherapy. 26 (12): 1784–93. doi:10.1592/phco.26.12.1784. ISSN 0277-0008. PMID 17125439.
- ↑ Waknine, Yael (5. september 2009). »FDA Safety Changes: Mirena, Zyvox, Orencia«. Medscape. Pridobljeno 6. septembra 2008.
- ↑ Stalker DJ; Jungbluth GL (2003). »Clinical pharmacokinetics of linezolid, a novel oxazolidinone antibacterial«. Clinical Pharmacokinetics. 42 (13): 1129–1140. doi:10.2165/00003088-200342130-00004. ISSN 0312-5963. PMID 14531724.