Hipotiroidizem
| hipotiroidizem | |
|---|---|
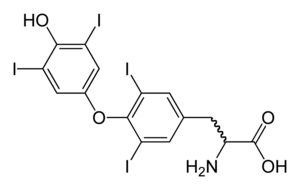 | |
| Molekularna struktura tiroksina, katerega pomanjkanje povzroča simptome hipotiroidizma | |
| Specialnost | endokrinologija |
| Klasifikacija in zunanji viri | |
| MKB-10 | E03.9 |
| MKB-9 | 244.9 |
| DiseasesDB | 6558 |
| MedlinePlus | 000353 |
| eMedicine | med/1145 |
| MeSH | D007037 |
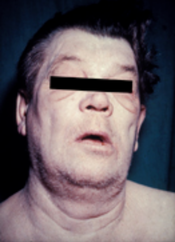
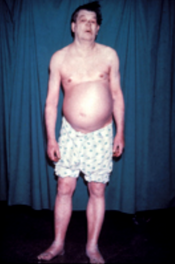
Hipotiroidizém ali hipotiróza (iz hipo- – »pod, manj« in tiroidea – »ščitnica«) pomeni zmanjšano funkcijo ščitnice. Pri odraslih je pogostejša pri ženskah. Povzroča lahko številne simptome, kot so zmanjšana presnova, utrujenost, zaspanost, občutljivost za mraz in pri ženskah menstruacijske motnje. Skrajna oblika bolezni je miksedem. [1]
Gre za pogostno endokrino motnjo, ko ščitnica ne proizvaja dovolj ščitničnega hormona. Pri otrocih povzroča hipotiroidizem upočasnjeni telesni in umski razvoj, ki ga v hudih primerih poznamo kot kretenizem. Ob sumu na hipotiroidizem se diagnoza potrdi s preiskavo krvi, pri čemer merijo ravni ščitnico spodbujajočega hormona (TSH) in tiroksina.
V svetu je najpogostejši vzrok hipotiroidizma pomanjkanje joda v prehrani . V državah z dovolj joda v prehrani je najpogostejši vzrok hipotiroidizma avtoimunska bolezen Hashimotov tiroiditis. Manj pogosti vzroki so med drugim: predhodno zdravljenje z radioaktivnim jodom, poškodba hipotalamusa ali hipofize, jemanje nekaterih zdravil, prirojena zmanjšana funkcija ščitnice (prirojeni hipotiroidizem) ali pa kirurška odstranitev ščitnice.
Hipotiroidizem je mogoče zdraviti s sintezno pridobljenim levotiroksinom; odmerek je treba prilagoditi simptomom in uravnanju ravni tiroksina in TSH na normalne vrednosti. V zahodnih državah se hipotiroidizem pojavlja pri 0,3–0,4 % ljudi, subklinični hipotiroidizem (to je blažja oblika hipotiroidizma, za katero so značilne normalne ravni tiroksina in povišana raven TSH) pa naj bi se pojavljal pri 4,3–8,5%. Znano je, da lahko hipotiroidizem razvijejo tudi psi in v redkih primerih tudi mačke in konji.
Znaki in simptomi
[uredi | uredi kodo]Ljudje s hipotiroidizmom pogosto ne kažejo simptomov ali pa se ti pojavljajo le v lažji obliki. S hipotiroidizmom so povezani številni simptomi in znaki ter so posledica bodisi osnovnega vzroka za pojav bolezni ali pa neposrednega učinka pomanjkanja ščitničnih hormonov.[2][3] Hashimotov tiroiditis se lahko kaže kot golša (povečana ščitnica).[2]

| Simptomi[2] | Znaki[2] |
|---|---|
| utrujenost | suha, groba koža |
| premraženost | hladne okončine |
| težave s spominom in koncentracijo | miksedem (mukopolisaharidne obloge na koži) |
| zaprtje, dispepsija[4] | izguba las |
| povečana teža ob slabem teku | upočasnjen srčni utrip |
| zasoplost (dispneja) | zatekanje udov |
| hripavost | zakasnela sprostitev kitnih refleksov |
| pri ženskah: močne menstruacijae (in kasneje neredne menstruacije) | sindrom karpalnega kanala |
| parestezije (nenormalen občutek v koži) | plevralni izliv, ascites, perikardni izliv |
| naglušnost |
Značilni znak hipotiroidizma je zapoznela sprostitev po testiranju ahilovega refleksa in je povezan s stopnjo pomanjkanja hormona.[5]
Miksedemska koma
[uredi | uredi kodo]Miksedemska koma je redek, vendar življenjsko ogrožajoče stanje skrajnega hipotiroidizma. Pojavlja se lahko pri bolnikih s poznano diagnozo hipotiroidizma ob nastopu drugih bolezni ali pa kot prva prezentacija hipotiroidizma. Za bolezen so značilni zelo nizka telesna temperatura brez drgetanja, zmedenost, upočasnjen srčni utrip in znižana raven dihanja. Lahko tudi pride do fizičnih znakov, ki kažejo na hipotiroidizem, kot so kožne spremembe ali povečan jezik.[6]
Nosečnost
[uredi | uredi kodo]Tudi blago ali subklinično obliko hipotiroidizma so povezali z zmanjšano plodnostjo in povečanim tveganjem za splav.[7] Hipotiroidizem v zgodnji nosečnosti, čeprav z omejenimi simptomi ali brez njih, lahko poveča tveganje za preeklampsijo, umsko manjrazvitost pri otroku in smrt novorojenčka.[7][8] Hipotiroidizem se pojavlja pri 0,3–0,5 % nosečnic.[8] Subklinični hipotiroidizem med nosečnostjo so povezali tudi z nosečnostno sladkorno boleznijo in rojstvom otroka pred 37 tedni nosečnosti.[9]
Otroci
[uredi | uredi kodo]Novorojenci s hipotiroidizmom imajo lahko normalno porodno težo in višino (čeprav je lahko glava večja od pričakovane in velika mečava je lahko da odprta). Pojavljajo se lahko zaspanost, zmanjšan tonus mišic, hripav jok, težave pri hranjenju, zaprtje, povečan jezik, popkovna kila, suha koža, znižana telesna temperatura in zlatenica.[10] Golša je redka, lahko pa se pri otrocih s ščitnico, ki ne proizvaja delujočega ščitničnega hormona, pojavi kasneje.[10] Golša se lahko razvije tudi pri otrocih, ki odraščajo na območjih s pomanjkanjem joda.[11] Normalna rast in razvoj sta lahko zavrta in če dojenčkov ne zdravijo, lahko pride do umske manjrazvitosti (v hujših primerih se lahko inteligenčni količnik zniža za 6 do 15 točk). Druge težave so med drugim: motnje grobih in finih motoričnih sposobnosti ter koordinacije, zmanjšan mišični tonus, škiljenje, zmanjšane pozornosti in kasnenje pri govoru.[10] Zobitev lahko kasni.[12]
Pri starejših otrocih in mladostnikih simptomi hipotiroidizma vključujejo utrujenost, občutljivost za mraz, zaspanost, šibkost mišic, zaprtje, zavrta rast, prekomerna telesna teža glede na višino, bledica, groba in debela kože, povečana poraščenost, neredna menstruacija pri dekletih in zapoznela puberteta. Bolezenski znaki med drugim zajemajo zakasnelo relaksacijo ahilovega refleksa in upočasnjen srčni utrip.[10] Golša se lahko pojavi zaradi povečanja celotne ščitnice;[10] lahko pa je povečan le njen del in lahko je vozličast.[13]
Vzroki
[uredi | uredi kodo]Hipotiroidizem je posledica nezadostnega delovanja žleze same (primarni hipotiroidizem) ali pa je posledica pomanjkljivega delovanja ščitnico spodbujajočega hormona (centralni hipotiroidizem).[5] [14] Primarni hipotiroidizem je približno tisočkrat pogostnejši kot centralni hipotiroidizem.[15]
Pomanjkanje joda je najpogostejši vzrok za primarni hipotiroidizem in endemično golšo po vsem svetu.[5] [16] V delih sveta z zadostnim deležem joda v prehrani je vzrok za hipotiroidizem najpogosteje avtoimunska bolezen, imenovana Hashimotov tiroiditis (kronični avtoimunski tiroiditis).[5] [16] Hashimotov tiroidizem lahko povzroči golšo, zanj pa je značilna infiltracija ščitnice z limfociti T in avtoprotitelesi proti specifičnim antigenom ščitnice, kot so peroksidaza ščitnice in receptorji za tiroglobulin in ščitnico spodbujajoči hormon.[5]
Po porodu približno 5 % žensk razvije poporodni tiroiditis, ki se lahko pojavi do devet mesecev po porodu.[17] Zanj je značilno kratko obdobje hipertiroidizma, ki mu sledi obdobje hipotiroidizma; pri 20–40 % bolnic hipotiroidizem vztraja.[17]
Avtoimunski tiroiditis je povezan z drugimi imunskimi boleznimi, kot so sladkorna bolezen tipa 1, slabokrvnost, miastenija gravis, celiakija, revmatoidni artritis in sistemski eritematozni lupus.[5] Lahko se pojavi kot del [avtoimunskega poliendokrinskega sindroma (tipa 1 in tipa2).[5]
| Skupina | Vzroki |
|---|---|
| Primarni hipotiroidizem[5] | Pomanjkanje joda (države v razvoju), avtoimunski tiroiditis, predhodna tiroidektomija, zdravljenje z radioaktivnim jodom, predhodna radioterapija vratu Zdravila: stabilizatorji razpoloženja na osnovi litija, amjodaron, interferon alfa, inhibitorji tirozin kinaze (npr. sunitinib) |
| Centralni hipotiroidizem[15] | Lezije ali poškodbe možganskega priveska (hipofizo) (adenom hipofize, kraniofaringioma, meningiom, gliom, Rathkejeva cista, metastaza, sindrom prazne sele, anevrizem notranje karotide, ), operacija ali obsevanje možganskega priveska, droge, poškodba, žilne bolezni (apopleksija hipofize, Sheehanov sindrom, subarahnoidna krvavitev), avtoimune bolezni (limfocitni hipofizitis, poliglandularne bolezni), infiltrirajoče bolezni (preobremenitev z železom zaradi hemokromatoze ali talasemije, sarkoidoza, histiocitoza Langerhansovih celic), prirojene bolezni in okužbe (tuberkuloza, mikoze, sifilis) |
| Prirojeni hipotiroidizem[18] | Disgeneza tiroide (75 %), dishormogeneza tiroide (20 %), prenos materinskih protiteles ali radioaktrivnega joda Sindromi: mutacije (v GNAS complex locus, PAX8, TTF-1/NKX2-1, TTF-2/FOXE1), Pendredov sindrom (povezan s senzonevralno izgubo sluha) Prehodno: zaradi pomanjkanja ali presežka joda pri materi, protiteles proti receptorju za TSH, določenih prirojenih motenj in bolezni novorojenčkov Osrednje: disfunkcija hipofize (idiopatska, septooptična displazija, pomanjkanje PIT1 , izolirano pomanjkanje TSH) |} |
Patofiziologija
[uredi | uredi kodo]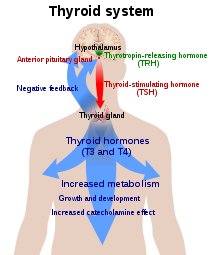
Številna tkiva v telesu potrebujejo ščitnični hormon za normalno delovanje. Zdrava ščitnica pretežno izloča tiroksin (T4), ki se v drugih organih pretvori v trijodotironin (T3). Pretvorba poteka s pomočjo encima jodotironin dejodaza, ki je odvisen od selena.[19] Trijodotironin se veže na receptor ščitničnega hormona v celičnem jedru, kjer stimulira aktiviranje določenih genov in s tem proizvodnjo specifičnih beljakovin.[20] Poleg tega se hormon veže na integrin αvβ3 na celični membrani, s čimer spodbuja [[Na+/H+-izmenjevalec]] in procese, kot sta nastanek krvnih žil in celična rast.[20] V krvi je ščitnični hormona skoraj v celoti (99,97%) vezan na plazemske beljakovine, kot so tiroksin vežoči globulini; biološko aktiven je samo prost nevezan ščitnični hormon.[5]
Ščitnica je edini vir ščitničnega hormona v telesu in za njegovo tvorbo sta potrebna jod in aminokislina tirozin. Jod v krvnem obtoku žleza zajame in ga vgradi v molekulo tiroglobulina. Sintezo usmerja ščitnico spodbujajoči hormon (TSH, tirotropin), ki ga izloča možganski privesek. Če joda ali TSH ni dovolj, lahko pride do zmanjšane proizvodnje ščitničnih hormonov.[14]
Os hipotalamus-hipofiza-ščitnica igra ključno vlogo pri uravnavanju ustreznih ravni ščitničnih hormonov. Proizvodnjo TSH v hipofizi stimulira po drugi strani tirotropin sproščajoči hormon (TRH), ki se sprošča iz hipotalamusa. Tiroksin znižuje proizvodnjo TSH in TRH preko negativne povratne zanke. Če ni dovolj TRH, kar se zgodi redko, lahko pride do pomanjkanja TSH in posledične nezadostne proizvodnje ščitničnega hormona.[15]
Nosečnost povzroči izrazite spremembe v hormonski fiziologiji ščitnice. Žleza se poveča za 10%, proizvodnja tiroksina pa za 50%, zato potrebe po jodu porastejo. Mnoge ženske imajo normalno delujočo ščitnico, vendar kažejo imunološke znake (prisotnost avtoprotiteles) avtoimunosti v ščitnici ali pomanjkanje joda, kar vodi do hipotiroidizma pred porodom ali po njem.[21]
Diagnoza
[uredi | uredi kodo]Laboratorijsko testiranje ravni TSH je najprimernejši začetni test za hipotiroidizem; nekaj tednov kasneje se za potrditev raven določi ponovno .[22] Ravni so lahko zaradi drugih boleznih neobičajne, in testiranje TSH pri hospitaliziranih osebah se ne priporoča, razen v primeru močnega suma glede delovanja ščitnice.[5] Povišana raven TSH pomeni, da je ščitnica ne proizvaja dovolj ščitničnega hormona, zato se pogosto meri koncentracija prostega T4.[5] [13] Merjenje T3 se pri sumu na hipotiroidizem ne priporoča.[5] Obstajajo številne lestvice za oceno simptomov za hipotiroidizem; zagotavljajo določeno raven objektivnosti, vendar so za diagnozo omejeno uporabne.[5]
| Raven TSH | Raven T4 | Razlaga |
|---|---|---|
| Normalna | Normalna | Normalno delovanje ščitnice |
| Zvišana | Nizka | Očiten hipotiroidizem |
| Normalna/nizka | Nizka | Osrednji hipotiroidizem |
| Zvišana | Normalna | Podklinični hipotiroidizem |
Številni primeri hipotiroidizma so povezani z blagimi dvigi v ravneh kreatin kinaze in jetrnih encimov v krvi. Običajno se vrnejo na normalno vrednost, ko hipotiroidizem v celoti ozdravljen.[5] Nivoji holesterola, lipoproteina nizke gostote in lipoproteinov (a) so lahko povišani;[5] vpliv podkliničnega hipotiroidizma na parametre lipidov je manj jasen.[11]
Zelo hud hipotiroidizem in miksedemska koma sta značilno povezana z nizko ravnjo natrija v krvi, skupaj z zvišanjem antidiuretičnega hormona, kot tudi akutnega poslabšanja delovanja ledvic zaradi številnih vzrokov.[6]
Za diagnozo hipotiroidizma brez grudic ali strdkov pod otipoml v žleze ščitnice ni potrebno slikanje ščitnice; če pa se ščitnica počuti nenormalno, je diagnostično slikanje je priporočljivo.[22] Prisotnost protiteles proti ščitnični peroksidazi (TPO) pomeni višjo verjetnost za to, da so ščitnični vozliči posledica avtoimunskega tiroiditisa, če pa obstaja dvom, je lahko da potrebna biopsija.[5]
Če je raven TSH normalna ali nizka in ravni prostega T4 nizke, je znak za centralni hipotiroidizem (prenizko izločanje TSH ali TRH iz hipofize ali hipotalamusa). Obstajajo lahko tudi druge značilnosti hipopituarizma, na primer anomalije menstrualnega ciklusa in insuficienca nadledvične žleze. Lahko obstajajo tudi znaki za adenom hipofize kot je glavobol in spremembe vida. Osrednji hipotiroidizem je treba raziskati, da se določi osnovni vzrok.[15] [22]
Očitna oblika
[uredi | uredi kodo]Za očitni primarni hipotiroidizem so značilne visoke vrednosti TSH in nizke vrednosti T4 in T3 . Očitni hipotiroidizem se lahko diagnosticira tudi pri osebah, ki imajo TSH ob več priložnostih nad 5mIU / L, ki kažejo ustrezne simptome, in le mejno nizko raven T4.[23] Lahko se diagnosticira tudi pri pacientih s TSH nad 10 mIU/L.[23]
Podklinična oblika
[uredi | uredi kodo]Podkliničen hipotiroidizem je blažja oblika obolenja, značilna zanjo je povišana raven serumskega TSH, pri čemer je raven prostega tiroksina v serumu normalna.[24] [25] To blažjo obliko hipotiroidizma najpogosteje povzroča je Hashimotov tiroiditis.[26] Pri odraslih velja diagnoza pri vrednostih TSH nad 5 mIU/L in pod 10 mi.e./L.[23] Slika podkliničnega hipotiroidizma je spremenljiva in klasičnih znakov in simptomom hipotiroidizma lahko da ni videti.[24] Del ljudi s podkliničnim hipotiroidizmom razvije očitno obliko hipotiroidizma. Za osebe, pri katerih je zaznati protitelesa proti peroksidazi ščitnice (TPO), se to zgodi pri 4,3 %, pri osebah brez dokazljivih protiteles pa 2,6 %.[5] Osebe s podkliničnim hipotiroidizmom in zaznavnimi protitelesi anti-TPO, ki ne potrebujejo zdravljenja, morajo pogosteje testirati delovanje ščitnice (npr enkrat letno), v primerjavi s tistimi, ki protiteles nimajo.[22]
Nosečnost
[uredi | uredi kodo]Med nosečnostjo, mora ščitnica tvoriti polovico več ščitničnega hormona, da ga zagotovi v zadostni meri za razvijajoči se plod in za njegovo mater.[9] V nosečnosti je koncentracija prostega tiroksina lahko nižja od pričakovane, ker se poveča vezava na tiroxin binding globulin globuilin TBG in zniža vezanje na albumin. Za čas nosečnosti jih je treba ali prirediti, [21] ali pa za diagnoo namesto njih uporabiti celotno raven tiroksina.[5] Vrednosti TSH so lahko tudi nižje kot normalno (predvsem v prvem trimesečju) in normalno območje je za čas nosečnosti treba prilagoditi.[5] [21]
V nosečnosti se podkliničen hipotiroidizem definira kot TSH med 2,5 in 10 mIU / l z normalno ravnjo tiroksina; bolnice z TSH nad 10 mIU / l imajo očitno obliko bolezni, četudi je nivo tiroksina normalen.[21] Protitelesa proti TPO so lahko pomembna pri odločanju o zdravljenju, in jih je zato pri ženskah s patološkimi izvidi preiskav delovanja ščitnice treba določiti.[5]
Določanje protiteles TPO se lahko šteje kot del ocene, kadar gre za ponavljajoči se spontani splav; subtilna disfunkcija je lahko povezana z izgubo otroka,[5] na splošno pa se tega ne svetuje[27] in prisotnost protiteles ščitnice lahko da ne more predvideti bodočega izida.[28]
Preprečevanje
[uredi | uredi kodo]
Hipotiroidizem je mogoče preprečiti, če se prebivalstvu v pogosto zaužito hrano dodaja jod. Ta javnozdravstveni ukrep je odpravil endemičen otroški hipotiroidizem v državah, kjer je pogosto prihajalo do njega. Poleg spodbujanja k uživanju z jodom bogatih živil, kot so mleko in ribe so v mnogih državah z zmernim pomanjkanjem joda uvedli univerzalno jodiranje soli (USI - universal salt iodization).[29] Ob aktivni podpori svetovne zdravstvene organizacije[30] sedaj 130 držav uporablja USI in 70% svetovnega prebivalstva prejema jodirano sol. V nekaterih državah dodajajo jodirano sol kruhu.[29] Kljub temu je v nekaterih zahodnih državah, zaradi poskusov, da se zmanjša vnos soli, prišlo ponovno do znakov pomanjkanja joda.[29]
Nosečnice in doječe matere, ki potrebujejo 66% več joda dnevno kot pa ne-nosečnice, morda še vedno ne dobivajo dovolj joda.[29] [31] Svetovna zdravstvena organizacija priporoča za nosečnice in doječe matere dnevni vnos 250 µg.[32] Kot mnoge ženske do te ravni ne bodo prišle zgolj prek prehrane, svetuje [Ameriško združenje za ščitnico, da se dieta dopolnjuje z 150 µg oralno.[21] [33]
Presejalni pregledi
[uredi | uredi kodo]Številne države izvajajo [Presejalni pregledi (zdravstvo) |presejalne preglede]] novorojenčkov, na splošno na osnovi TSH. To je v številnih primerih privedlo do zgodnjega odkritja hipotiroidizma in tako otroka obvarovalo pred razvojnim zaostankom.[34] V savetovnem merilu gre za najbolj pogosto uporabljen presejalni test pri dojenčkih.[35] Test na temelju TSH ugotovi najpogostejše vzroke, dodatno testiranje T4 je potrebno, da se odkrijejo redkejši osrednji vzroki za neonatalen hipotiroidizem.[10] Če je ugotavljanje T4 vključeno v test od porodu, bo prepoznalo primere prirojenega hipotiroidizma centralnega izvora pri enem od 16.000 do 160.000 otrok. Glede na to, da imajo ti otroci navadno druge hormononalne pomanjkljivosti hipofize, lahko pri teh primerih zgodnje odkrivanje prepreči zaplete.[15]
Široko začrtan pregled odraslih v splošni populaciji je stvar razprave. Nekatere organizacije (na primer Odbor ZDA za preventivne storitve) so mnenja, da dokazi za rutinsko testiranje ne zadoščajo,[36] spet drugi (kot je ameriško združenje ščitnice) priporočajo bodisi testiranje s prekinitvami nad določeno starostjo pri obeh spolih bodisi testiranje samo pri ženskah.[5] Ciljno presejanje je lahko smiselno v številnih primerih, ko je hipotiroidizem pogost: druge avtoimunske bolezni, nedvomna družinska zgodovina bolezni ščitnice, osebe, ki so dobivale radioterapijo vratu z jodom ali drugimi radioaktivnimi snovmi, osebe, ki so jim operirali ščitnico, pacienti z nenormalnim testom ščitnice, osebe s psihiatričnimi motnjami, ljudje, ki jemljejo amjodaron ali litij, in osebe s številnimi zdravstvenimi težavami (na primer nekatera obolenja srca in kože).[5] Letni testi delovanja ščitnice se priporočajo pri ljudeh z Downovim sindromom, saj je pri njih nevarnost za bolezni ščitnice večja.[37]
Obvladovanje
[uredi | uredi kodo]Nadomeščanje hormona
[uredi | uredi kodo]Večina ljudi s simptomi hipotiroidizma in potrjenim pomanjkanjem tiroksina se zdravi s sintetično dolgotrajno delujočo obliko tiroksina, znano kot levotiroksin (L -tiroksin).[3] [5] Pri mladih in sicer zdravih ljudi z odkritim hipotiroidizmom, je treba nemudoma začeti s polnim nadomestnim odmerkom (prilagojenim teži); pri starejših osebah in ljudeh z boleznimi srca se priporoča nižji začetni odmerek, da ne pride do pretiranega nadomeščanja in do zapletov.[5] [14] Nižji odmerki lahko zadostujejo pri tistih s subklinične hipotiroidizem, medtem ko ljudje s centralnim hipotiroidizmom lahko da potrebujejo odmerke nad povprečno ravnjo.[5]
Prosti tiroksin v krvi in ravni TSH se spremljajo, da se zagotovi ustrezen odmerek. To se stori 4-8 tednov po začetku zdravljenja ali po spremembi odmerka levotiroksina. Ko se enkrat ustrezen nadomestni odmerek ugotovi, se lahko preskusi ponovijo po 6 mesecih, nato čez eno leto, če ne pride do sprememb v simptomih.[5] Pri ljudeh s centralnim / sekundarnim hipotiroidizmom, TSH ni zanesljiv znak za hormonsko nadomeščanje in odločitve glede terapije temeljijo predvsem na ravni prostega T4 .[5] [15] Levotiroksin je najbolje jemati 30-60 minut pred zajtrkom ali štiri ure po zaužitju hrane,[5] ker nekatere snovi, kot so hrana in kalcij, lahko zavirajo absorpcijo levotiroksina.[38] Izločanja ščitničnih hormonov iz ščitnice neposredno ni mogoče povečati.[3]
Liotironin
[uredi | uredi kodo]Obstajajo predlogi, da se kot ukrep za boljši nadzor nad simptomi dodaja levotiroksinu sintetičen T3 (liotironin), vendar študije tega ne podpirajo.[3] [16] [39] Leta 2007 je britansko združenje za ščitnico objavilo, da terapija s kombinacijo T4 in T3 kaže višjo stopnjo neželenih učinkov, in nima večje koristi kot samo T4 .[3] [40] Ameriške smernice zaradi pomanjkanja dokazov podobno zavračajo kombinirano zdravljenje, priznavajo pa, da se nekateri ljudje počutijo bolje, če prejemajo kombinirano zdravljenje.[5] Zdravljenje samo z liotironinom ni dovolj preučeno, da bi bilo mogoče priporočiti terapijo na njegovi osnovi; zaradi krajše razpolovne dobe ga je treba sprejeti bolj pogosto.[5]
Ljudje s hipotiroidizmom, ki se ne počutijo dobro, kljub optimalnemu odmerku levotiroksina lahko zahtevajo dodatno zdravljenje z liotironinom. Smernica Evropskega združenja za ščitnico iz leta 2012 priporoča, da je zaradi kronične narave bolezni potrebna podpora in da je druge vzroke za simptome treba izključiti. Dodajanje liotironina je treba obravnavati kot eksperimentalno, sprva samo za poskusno obdobje 3 mesecev, in v določenem razmerju do trenutnega odmerka levotiroksina.[41] Smernica izrecno meri na povečano varnost tega pristopa in proti njegovi vsesplošni uporabi.[41]
Izsušena živalska ščitnica
[uredi | uredi kodo]Ekstrakt posušene ščitnice je ekstrakt živalske ščitnice,[3] najpogosteje prašičje. Gre za kombinirano terapijo, ki vsebuje oblike T4 in T3.[3] Prav tako vsebuje kalcitonin (hormon v žleze ščitnice, ki sodeluje pri uravnavanju ravni kalcija), T1 in T2, ki jih v sintetičnih hormonskih zdravilih ni najti.[42] Ta ekstrakt je bil nekoč glavna oblika zdravljenje hipotiroidizma, vendar pa dandanes raziskave njegove uporabe ne podpirajo;[3] [16] Britanski in ameriški strokovnjaki njegovo uporabo odsvetujejo. [5] [40]
Podklinična oblika hipotiroidizma
[uredi | uredi kodo]Za koristnost zdravljenja podkliničnega hipotiroidizem obstaja le malo dokazov, tudi je vprašljivo, ali preveč intenzivno zdravljenje ne škodi bolj kot pa koristi. Nezdravljen podkliničen hipotiroidizem je lahko povezan s skromnim povečanjem tveganja za koronarne bolezni.[43] Pregledni članek iz leta 2007 za zamenjavo ščitničnega hormona ni ugotovil nobene koristi, razen pri "nekaterih parametrih lipidnih profilov in pri delovanju levega prekata".[44] Med podkliničnim hipotiroidizem in povečanim tveganjem za zlom kosti ni povezave.[45]
Od leta 2008 dalje so ameriški in britanski strokovnjaki istega mnenja, namreč da na splošno ljudje s TSH pod 10 mIU/l ne potrebujejo zdravljenja.[5] [25] [46] Ameriški smernice priporočajo, da se o zdravljenju začne misliti, če je TSH povišan, vendar pod 10 mIU / l pri ljudeh s simptomi hipotiroidizma, zaznavnimi protitelesi proti peroksidazi ščitnice, zgodovino bolezni srca ali s povečano nevarnostjo za bolezni srca.[5]
Miksedemska koma
[uredi | uredi kodo]Miksedemska koma ali resna dekompenzacija hipotiroidizma po navadi zahteva sprejetje na oddelek za intenzivno nego, skrben nadzor in zdravljenje anomalij pri dihanju, nadzor temperature, krvnega tlaka in ravni natrija . Lahko da je potrebno mehansko prezračevanje kot tudi nadomeščanje tekočine, vazopresorji, previdno ponovno ogrevanje in kortikosteroidi (možna je adrenalna insuficienca, do katere lahko pride skupaj s hipotiroidizmom). Previdno popravljanje nizke ravni natrija se lahko doseže z hipertonično raztopinbo soli ali z antagonisti za receptorje vazopresina.[6] Za hitro zdravljenje hipotiroidizma se lahko dajeta levotiroksin ali liotironin intravenozno, posebno kadar je nivo zavesti tako nizek, da ni več varno zdravila dajati peroralno.[6]
Nosečnost
[uredi | uredi kodo]Pri ženskah, pri katerih se ve za hipotiroidizem med nosečnostjo, je priporočljivo, če se pozorno spremlja serumska koncentracija TSH. Da koncentracije TSH ostanejo v mejah normale za trimesečje, je treba uporabiti levotiroksin. Za prvo trimesečje normalno območje pod 2,5 mIU/L , za drugo in tretje trimesečje pa pod 3,0 mIU/L .[3] [21] Zdravljenje mora potekati v skladu z ravnjo celotnega (ne pa prostega) tiroksina ali indeksa za T4. Rezultate je treba razlagati v skladu z ustreznim referenčnimi razponi za dano obdobje nosečnosti.[5] Ko je nosečnost potrjena, je običajno odmerek levotiroksina treba povečati.[5] [14] [21]
Četudi je njih raven TSH normalna, je ženskam s protitelesi za anti-TPO, ki skušajo zanositi (naravno ali ob pomoči reproduktivne tehnologije), lahko da potrebno dodajati hormon ščitnice. To še zlasti velja za ženske, ki so imele splave ali pa so bile hipotiroidne v preteklosti.[5] Dopolnilni levotiroksin lahko zmanjša tveganje prezgodnjega rojstva in nevarnost splava.[47] Zaradi nevarnosti, da pride do očitnega hipotiroidizma, to priporočilo velja še posebno pri nosečnicah s podkliničnim hipotiroidizmom (pri TSH 2,5-10 mIU/L), ki so pozitivne na anti-TPO. Če pade odločitev za zdravljenje, je priporočljivo delovanje ščitnice (vsake 4 tedne prvih 20 tednov nosečnosti) natančno spremljati .[5] [21] Če oseba ni pozitivna na anti-TPO ni pozitivna, se zdravljenje podkliničnega hipotiroidizma trenutno ne priporoča.[21]
Epidemiologija
[uredi | uredi kodo]Po ocena trpi po vsem svetu približno ena milijarda ljudi za pomanjkanjem joda; ni pa znano, kako pogosto zaradi tega pride do hipotiroidizma.[48] V obsežnih raziskavah na prebivalstvu v zahodnih državah, ki imajo zadostno mero joda v prehrani, ima 0,3-0,4% prebivalstva očiten hipotiroidizem. Še večji delež, 4,3-8,5%, ima podkliničen hipotiroidizem.[5] Med ljudmi s podkliničnim hipotiroidizmom jih ima 80% raven TSH pod 10 mIU/l, to je pod pragom za zdravljenje.[25] Otrokom s podkliničnim hipotiroidizmom ščitnica pogosto začne spet normalno delovati ščitnice; majhen delež razvija očiten hipotiroidizem (kot je razvidno iz ravni protiteles in TSH, pojava celiakije in golše).[49]
Ženske so bolj verjetno razvijejo hipotiroidizem kot pa moški. V raziskavah, ki temeljijo na prebivalstvu, so ženske sedemkrat pogosteje kot moški imele raven TSH nad 10 mE/l.[5] 2-4% ljudi s podkliničnim hipotiroidizmom bo letno doletel očiten hipotiroidizem. Tveganje je večje pri osebah s protitelesi proti ščitnični peroksidazi.[5] [25] Ceni se, da podklinični hipotiroidizem zadeva približno 2% otrok; pri odraslih je pogostejši pri starejših ljudeh, in pri belcih.[24] Pri posameznikih z Downovim sindromom je pogostnost težav s ščitnico veliko večja, najbolj pogosto gre za hipotiroidizem[10] [37] in Turnerjev sindrom.[10]
Zelo hud hipotiroidizem in miksedemska koma sta redka, po oceni naj bi bila verjetnost 0,22 primerov na milijon ljudi letno.[6] Večina primerov se pojavlja pri ženskah, starejših od 60 let, čeprav se lahko pripeti v vseh starostnih skupinah.[6]
Hipotiroidizem je večinoma primaren po naravi. Osrednji /sekundarni hipotiroidizem se pojavlja pri 1: 20.000 do 1: 80.000 prebivalcev ali približno pri enem na vsakih tisoč ljudi s hipotiroidizmom.[15]
Zgodovina
[uredi | uredi kodo]Povezavo med ščitnico in miksedemom so ugotovili v poznem 19. stoletju, ko so ljudje in živali, ki so jim odstranili ščitnico, po presaditvi živalskega tkiva ščitnice pokazali izboljšanje simptomov.[16] Leta 1811 je Bernard Courtois v morskem rastlinju odkril jod, povezavo med uživanjem joda in pojavom golše pa je odkril Jean-François Coindet leta 1820.[50] Gaspard Adolphe Chatin je leta 1852 postavil hipotezo, da je endemična golša posledica pomanjkanja joda v prehrani, Eugen Baumann pa je leta 1896 dokazal prisotnost joda v ščitničnem tkivu.[50]
Leta 1891 je angleški zdravnik George Redmayne Murray uvedel zdravljenje s podkožno injiciranim izvlečkom ovčje ščitnice,[51] ki mu je kmalu sledilo peroralno jemanje.[16] [52] Leta 1914 so v terapijo uvedli prečiščen tiroksin, v 30-ih letih 19. stoletja pa sintetični tiroksin, vendar se je še dalje pogosto uporabljal suhi izvleček živalske ščitnice. Liotironin so razvili leta 1952.[16]
Druge živali
[uredi | uredi kodo]
V veterinarski praksi so psi živalska vrsta, ki jo hipotiroidizem najpogosteje prizadene. Večina primerov so posledica primarnega hipotiroidizma, za katerega sta znani dve vrsti: limfocitni tiroiditis, ki je verjetno imunsko pogojen in vodi do uničenja in fibroze ščitnice, in idiopatska atrofija, pri kateri žlezo sčasoma nadomesti maščobno tkivo.[53] [54] Pogosto pride do letargije, nestrpnost za hlad, gibanje, in porasta telesne mase. Poleg tega je pri psih s hipotiroidizmom videti spremembe na koži in težave s plodnostjo, kot tudi številne druge simptome.[54] Pri psih je mogoče videti znake miksedema, kot so gube v koži na čelu; znani so primeri miksedemske kome.[53] Diagnozo se lahko potrdi s krvnim testom, saj klinični vtis lahko vodi do pretirane diagnoze.[53] [54] Limfocitni tiroiditis je povezan s protitelesi proti tiroglobulinu, čeprav so običajno z napredovanjem bolezni postane nezaznaven.[54] Zdravi se z dajanjem ščitničnega hormona.[53]
Druge vrste so manj pogosto prizadete, med njimi je najti mačke in konje, kakor tudi druge večje domače živali. Pri mačkah je hipotiroidizem po navadi posledica drugih oblik zdravljenja, kot recimo operacije ali sevanja. Pri mladih konjih o prirojenem hipotiroidizmu poročajo predvsem v zahodni Kanadi in sicer v zvezi s prehrano matere.[53]
Sklici
[uredi | uredi kodo]- ↑ http://www.termania.net/slovarji/slovenski-medicinski-slovar/5519073/hipotiroidizem?query=hipotiroidizem, Slovenski medicinski e-slovar, vpogled: 7. 8. 2015.
- ↑ 2,0 2,1 2,2 2,3 2,4 Longo, DL; Fauci, AS; Kasper, DL; Hauser, SL; Jameson, JL; Loscalzo, J (2011). »341: disorders of the thyroid gland«. Harrison's principles of internal medicine (18 izd.). New York: McGraw-Hill. ISBN 007174889X.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 3,7 3,8 Khandelwal D; Tandon N (Januar 2012). »Overt and subclinical hypothyroidism: who to treat and how«. Drugs (Review). 72 (1): 17–33. doi:10.2165/11598070-000000000-00000. PMID 22191793.
- ↑ Ebert, E. C. (Julij 2010). »The thyroid and the gut«. Journal of Clinical Gastroenterology. 44 (6): 402–6. doi:10.1097/MCG.0b013e3181d6bc3e. PMID 20351569.
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 5,12 5,13 5,14 5,15 5,16 5,17 5,18 5,19 5,20 5,21 5,22 5,23 5,24 5,25 5,26 5,27 5,28 5,29 5,30 5,31 5,32 5,33 5,34 5,35 5,36 5,37 5,38 5,39 5,40 Garber, JR; Cobin, RH; Gharib, H; Hennessey, JV; Klein, I; Mechanick, JI; Pessah-Pollack, R; Singer, PA; in sod. (december 2012). »Clinical Practice Guidelines for Hypothyroidism in Adults« (PDF). Thyroid. 22 (12): 1200–1235. doi:10.1089/thy.2012.0205. PMID 22954017. Arhivirano iz prvotnega spletišča (PDF) dne 14. januarja 2016. Pridobljeno 5. avgusta 2015.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 6,0 6,1 6,2 6,3 6,4 6,5 Klubo-Gwiezdzinska, J; Wartofsky, L (Marec 2012). »Thyroid emergencies«. Medical Clinics of North America. 96 (2): 385–403. doi:10.1016/j.mcna.2012.01.015. PMID 22443982.
- ↑ 7,0 7,1 van den Boogaard, E; Vissenberg, R; Land, JA; in sod. (2011). »Significance of (sub)clinical thyroid dysfunction and thyroid autoimmunity before conception and in early pregnancy: a systematic review«. Human Reproduction Update (Review). 17 (5): 605–19. doi:10.1093/humupd/dmr024. PMID 21622978.
- ↑ 8,0 8,1 Vissenberg, R; van den Boogaard, E; van Wely, M; in sod. (Julij 2012). »Treatment of thyroid disorders before conception and in early pregnancy: a systematic review«. Human Reproduction Update (Review). 18 (4): 360–73. doi:10.1093/humupd/dms007. PMID 22431565.
- ↑ 9,0 9,1 Negro R; Stagnaro-Green A (Oktober 2014). »Diagnosis and management of subclinical hypothyroidism in pregnancy«. BMJ. 349 (10): g4929. doi:10.1136/bmj.g4929. PMID 25288580.
- ↑ 10,0 10,1 10,2 10,3 10,4 10,5 10,6 10,7 Counts, D; Varma, SK (Julij 2009). »Hypothyroidism in children«. Pediatrics in Review. 30 (7): 251–8. doi:10.1542/pir.30-7-251. PMID 19570923.
- ↑ 11,0 11,1 Pearce, EN (Februar 2012). »Update in lipid alterations in subclinical hypothyroidism«. The Journal of Clinical endocrinology and Metabolism. 97 (2): 326–33. doi:10.1210/jc.2011-2532. PMID 22205712. Arhivirano iz prvotnega spletišča dne 1. januarja 2014. Pridobljeno 5. avgusta 2015.
- ↑ Chandna, Shalu; Bathla, Manish (Julij 2011). »Oral manifestations of thyroid disorders and its management«. Indian J Endocrinol Metab. 15 (Suppl2): S113–6. doi:10.4103/2230-8210.83343. PMC 3169868. PMID 21966646.
- ↑ 13,0 13,1 Brown, RS (2013). »Autoimmune thyroiditis in childhood«. Journal of Clinical Research in Pediatric Endocrinology (Review). 5 Suppl 1 (4): 45–9. doi:10.4274/jcrpe.855. PMC 3608006. PMID 23154164.
- ↑ 14,0 14,1 14,2 14,3 Gaitonde, DY; Rowley, KD; Sweeney, LB (Avgust 2012). »Hypothyroidism: an update«. American Family Physician (Review). 86 (3): 244–51. PMID 22962987.
- ↑ 15,0 15,1 15,2 15,3 15,4 15,5 15,6 Persani, L (september 2012). »Clinical review: Central hypothyroidism: pathogenic, diagnostic, and therapeutic challenges«. The Journal of Clinical endocrinology and Metabolism (Review). 97 (9): 3068–78. doi:10.1210/jc.2012-1616. PMID 22851492. Arhivirano iz prvotnega spletišča dne 7. januarja 2014. Pridobljeno 5. avgusta 2015.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 16,0 16,1 16,2 16,3 16,4 16,5 16,6 Chakera, AJ; Pearce, SH; Vaidya, B (2012). »Treatment for primary hypothyroidism: current approaches and future possibilities«. Drug Design, Development and Therapy (Review). 6: 1–11. doi:10.2147/DDDT.S12894. PMC 3267517. PMID 22291465.
- ↑ 17,0 17,1 Stagnaro-Green, A (Februar 2012). »Approach to the patient with postpartum thyroiditis«. The Journal of Clinical endocrinology and Metabolism (Review). 97 (2): 334–342. doi:10.1210/jc.2011-2576. PMID 22312089. Arhivirano iz prvotnega spletišča dne 8. aprila 2020. Pridobljeno 5. avgusta 2015.
- ↑ Donaldson, M; Jones, J (2013). »Optimising outcome in congenital hypothyroidism; current opinions on best practice in initial assessment and subsequent management«. Journal of Clinical Research in Pediatric Endocrinology (Review). 5 Suppl 1 (4): 13–22. doi:10.4274/jcrpe.849. PMC 3608009. PMID 23154163.
- ↑ Maia, AL; Goemann, IM; Meyer, EL; Wajner, SM (17. marec 2011). »Type 1 iodothyronine deiodinase in human physiology and disease: Deiodinases: the balance of thyroid hormone«. Journal of Endocrinology. 209 (3): 283–297. doi:10.1530/JOE-10-0481. PMID 21415143.
- ↑ 20,0 20,1 Cheng, SY; Leonard, JL; Davis, PJ (april 2010). »Molecular aspects of thyroid hormone actions«. Endocrine Reviews. 31 (2): 139–70. doi:10.1210/er.2009-0007. PMC 2852208. PMID 20051527.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 21,0 21,1 21,2 21,3 21,4 21,5 21,6 21,7 21,8 Stagnaro-Green, A; Abalovich, M; Alexander, E; Azizi, F; Mestman, J; in sod. (Oktober 2011). »Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and postpartum«. Thyroid. 21 (10): 1081–125. doi:10.1089/thy.2011.0087. PMC 3472679. PMID 21787128.
- ↑ 22,0 22,1 22,2 22,3 So, M; MacIsaac, RJ; Grossmann M (Avgust 2012). »Hypothyroidism«. Australian Family Physician. 41 (8): 556–62. PMID 23145394.
- ↑ 23,0 23,1 23,2 Dons, Robert F.; Jr, Frank H. Wians (2009). Endocrine and metabolic disorders clinical lab testing manual (4 izd.). Boca Raton: CRC Press. str. 10. ISBN 9781420079364.
- ↑ 24,0 24,1 24,2 Bona, G; Prodam, F; Monzani, A (2013). »Subclinical hypothyroidism in children: natural history and when to treat«. Journal of Clinical Research in Pediatric Endocrinology (Review). 5 Suppl 1 (4): 23–8. doi:10.4274/jcrpe.851. PMC 3608012. PMID 23154159.
- ↑ 25,0 25,1 25,2 25,3 Fatourechi, V. (2009). »Subclinical Hypothyroidism: An Update for Primary Care Physicians«. Mayo Clinic Proceedings (Review). 84 (1): 65–71. doi:10.4065/84.1.65. PMC 2664572. PMID 19121255.
- ↑ Baumgartner C; Blum MR; Rodondi N (december 2014). »SSubclinical hypothyroidism: summary of evidence in 2014«. Swiss medical weekly (Review). 144: w14058. doi:10.4414/smw.2014.14058. PMID 25536449. Arhivirano iz prvotnega spletišča dne 29. junija 2015. Pridobljeno 5. avgusta 2015.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ The Practice Committee of the American Society for Reproductive Medicine (november 2012). »Evaluation and treatment of recurrent pregnancy loss: a committee opinion«. Fertility and Sterility. 98 (5): 1103–1111. doi:10.1016/j.fertnstert.2012.06.048. PMID 22835448.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Regan, L; Backos M; Rai, R (19. maj 2011). »The investigation and treatment of couples with recurrent first-trimester and second-trimester miscarriage« (PDF). Green-top Guideline No. 17. London: Royal College of Obstetricians and Gynaecologists. Pridobljeno 26. decembra 2013.
- ↑ 29,0 29,1 29,2 29,3 Charlton, K; Skeaff, S (november 2011). »Iodine fortification«. Current Opinion in Clinical Nutrition and Metabolic Care. 14 (6): 618–624. doi:10.1097/MCO.0b013e32834b2b30. PMID 21892078.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ {{cite book |title=Assessment of iodine deficiency disorders and monitoring their elimination|year=2008 |publisher=[[Svetovna zdravstvena organizacija |location=Ženeva|isbn=9789241595827|url=http://whqlibdoc.who.int/publications/2007/9789241595827_eng.pdf%7Cedition=3.}}
- ↑ e-Library of Evidence for Nutrition Actions (eLENA) (2014). »Iodine supplementation during pregnancy«. World Health Organization. Pridobljeno 5. marca 2014.
- ↑ »Reaching Optimal Iodine Nutrition in Pregnant and Lactating Women and Young Children« (PDF). Joint Statement by the World Health Organization and United Nations Children's Fund. World Health Organization. 2007. Pridobljeno 5. marca 2014.
- ↑ Becker, David V.; Braverman, Lewis E.; Delange, François; Dunn, John T.; Franklyn, Jayne A.; Hollowell, Joseph G.; Lamm, Steven H.; Mitchell, Marvin L.; Pearce, Elizabeth; Robbins, Jacob; Rovet, Joanne F. (Oktober 2006). »Iodine supplementation for pregnancy and lactation-United States and Canada: recommendations of the American Thyroid Association«. Thyroid. 16 (10): 949–51. doi:10.1089/thy.2006.16.949. PMID 17042677.
- ↑ Rose, Susan R.; Brown, Rosalind S. (Junij 2006). »Update of newborn screening and therapy for congenital hypothyroidism«. Pediatrics. 117 (6): 2290–303. doi:10.1542/peds.2006-0915. PMID 16740880.
- ↑ Pollitt, RJ (Junij 2009). »Newborn blood spot screening: new opportunities, old problems«. Journal of Inherited Metabolic Disease. 32 (3): 395–9. doi:10.1007/s10545-009-9962-0. PMID 19412659.
- ↑ LeFevre, ML (24. marec 2015). »Screening for Thyroid Dysfunction: U.S. Preventive Services Task Force Recommendation Statement«. Annals of internal medicine. doi:10.7326/M15-0483. PMID 25798805.
- ↑ 37,0 37,1 Malt, EA; Dahl, RC; Haugsand, TM (Februar 2013). »Health and disease in adults with Down syndrome«. Tidsskrift for Den Norske Legeforening (Review). 133 (3): 290–4. doi:10.4045/tidsskr.12.0390. PMID 23381164.
- ↑ Cascorbi, I (Avgust 2012). »Drug interactions--principles, examples and clinical consequences«. Deutsches Ärzteblatt International (Review). 109 (33–34): 546–55. doi:10.3238/arztebl.2012.0546. PMC 3444856. PMID 23152742.
- ↑ Escobar-Morreale, HF; Botella-Carretero, JI; Escobar del Rey, F; Morreale de Escobar, G (Avgust 2005). »Treatment of hypothyroidism with combinations of levothyroxine plus liothyronine«. The Journal for Clinical Endocrinology and Metabolism (Review). 90 (8): 4946–54. doi:10.1210/jc.2005-0184. PMID 15928247. Arhivirano iz prvotnega spletišča dne 13. februarja 2013. Pridobljeno 5. avgusta 2015.
- ↑ 40,0 40,1 British Thyroid Association Executive Committee (november 2007). »Armour Thyroid(USP) and combinedthyroxine/tri-iodothyronine as thyroid hormone replacement« (PDF). British Thyroid Association. Arhivirano iz prvotnega spletišča (PDF) dne 3. decembra 2008. Pridobljeno 25. decembra 2013.
{{navedi splet}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 41,0 41,1 Wiersinga, Wilmar M.; Duntas, Leonidas; Fadeyev, Valentin; Nygaard, Birte; Vanderpump, Mark P.J. (2012). »2012 ETA guidelines: the use of L-T4 + L-T3 in the treatment of hypothyroidism«. European Thyroid Journal. 1 (2): 55–71. doi:10.1159/000339444. PMID 24782999.
- ↑ Ebling PR (2011). »ESA Position Statement on Desiccated Thyroid or Thyroid Extract«. Endocrine Society of Australia. Arhivirano iz prvotnega spletišča (PDF) dne 20. marca 2018. Pridobljeno 13. decembra 2013.
- ↑ Ochs, N; Auer, R; Bauer, DC (Junij 2008). »Meta-analysis: subclinical thyroid dysfunction and the risk for coronary heart disease and mortality«. Annals of Internal Medicine (Meta-analysis). 148 (11): 832–45. doi:10.7326/0003-4819-148-11-200806030-00225. PMID 18490668.
- ↑ Villar HC; Saconato H; Valente O; Atallah AN (2007). Villar, Heloisa Cerqueira Cesar Esteves (ur.). »Thyroid hormone replacement for subclinical hypothyroidism«. Cochrane Database of Systematic Reviews (Review, meta-analysis) (3): CD003419. doi:10.1002/14651858.CD003419.pub2. PMID 17636722.
- ↑ Blum, Manuel R.; Bauer, Douglas C.; Collet, Tinh-Hai; Fink, Howard A.; Cappola, Anne R.; in sod. (26. maj 2015). »Subclinical Thyroid Dysfunction and Fracture Risk«. JAMA. 313 (20): 2055. doi:10.1001/jama.2015.5161. PMID 26010634.
- ↑ »The Diagnosis and Management of Primary Hypothyroidism« (PDF). The Royal College of Physicians. 19. november 2008. Arhivirano iz prvotnega spletišča (pdf) dne 7. decembra 2013. Pridobljeno 16. junija 2013.
- ↑ Reid, SM; Middleton, P; Cossich, MC; Crowther, CA; Bain, E (2013). Reid, Sally M (ur.). »Interventions for clinical and subclinical hypothyroidism pre-pregnancy and during pregnancy«. Cochrane Database of Systematic Reviews. 5 (5): CD007752. doi:10.1002/14651858.CD007752.pub3. PMID 23728666.
- ↑ Cooper, DS; Braverman LE, ur. (12. julij 2012). Werner & Ingbar's the thyroid : a fundamental and clinical text (10 izd.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins Health. str. 552. ISBN 145112063X.
- ↑ Monzani, A; Prodam, F; Rapa, A; Moia, S; Agarla, V; Bellone, S; Bona, G (Januar 2013). »Endocrine disorders in childhood and adolescence. Natural history of subclinical hypothyroidism in children and adolescents and potential effects of replacement therapy: a review«. European Journal of Endocrinology. 168 (1): R1–R11. doi:10.1530/EJE-12-0656. PMID 22989466.
- ↑ 50,0 50,1 Leung, AM; Braverman, LE; Pearce, EN (13. november 2012). »History of U.S. iodine fortification and supplementation«. Nutrients. 4 (11): 1740–6. doi:10.3390/nu4111740. PMC 3509517. PMID 23201844.
- ↑ Murray, GR (10. oktober 1891). »Note on the Treatment of Myxoedema by Hypodermic Injections of an Extract of the Thyroid Gland of a Sheep«. British Medical Journal. 2 (1606): 796–7. doi:10.1136/bmj.2.1606.796. PMC 2273741. PMID 20753415.
- ↑ Fox, EL (29. oktober 1892). »A Case of Myxoedema Treated by Taking Extract of Thyroid by the Mouth«. British Medical Journal. 2 (1661): 941. doi:10.1136/bmj.2.1661.941. PMC 2421284. PMID 20753901.
- ↑ 53,0 53,1 53,2 53,3 53,4 »Hypothyroidism«. Merck Veterinary Manual, 10th edition (online version). 2012. Pridobljeno 25. decembra 2013.
- ↑ 54,0 54,1 54,2 54,3 Mooney, CT (Maj 2011). »Canine hypothyroidism: A review of aetiology and diagnosis«. New Zealand Veterinary Journal. 59 (3): 105–114. doi:10.1080/00480169.2011.563729. PMID 21541883.
Nadaljnje branje
[uredi | uredi kodo]- »Hipotiroidizem; knjižica za bolnike in družinske člane (angl.)« (PDF). American Thyroid Association. 2013. Arhivirano iz prvotnega spletišča (PDF) dne 12. junija 2013. Pridobljeno 25. decembra 2013.
- »Navodila za uporabo testov delovanja ščitnice, Velika Britanija (angl)« (PDF). The Association for Clinical Biochemistry, British Thyroid Association and British Thyroid Foundation. 2006. Arhivirano iz prvotnega spletišča (PDF) dne 17. novembra 2013. Pridobljeno 25. decembra 2013.
Zunanje povezave
[uredi | uredi kodo]