Nedrobnocelični pljučni rak
| Nedrobnocelični pljučni rak | |
|---|---|
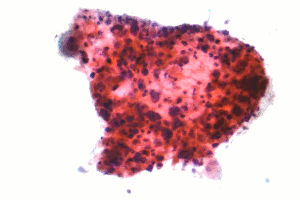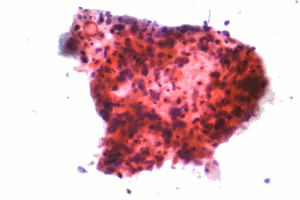 | |
| Mikroskopski posnetek ploščatoceličnega pljučnega raka, vrste nedrobnoceličnega pljučnega raka, vzorec FNA, barvanje po Papanicolaouu | |
| Specialnost | onkologija |
| Simptomi | trdovraten kašelj, krvav izmeček, hripavost, zasoplost, piskanje v pljučih, bolečina v prsih, hujšanje in izguba teka.[1] |
| Zdravljenje | kirurški poseg, obsevanje, kemoterapija, tarčno zdravljenje[2][3] |
Nedrobnocelični pljučni rak (NDPR, tudi NSCLC, angl. Non-Small-Cell Lung Carcinoma) je skupno ime za tiste vrste pljučnega raka, ki ne spadajo med drobnoceličnega pljučnega raka,[4] torej ploščatocelični, žlezni in velikocelični pljučni rak.[5] Nedrobnocelični rak pljuč ima drugačen potek kot drobnocelični rak, kar je pomembno pri odločitvi o načinu zdravljenja.[6][7] Predstavljajo okoli 85 % vseh primerov pljučnega raka.[4][8] Načeloma so manj občutljivi za zdravljenje s kemoterapijo. Če je možno, je zdravljenje izbora kirurška odstranitev rakavega predela pljuč, se pa uporabljajo tudi kemoterapija tako pred kirurškim posegom (neoadjuvantno zdravljenje) kot po posegu (adjuvantno zdravljenje), obsevanje in tudi zdravljenje z novejšimi tarčnimi zdravili.[2][3]
Vrste nedrobnoceličnega pljučnega raka[uredi | uredi kodo]
Nedrobnocelični pljučni rak je skupno ime za tri tiste vrste pljučnega raka: ploščatoceličnega, žleznega in velikoceličnega.[5][4]
Simptomi[uredi | uredi kodo]
Zgodaj v poteku bolezni bolniki pogosto sploh nimajo simptomov.[3] Simptomi, ki se lahko pokažejo že pri manj napredovali bolezni, so na primer trdovraten kašelj, krvav izmeček, hripavost, zasoplost, piskanje v pljučih, bolečina v prsih, hujšanje in izguba teka.[1] Pri razsejani bolezni so lahko prisotni različni simptomi, na primer glavobol, omotica, težave z ravnotežjem, bolečine v kosteh ..., odvisno od prizadetih organov.[3]
Vzroki[uredi | uredi kodo]
Daleč najpomembnejši vzrok pljučnega raka je kajenje.[9] Cigaretni dim vsebuje več kot 6.000 spojin in mnoge med njimi lahko poškodujejo DNK v celicah.[10] Med bolniki z rakom pljuč več kot 85 % kadilcev in kadilci zbolevajo 20-krat pogosteje kot nekadilci. Tveganje se veča s številom pokajenih cigaret v določenem časovnem obdobju. Tudi pasivni kadilci imajo povečano tveganje za poav pljučnega raka.[11] mi, ki lahko povzročijo pljučnega raka, so azbest, radon, težke kovine (na primer krom, nikelj, berilij)[3][9] in njihove spojine), arzen, policikličnm ogljikovodiki, produkti izgorevanja naftnih derivatov ...).[12]
Zdravljenje[uredi | uredi kodo]
Cilj vsakega zdravljenja je ozdravitev bolnika, pri čemer je pri nižjem stadiju raka ta cilj bolj uresničljiv.[3]
Kadar gre za lokalno omejenega nedrobnoceličnega pljučnega raka, je najučinkovitejša oblika zdravljenja kirurška odstranitev anatomske enote pljuč, pri čemer je cilj odstranitev tumorskega tkiva v in s tem ozdravitev bolnika. Pomemben del operacije je tudi odstranitev bezgavk v pljučih in medpljučju, ki omogoči natančno določitev stadija bolezni in vpliva na izbiro morebitnega dodatnega zdravljenja po operaciji. Lahko je potrebna tudi dopolnilna (adjuvantna) kemoterapija, zlasti na osnovi platine in/ali dodatno obsevanje, ki lahko poveča učinkovitost zdravljenja operabilnega nedrobnoceličnega pljučnega raka.[2]
Kemoterapija se lahko tako uporabi kot spremljajoče zdravljenje ob operaciji (ali obsevanju) za doseganje ozdravitve ali za zmanjšanje možnosti za ponovitev bolezni, lahko pa tudi pri razširjeni bolezni za lajšanje težav, izboljšanje splošnega stanja in podaljšanja preživetja.[6] Pri razsejanem pljučnem raku je sistemsko zdravljenje temeljna oblika zdravljenja.[2]
V zadnjih dveh letih se je v sistemsko zdravljenju pljučnega raka pridružila tudi tarčna oblika zdravljenja z zdravili iz skupine zaviralcev tirozin kinaz in imunoterapija z zaviralci imunskih nadzornih točk.[2][13]
Zgodnja (lokalno omejena) oblika NDPR[uredi | uredi kodo]
Nedrobnocelični pljučni rak se običajno ne odzove najbolje na zdravljenje s kemoterapijo[14] in/ali obsevanje, zato je kirurški poseg (resekcija dela pljuč z namenom popolne odstranitve tumorja) zdravljenje prve izbire, zlasti če je rak diagnosticiran v zgodnji fazi (fazi I in II).[15][2] Po kirurškem posegu se lahko uporabi tudi dopolnilno (adjuvantno) zdravljenje s kemoterapijo z obsevanjem ali brez njega.[11] Namen takega dopolnilnega zdravljenja je uničiti obstoječe mikrozasevke oziroma preprečiti kasnejši razvoj oddaljenih zasevkov in s tem neozdravljivo bolezen.[16] Po drugi strani je pa dopolnilna kemoterapija povezana z visokim tveganjem zapletov in tudi smrti in je zato je treba njena tveganja in koristi pri vsakem bolniku individualno skrbno pretehtati.[2]
Drugi obliki zdravljenja poleg kirurške resekcije sta perkutana ablacija in kemoembolizacija.[17] Pri pljučnem raku so najpogosteje uporabljane naslednje tehnike ablacije: radiofrekvenčna ablacija, krioablacija in mikrovalovna ablacija.[18] Ablacija je lahko ustrezna tehnika odstranitve tumorja, kadar le-ta leži v bližini zunanjega roba pljuč.[19] Gre za minimalno invazivni postopek, ki je lahko varnejša alternativa za bolnike, ki niso dobri kandidati za radikalni kirurški poseg zaradi sobolezni ali omejene pljučne funkcije.[20]
Lokalno napredovala in razsejana oblika NDPR[uredi | uredi kodo]
Pri napredovali obliki raka pljuč, v stadiju III, operacija pogosto ni več možna. Včasih z operativnim posegom še mogoče odstraniti tumor, vendar je vedno potrebno dodatno zdravljenje s kemoterapijo in/ali obsevanjem.[3] Sicer pa je glavni namen zdravljenja napredovalega NDPR lajšanje bolečin in drugih simptomov (paliativno zdravljenje). Na voljo je več kombinacij kemoterapije[21][22] (na primer na osnovi cisplatina), obstajajo pa tudi novejša tarčna zdravila. Pri izbiri ustreznega kemoterapevtika je treba upoštevati tudi profil toksičnosti zdravila (neželene učinke) z obzirom na morebitne prisotne sobolezni.[22] Karboplatin je kemoterapevtik s podobno učinkovitostjo kot cisplatin, se pa razlikujeta njuna varnostna profila in v določenih primerih lahko ima en prednost pred drugim.[22]
Pri razsejanem pljučnem raku (stadij IV) je temeljno sistemsko zdravljenje s kemoterapevtiki in v prisotnosti ustreznih označevalcev z novejšimi tarčnimi zdravili.[2] Dandanes se izvaja rutinsko testiranje na dvoje genetske označevalce, in sicer mutacije receptorja za epidermalni rastni dejavnik (EGFR) in anaplastične limfomske kinaze (ALK).[23] Znani so tudi drugi mutirani genetski označevalci, ki so vpleteni v NDPR in bodo lahko v prihodnje vplivali na možnosti zdravljenja, na primer BRAF, HER2/neu in KRAS.
Mutacije EGFR[uredi | uredi kodo]
Okoli 10–35 % bolnikov z NDPR ima mutacije v genu za EGFR, ki so povezane z občutljivostjo za zdravljenje z določenimi tarčnimi zdravili.[23] Razširjenost teh mutacij se razlikuje med rasami; ena od raziskav je ocenila, da so omenjeni tumorski označevalci pri belcih prisotni pri okoli 10 % bolnikov, med azijci pa pri okoli 50 %.[24] Odkrili so že več različnih mutacij EGFR, vendar le določene povzročijo povečano aktivnost beljakovine EGFR. Pogostejše so pri bolniki z žleznim pljučnim rakom ter pri nekadilcih oziroma blagih kadilcih. Bolniki s temi specifičnimi mutacijami so občutljivi za zdravljenje s tarčnimi zdravili iz skupine zaviralcev tirozin kinaz, ki zavirajo EGFR, na primer erlotinib, gefitinib, afatinib in osimertinib.[25]
Poleg tarčnih zdravil iz skupine malih molekul, in sicer zaviralcev tirozin kinaz, so na trgu tudi monoklonska telesa, ki delujejo na signalno pot EGFR, na primer cetuksimab,[26]vendar so odobreni za zdravljenje nekaterih drugih vrst rakov.
Preureditve gena ALK[uredi | uredi kodo]
Do 7 % bolnikov z NDPR ima EML4-ALK translokacije ali mutacije v genu ROS1; pri teh bolnikih je lahko učinkovito zdravljenje z zaviralci ALK, ki so odobreni za uporabo pri tej podskupini bolnikov.[27] Krizotinib, ki so ga v ZDA odobrili avgusta 2011, v EU pa oktobra 2021,[28] zavira aktivnost več kinaz, vključno z ALK, ROS1 in MET. V kliničnih preskušanjih se je na zdravljenje s krizotinibom odzvalo okoli 60 % bolnikov z ALK-pozitivnim NDPR.[15]
Imunoterapija[uredi | uredi kodo]
V zadnjem času je na voljo zdravljenje z imunoterapijo, ki je pokazala daljši čas do napredovanja bolezni in daljše preživetje, če so bolniki zdravilo prejemali še eno leto po kemoterapiji in obsevanju.[13] Gre za zdravila iz skupine zaviralcev imunskih nadzornih točk, ki so lahko učinkovita, če rakave celice na svoji površini izražajo PD-L1[2] (ligand 1 za receptor programirane celične smrti 1). PD-L1 se veže na PD-1 (receptor programirane celične smrti 1) na limfocitih T ter zavre delovanje imunskega sistema proti tumorskim celicam. Atezolizumab je protitelo proti PD-L1, nivolumab in pembrolizumab pa proti PD-1. Ipilimumab je protitelo proti drugi imunski nadzorni točki, CTLA-4, ki se pojavlja na površini limfocitov.[29]
Sklici[uredi | uredi kodo]
- ↑ 1,0 1,1 »Non-Small Cell Lung Cancer Signs and Symptoms«. www.cancer.org. Pridobljeno 4. decembra 2017.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 2,8 Nina Boc s sod. Priporočila za obravnavo bolnikov s pljučnim rakom. Ljubljana: Onkološki inštitut : Slovensko zdravniško društvo, 2019.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 Vrankar M., Stanič K. Vodnik za bolnike z nedrobnoceličnim pljučnim rakom v stadiju III.Onkološki inštitut Ljubljana, 2019.
- ↑ 4,0 4,1 4,2 Non-Small Cell Lung Cancer na eMedicine
- ↑ 5,0 5,1 https://www.termania.net/slovarji/slovenski-medicinski-slovar/5536081/rak?query=rak&SearchIn=All Slovenski medicinski e-slovar, vpogled: 9. 11. 2021.
- ↑ 6,0 6,1 http://www.onkologija.org/o-raku/rak-pljuc/#1490099950862-a1d5e4ae-545d5b20-08df, vpogled: 9. 11. 2021.
- ↑ Debeljak A. s sod. Smernice za internistično obravnavo bolnika s pljučnim rakom. ZDRAV VESTN 2001; 70: 751–770.
- ↑ »What Is Non-Small Cell Lung Cancer?«. www.cancer.org. Arhivirano iz prvotnega spletišča dne 17. januarja 2017. Pridobljeno 9. novembra 2021.
- ↑ 9,0 9,1 »Non-Small Cell Lung Cancer Risk Factors«. www.cancer.org. Arhivirano iz prvotnega spletišča dne 7. decembra 2016. Pridobljeno 12. novembra 2021.
- ↑ Liu X, Conner H, Kobayashi T, Kim H, Wen F, Abe S, in sod. (Avgust 2005). »Cigarette smoke extract induces DNA damage but not apoptosis in human bronchial epithelial cells«. American Journal of Respiratory Cell and Molecular Biology. 33 (2): 121–129. doi:10.1165/rcmb.2003-0341OC. PMID 15845867.
- ↑ 11,0 11,1 Triller N. Rak pljuč - epidemiologija, klinični znaki, diagnostika in načini zdravljenja. Zbornik predavanj z recenzijo [Elektronski vir] / Strokovni seminar Obravnava pacienta s pljučnim rakom, Debeli rtič, 24.-25. maj 2013, str.:11–27.
- ↑ Bobnar A. Miti o pljučnem raku. Zbornik predavanj z recenzijo [Elektronski vir] / Strokovni seminar Obravnava pacienta s pljučnim rakom, Debeli rtič, 24.-25. maj 2013, str.: 5–18.
- ↑ 13,0 13,1 Vrankar, Martina. Rak pljuč: vodnik za bolnike/ce na poti okrevanja. Ljubljana: Društvo onkoloških bolnikov Slovenije, 2017.
- ↑ Cotran RS, Kumar V, Fausto N, Robbins SL, Abbas AK (2005). Robbins and Cotran pathologic basis of disease. St. Louis MO: Elsevier Saunders. str. 759. ISBN 978-0-7216-0187-8.
- ↑ 15,0 15,1 »NCCN Clinical Practice Guidelines for NSCLC« (PDF). Pridobljeno 12. maja 2015.
- ↑ Čufer T.: Sistemsko zdravljenje, novosti, raziskave in zdravila pri pljučnem raku. Zbornik predavanj z recenzijo [Elektronski vir] / Strokovni seminar Obravnava pacienta s pljučnim rakom, Debeli rtič, 24.-25. maj 2013, str.:87–100.
- ↑ »Chemoembolisation«. Cancer Research UK. 30. avgust 2017. Arhivirano iz prvotnega spletišča dne 9. oktobra 2007.
- ↑ Dupuy DE, Shulman M (september 2010). »Current status of thermal ablation treatments for lung malignancies«. Seminars in Interventional Radiology. 27 (3): 268–75. doi:10.1055/s-0030-1261785. PMC 3324195. PMID 22550366.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Bargellini I, Bozzi E, Cioni R, Parentini B, Bartolozzi C (Oktober 2011). »Radiofrequency ablation of lung tumours«. Insights into Imaging. 2 (5): 567–576. doi:10.1007/s13244-011-0110-7. PMC 3259330. PMID 22347976.
- ↑ Kwan SW, Mortell KE, Talenfeld AD, Brunner MC (Januar 2014). »Thermal ablation matches sublobar resection outcomes in older patients with early-stage non-small cell lung cancer«. Journal of Vascular and Interventional Radiology. 25 (1): 1–9.e1. doi:10.1016/j.jvir.2013.10.018. PMID 24365502.
- ↑ »Lung Cancer online«. lungcanceronline.org. Arhivirano iz prvotnega spletišča dne 17. junija 2008. Pridobljeno 13. decembra 2008.
- ↑ 22,0 22,1 22,2 de Castria TB, da Silva EM, Gois AF, Riera R (Avgust 2013). »Cisplatin versus carboplatin in combination with third-generation drugs for advanced non-small cell lung cancer«. The Cochrane Database of Systematic Reviews (8): CD009256. doi:10.1002/14651858.CD009256.pub2. PMID 23949842.
- ↑ 23,0 23,1 »Molecular Profiling of Lung Cancer«. Arhivirano iz prvotnega spletišča dne 28. aprila 2015. Pridobljeno 12. maja 2015.
- ↑ Hirsch FR, Bunn PA (Maj 2009). »EGFR testing in lung cancer is ready for prime time«. The Lancet. Oncology. 10 (5): 432–3. doi:10.1016/s1470-2045(09)70110-x. PMID 19410185.
- ↑ Kris MG (Oktober 2005). »How today's developments in the treatment of non-small cell lung cancer will change tomorrow's standards of care«. The Oncologist. 10 Suppl 2 (Suppl 2): 23–9. doi:10.1634/theoncologist.10-90002-23. PMID 16272456. Arhivirano iz prvotnega spletišča dne 22. avgusta 2009.
- ↑ Yang ZY, Liu L, Mao C, Wu XY, Huang YF, Hu XF, Tang JL (november 2014). »Chemotherapy with cetuximab versus chemotherapy alone for chemotherapy-naive advanced non-small cell lung cancer«. The Cochrane Database of Systematic Reviews (11): CD009948. doi:10.1002/14651858.CD009948.pub2. PMID 25400254.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Farmer (2010). »Non-Small-Cell Lung Cancer Standards of Care Challenged by a Cornucopia of New Drugs«.
- ↑ »Xalkori«. Evropska agencija za zdravila. Pridobljeno 12. novembra 2021.
- ↑ Nasser, Nicola J.; Gorenberg, Miguel; Agbarya, Abed (2020). »First line Immunotherapy for Non-Small Cell Lung Cancer«. Pharmaceuticals (v angleščini). 13 (11): 373. doi:10.3390/ph13110373. PMC 7695295. PMID 33171686.
 Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License.
Text was copied from this source, which is available under a Creative Commons Attribution 4.0 International License.
