Pljučni rak
| Pljučni rak | |
|---|---|
 | |
| Planarna rentgenska slika (s puščico označenega) tumorja v pljučih | |
| Specialnost | onkologija, pulmologija |
| Simptomi | bolečina v prsih, kašelj, hemoptiza, utrujenost, hujšanje, anoreksija, dispneja, piskanje |
| Klasifikacija in zunanji viri | |
| MKB-10 | C33-C34 |
| MKB-9 | 162 |
| DiseasesDB | 7616 |
| MedlinePlus | 007194 |
| eMedicine | med/1333 med/1336 emerg/335 radio/807 radio/405radio/406 |
| MeSH | D002283 |
Pljučni rak je bolezen, za katero je značilna nenadzorovana rast celic v tkivih pljuč. Če ga ne zdravimo, se lahko v procesu, ki se imenuje zasevanje, iz pljuč razširi v bližnje tkivo ali druge dele telesa. Večina primerov raka, ki se pojavijo na pljučih (t. i. primarni pljučni raki), so karcinomi, ki se razvijejo iz epitelijskih celic. Glavni vrsti pljučnega raka sta drobnocelični pljučni rak (angl. small-cell lung carcinoma oz. SCLC) in nedrobnocelični pljučni rak (angl. non-small-cell lung carcinoma oz. NSCLC). Najpogostejši simptomi so kašelj (vključno z izkašljevanjem krvi), hujšanje in zadihanost.[1]
Najpogostejši vzrok pljučnega raka je dolgoročna izpostavljenost tobačnemu dimu,[2] ki povzroči 80–90 % primerov pljučnega raka.[1] Primerov pljučnega raka pri nekadilcih je 10–15 %[3] in jih pogosto pripisujemo kombinaciji genetskih dejavnikov,[4] radona,[4] azbesta,[5] in onesnaženosti zraka,[4] vključno s pasivnim kajenjem.[6][7] Pljučni rak se lahko vidi na rentgenskem posnetku prsnega koša in računalniški tomografiji (slikanje CT). Diagnoza se potrdi z biopsijo,[8] ki je običajno vodena bronhoskopsko ali s CT-jem. Zdravljenje in dolgoročni rezultati so odvisni od vrste raka, razvojne stopnje bolezni in splošnega zdravja osebe.
Zdravljenje pogosto vključuje operacijo, kemoterapijo in radioterapijo. NSCLC se včasih zdravi z operacijo, SCLC pa se običajno bolje odziva na kemoterapijo in radioterapijo.[9] Na splošno 15 % ljudi v ZDA z diagnozo pljučnega raka preživi pet let po diagnozi.[10] Po vsem svetu je pljučni rak najpogostejši vzrok smrti zaradi raka pri moških in ženskah ter je po podatkih iz leta 2008 kriv za 1,38 milijona smrti na leto.[11]
Znaki in simptomi[uredi | uredi kodo]
Znaki in simptomi pljučnega raka so med drugim:[1]
- respiratorni: kašelj, izkašljevanje krvi, piskajoče dihanje ali zadihanost;
- sistemski: hujšanje, vročina, betičasti prsti ali utrujenost;
- lokalni: bolečine v prsih, bolečine v kosteh, sindrom vene cave, motnje pri požiranju.
Če rak raste v dihalno pot, lahko ovira pretok zraka, kar povzroča oteženo dihanje. Zato se lahko za zaporo začnejo nabirati izločki, kar lahko vodi do pljučnice.[1]
Glede na vrsto tumorja lahko na bolezen sprva opozorijo t. i. paraneoplastični sindromi.[12] Pri pljučnem raku so ti pojavi lahko Eaton-Lambertov sindrom (mišična slabost zaradi avtoprotiteles), hiperkalciemija ali sindrom neustreznega izločanja antidiuretičnega hormona (SIADH). Tumorji v zgornjem delu pljuč oz. Pancoastovi tumorji lahko napadejo lokalni del simpatičnega živčnega sistema, zaradi česar se lahko pojavi Hornerjev sindrom (povešena očesna veka in ozka zenica na isti strani) in poškodbe brahialnega pleteža.[1]
Številni simptomi pljučnega raka (slab apetit, hujšanje, vročina, utrujenost) niso specifični.[8] Pri mnogih ljudeh se rak, preden prizadeti opazijo simptome in poiščejo zdravstveno pomoč, že razširi zunaj mesta, kjer je prvotno nastal. Pogosto se razširi v možgane, kosti, nadledvično žlezo, na drugo pljučno krilo, jetra, srčno mreno in ledvice.[13] Okoli 10 % ljudi s pljučnim rakom ob diagnozi nima simptomov. Te oblike raka naključno odkrijejo ob rutinskem rentgenskem slikanju prsnega koša.[10]
Vzroki[uredi | uredi kodo]
Rak nastane zaradi genetske poškodbe DNK. Ta genetska poškodba vpliva na normalne funkcije celice, vključno s celično proliferacijo, programirano celično smrtjo (apoptoza) in popravljanjem DNK. Z vse večjim številom poškodb se tveganje za raka povečuje.[14]
Kajenje[uredi | uredi kodo]

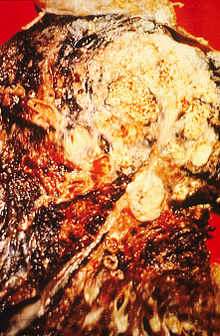

Kajenje, predvsem cigaret, je daleč najpogostejši dejavnik za nastanek pljučnega raka.[15] Cigaretni dim vsebuje več kot 60 poznanih karcinogenov,[16] med drugim nitrozamin, benzopiren in radioaktivne izotope, ki nastajajo pri razpadu radona. Poleg tega so raziskave pokazale, da nikotin zavira imunski odziv na rakaste tvorbe v obolelem tkivu.[17] Leta 2000 je bilo v razvitem svetu 90 % smrti zaradi pljučnega raka pri moških (70 % pri ženskah) posledica kajenja.[18] Kajenje je vzrok za nastanek 80–90 % primerov pljučnega raka.[1]
Pasivno kajenje, vdihavanje dima drugega kadilca, je vzrok za pljučnega raka pri nekadilcih. Pasivni kadilec je oseba, ki živi ali dela s kadilcem. Študije iz ZDA,[19][20]Evrope,[21] Združenega kraljestva,[22] in Avstralije[23] nenehno kažejo bistveno povečano tveganje med tistimi, ki so izpostavljeni pasivnemu kajenju.[24] Tisti, ki živijo z nekom, ki kadi, so za 20–30 % bolj izpostavljeni tveganju, tisti, ki delajo v okolju, v katerem so izpostavljeni neprostovoljnemu kajenju, pa za 16–19 %.[25] Raziskave »stranskega dima«, ki se dviga neposredno iz cigarete, torej ni izdihan dim, kažejo, da je nevarnejši od izdihanega.[26] Pasivno kajenje v ZDA vsako leto povzroči približno 3.400 smrti zaradi pljučnega raka.[20]
Plin radon[uredi | uredi kodo]
Radon je plin brez barve in vonja, ki nastaja ob razpadu radioaktivnega radija, razpadnega produkta urana. Najdemo ga v zemeljski skorji. Razpadni produkti ionizirajo genetski material, zaradi česar pride do mutacij, ki včasih postanejo rakaste. Radon je drugi najpogostejši vzrok pljučnega raka v ZDA, takoj za kajenjem.[20] Tveganje se poveča za 8–16 % pri vsakem povečanju koncentracije radona za 100 Bq/m³.[27] Ravni radona se razlikujejo glede na lokacijo in sestavo spodaj ležeče zemlje in skal. V predelih, kot je Cornwall v Združenem kraljestvu (kjer je osnova granit), radon predstavlja veliko težavo, zgradbe pa je treba prezračevati z ventilatorji, ki zmanjšujejo koncentracije radona. Ameriška agencija za zaščito okolja (EPA) ocenjuje, da so v enem od 15 domov v ZDA ravni radona nad priporočeno smernico, ki znaša 4 pikokirije na liter (pCi/l) (148 Bq/m³).[28]
Azbest[uredi | uredi kodo]
Azbest lahko povzroči vrsto pljučnih bolezni, vključno s pljučnim rakom. Kajenje tobaka in azbest imata sinergijski učinek na nastanek pljučnega raka.[5] Azbest lahko povzroča tudi raka plevre, imenovanega mezoteliom (ki se razlikuje od pljučnega raka).[29]
Onesnaženost zraka[uredi | uredi kodo]
Onesnaženost zunanjega zraka v manjši meri vpliva na povečanje tveganja za pljučnega raka.[4] Drobni delci (PM2,5) in sulfatni aerosoli, ki se lahko sproščajo v avtomobilskih izpušnih plinih, so nekoliko povezani s povečanim tveganjem.[4][30] Za dušikov oksid velja, da se z vsakih 10 delcev na milijardo tveganje za pljučnega raka poveča za 14 %.[31] Ocene kažejo, da je onesnaženost zunanjega zraka vzrok za nastanek 1–2 % primerov pljučnega raka.[4]
Nepotrjeni dokazi kažejo povečano tveganje za pljučnega raka zaradi onesnaževanja zraka v zaprtih prostorih v povezavi s kurjenjem lesa, oglja, iztrebkov ali ostankov pridelka za kuhanje in ogrevanje.[32] Ženske, ki so izpostavljene dimu premoga v zaprtih prostorih, so izpostavljene približno dvakrat večjemu tveganju, za številne stranske produkte kurjenja biomase pa je znano ali se domneva, da so karcinogeni.[33] To tveganje prizadene približno 2,4 milijarde ljudi po svetu[32] in domnevno predstavlja vzrok za 1,5 % smrti zaradi pljučnega raka.[33]
Genetika[uredi | uredi kodo]
Po ocenah od 8 do 14 % pljučnega raka nastane zaradi dednih dejavnikov.[34] Pri sorodnikih oseb s pljučnim rakom je tveganje 2,4-krat večje. Razlog za to je verjetno kombinacija večjega števila genov.[35]
Drugi vzroki[uredi | uredi kodo]
S pljučnim rakom povezujejo tudi številne druge snovi, vrste zaposlitve in izpostavljenost drugim okoljskim dejavnikom. Po podatkih Mednarodne agencije za raziskave raka (IARC) obstajajo »zadostni dokazi«, da spodaj našteto povzroča pljučnega raka:[36]
- nekatere kovine (proizvodnja aluminija, kadmij in kadmijeve spojine, kromove (VI) spojine, berilij in berilijeve spojine, ulivanje železa in jekla, nikljeve spojine, arzen in anorganske arzenove spojine, rudarsko pridobivanje hematita),
- nekateri produkti zgorevanja (nepopolno zgorevanje, premog (notranje emisije zaradi sežiganja premoga za gospodinjske namene), uplinjevanje premoga, premogova katranska smola, proizvodnja koksa, saje, izpuhi dizelskih motorjev)
- ionizirajoče sevanje (rentgensko sevanje, radon222 in njegovi razpadni produkti, sevanje gama, plutonij),
- nekateri toksični plini (metileter, bis-(klorometil)eter, gorčični plin, MOPP (mešanica kemikalij za kemoterapijo), hlapi pri pleskanju),
- silicijev dioksid kot kristaliničen prah, na primer v proizvodnji pnevmatik.
Patogeneza[uredi | uredi kodo]
Podobno kot pri ostalih rakih se pljučni rak sproži z aktiviranjem onkogenov ali deaktiviranjem tumor-supresorskih genov.[37] Zaradi onkogenov naj bi bili ljudje bolj dovzetni za razvoj raka. Protoonkogeni se spremenijo v onkogene, kadar so izpostavljeni določenim karcinogenom.[38] Mutacije v protoonkogenu K-ras so vzrok za nastanek 10–30 % pljučnih adenokarcinomov.[39][40] Receptor za epidermalni rastni faktor (EGFR) uravnava celično proliferacijo, apoptozo, angiogenezo in tumorsko invazijo.[39] Mutacije in amplifikacija EGFR so pogoste pri drobnoceličnem pljučnem raku ter so osnova za zdravljenje z zaviralci EGFR. Mutacije gena Her2/neu so manj pogoste.[39] Kromosomske poškodbe lahko vodijo do izgube heterozigotnosti. To lahko povzroči inaktivacijo tumor-supresorskih genov. Kromosomske poškodbe na delih 3p, 5q, 13q in 17p so pogoste predvsem pri drobnoceličem pljučnem karcinomu. Tumor-supresorski gen p53, ki je na kromosomu 17p, je prizadet v 60-75 % primerov.[41] Ostali geni, ki so pogosto mutirani ali se amplificirajo, so c-MET, NKX2-1,LKB1, PIK3CA in BRAF.[39]
Diagnoza[uredi | uredi kodo]

Radiogram prsnega koša je eden od prvih korakov pri preiskavi osebe s simptomi, ki kažejo na pljučnega raka. Ta lahko pokaže očitno tvorbo, razširitev mediastinuma (kar kaže na razširitev na bezgavke), atelektazo (kolaps), konsolidacijo (pljučnica) ali plevralni izliv.[2] Računalniška tomografija (CT) se običajno uporablja za pridobivanje več informacij o tipu in razširjenosti bolezni. Bronhoskopija ali s CT vodena biopsija se pogosto uporablja za vzorčenje tumorja za histopatologijo.[10]
Pljučni rak je na radiogramu prsnega koša podoben posledicam nekaterih drugih bolezni, kot so tuberkuloza, glivične okužbe, metastatski rak ali nekatere oblike pljučnice. Manj pogosti vzroki za nastanek osamljenih pljučnih vozličev, ki jih pogosto opazimo pri pljučnem raku, so med drugim hamartomi, bronhogena cista, adenomi, arteriovenska malformacija, pulmonalna sekvestracija, revmatoidni vozliči, Wegenerjeva granulomatoza ali limfom.[42] Pljučni rak občasno odkrijejo tudi po naključju kot osamljen pljučni vozlič iz kakega drugega razloga opravljenem radiogramu ali CT-sliki prsnega koša.[43] Dokončna diagnoza pljučnega raka temelji na histolopatološkem pregledu klinično ali radiološko sumljivega tkiva.[1]
Klasifikacija[uredi | uredi kodo]
| Histološka vrsta | Incidenca na 100.000 ljudi na leto |
|---|---|
| Vse vrste | 66,9 |
| Adenokarcinom | 22,1 |
| Ploščatocelični karcinom | 14,4 |
| Drobnocelični karcinom | 9,8 |
Pljučni raki so razvrščeni glede na histološko vrsto.[8] Ta klasifikacija je pomembna za določanje zdravljenja in predvidevanje rezultatov zdravljenja bolezni. Veliko večino pljučnih rakov predstavljajo karcinomi – maligne tvorbe, ki nastanejo iz epitelijskih celic. Karcinomi pljuč se razvrščajo po velikosti in videzu malignih celic, ki jih pod mikroskopom pregleda histopatolog. Dva velika razreda sta nedrobnocelični pljučni karcinom (NSCLC) in drobnocelični pljučni karcinom (SCLC).[44]
Nedrobnocelični pljučni karcinom (NSCLC)[uredi | uredi kodo]

Tri glavne podvrste NSCLC so adenokarcinom, ploščatocelični karcinom in pljučni karcinom velikih celic.[1]
Skoraj 40 % karcinomov pljuč predstavljajo adenokarcinomi, ki običajno nastanejo v perifernem pljučnem tkivu.[8] Veliko primerov adenokarcinomov je povezanih s kajenjem, tudi pri ljudeh, ki so v svojem življenju pokadili manj kot 100 cigaret,[1] je adenokarcinom najpogostejša oblika pljučnega raka.[45] Bronhioloalveolarni karcinom, podvrsta adenokarcinoma, je pogostejši pri ženskah, ki so v življenju pokadile manj kot 100 cigaret, pacientke (in pacienti) z njim imajo boljšo možnost za dolgoročno preživetje.[46]
Ploščatocelični karcinom predstavlja okoli 30 % vseh primerov pljučnega raka. Tipično se pojavlja v bližini velikih dihalnih poti. V sredini tumorja je običajno votla luknja in s tem povezana odmrtje celic.[8]Okoli 9 % pljučnih rakov predstavljajo karcinomi velikih celic. Tako ime imajo zato, ker so rakave celice velike, imajo odvečno citoplazmo, velika jedra in jasno vidna jedrca.[8]
Drobnocelični karcinom pljuč (SCLC)[uredi | uredi kodo]

Pri drobnoceličnem karcinomu pljuč (SCLC) celice vsebujejo zgoščene nevrosekretorne granule (vezikle, ki vsebujejo nevroendokrine hormone), zaradi česar take tumorje povezujemo z endokrinim/paraneoplastičnim sindromom.[47] Večina primerov izvira iz velikih dihalnih poti (primarnih in sekundarnih bronhijev).[10] Ti raki rastejo hitro in se razširijo zgodaj v poteku bolezni. Šestdeset do sedemdeset odstotkov ima ob ugotovitvi bolezni že zasevke. Ta vrsta pljučnega raka je močno povezana s kajenjem.[1]
Druge vrste[uredi | uredi kodo]
Poznamo štiri glavne histološke podvrste, čeprav so nekatere oblike rakov lahko kombinacija različnih podvrst.[44] Redke podvrste vključujejo rak žleze slinavke, pljučni karcinoid in nediferencirane karcinome.[1]
Zasevki[uredi | uredi kodo]
| Histološka vrsta | Imunsko barvanje |
|---|---|
| Ploščatocelični karcinom | CK5/6 pozitivno CK7 negativno |
| Adenokarcinom | CK7 pozitivno TTF-1 pozitivno |
| Karcinom velikih celic | TTF-1 negativno |
| Drobnocelični karcinom | TTF-1 pozitivno CD56 pozitivno Kromograniin pozitivno Sinaptofizin pozitivno |
Tumorji iz drugih delov telesa se pogosto razširijo v pljuča. Sekundarni raki se klasificirajo po mestu izvora, npr. rak dojke, ki se je razširil na pljuča, se imenuje metastatski rak dojke. Zasevki imajo na radiogramu prsnega koša pogosto značilno okroglo obliko.[48]
Zasevki primarnih pljučnih rakov se najpogosteje pojavijo v možganih, kosteh, jetrih in nadledvični žlezi.[8] Imunsko barvanje pri biopsiji pogosto pomaga določiti prvotni izvor.[49]
Določanje stadija bolezni[uredi | uredi kodo]
Določanje stadija raka pljuč (angl. staging) je ocena stopnje razširitve raka s prvotnega žarišča. Je eden od dejavnikov, ki vplivajo na prognozo in potencialno zdravljenje pljučnega raka.[1]
Začetna ocena stadija drobnoceličnega pljučnega raka uporablja klasifikacijo TNM. Temelji na velikosti primarnega tumorja (T), prizadetosti bezgavk (N) in oddaljenih metastazah (M). Stadij se označuje s stopnjami – od skritega raka do stopenj 0, IA (ena-A), IB, IIA, IIIA, IIIB in IV (štiri). Razvrstitev v skupine po stadijih je v pomoč pri izbiri zdravljenja in oceni prognoze.[50] Drobnocelični pljučni karcinom se tradicionalno deli na »omejen stadij« (omejen na eno polovico prsnega koša in znotraj enega tolerančnega polja radioterapije) ali »obsežen stadij« (bolj razširjena bolezen).[1] Klasifikacije TNM in dodeljevanje v skupine sta v pomoč pri ugotavljanju prognoze.[50]
Tako pri nedrobnoceličem pljučnem karcinomu kot pri drobnoceličem pljučnem karcinomu obstajata dve glavni vrsti določanja stadijev bolezni – klinična in kirurška. Klinična določitev stadija se izvede pred operacijo. Temelji na rezultatih raznih slikanj (kot sta CT in PET-CT) in izvidu biopsije. Kirurška določitev stadija pa se izvede med operacijo ali po njej ter temelji na kombinaciji rezultatov kirurških in kliničnih ugotovitev, vključno s kirurškim vzorčenjem bezgavk prsnega koša.[8]
Preventiva[uredi | uredi kodo]
Medtem ko so v večini držav karcinogene snovi v industrijski in gospodinjski uporabi prepovedane, je kajenje tobaka še vedno zelo razširjeno. Preventiva, torej prenehanje kajenja in vztrajanje pri nekadilstvu, je najbolj učinkovit način za zmanjšanje možnosti za razvoj pljučnega raka.[51]
Politični ukrepi za zmanjšanje pasivnega kajenja na javnih mestih, kot so restavracije in delovna mesta, so postali pogosta praksa v številnih zahodnih državah.[52] V Butanu prepoved kajenja velja od leta 2005,[53] medtem ko so v Indiji kajenje na javnih mestih prepovedali oktobra 2008.[54] V Sloveniji velja prepoved kajenja v javnih in delovnih zaprtih prostorih od leta 2007, z napovedjo novih omejitev.[55] Svetovna zdravstvena organizacija je pozvala vlade, da uvedejo popolno prepoved oglaševanja tobačnih izdelkov in tako preprečijo, da bi mladi začeli kaditi. Po ocenah so take prepovedi, kjer so bile uvedene, zmanjšale porabo tobačnih izdelkov za 16 %.[56]
Dolgotrajna uporaba vitamov A,[57][58] C,[57] D[59] ali E[57] ne zmanjša tveganja za pljučnega raka. Nekatere raziskave nakazujejo, da je pri ljudeh, katerih prehrana vsebuje več zelenjave in sadja, tveganje nižje,[20][60] vendar je razlog za to verjetno, da ljudje, ki se zdravo prehranjujejo, večinoma tudi zdravo živijo – in ne kadijo. Natančnejše študije niso pokazale jasne povezave.[60]
Presejalni testi[uredi | uredi kodo]
Presejalno testiranje pomeni uporabo medicinskih testov za odkrivanje bolezni pri asimptomatskih osebah, t. j. osebah, ki ne kažejo znakov bolezni. Možni presejalni testi za pljučnega raka vključujejo pregled izkašljane sluzi, radiogram prsnega koša in slikanje (CT), ob čemer velja poudariti, da se presejalni programi z radiogramom prsnega koša ali citologijo niso pokazali za učinkovite.[61] Izvajanje presejalnih testov pri osebah z visokim tveganjem (ljudje med 55. in 79. letom, z več kot 30 zavojčkov-let (enota za dolgotrajno kajenje, = št. zavojčkov na dan × št. let, angl. pack-year) ali ki so že zboleli za pljučnim rakom) enkrat na leto s slikanjem CT z nizkim odmerkom lahko zmanjša verjetnost smrti zaradi pljučnega raka za 0,3 % (absolutno zmanjšanje tveganja) oz. 20 % relativno zmanjšanje tveganja).[62][63] Pri presejalnih testih obstaja visoka stopnja lažno pozitivnih rezultatov, zaradi katerih lahko pride do nepotrebnih invazivnih posegov in občutnih finančnih stroškov.[64] Na vsak pozitiven test jih je več kot 19 lažno pozitivnih.[65] Izpostavljenost rentgenskemu sevanju je še ena potencialna slabost prepogostih presejalnih testov.[66]
Zdravljenje[uredi | uredi kodo]
Zdravljenje pljučnega raka je odvisno od tipa rakavih celic, stadija razširjenosti raka ter splošne zmožnosti pacienta za zdravljenje. Pogoste vrste zdravljenja so paliativno,[67] operacija, kemoterapija in obsevanje.[1]
Operacija[uredi | uredi kodo]

Če se s preiskavami potrdi NSCLC, se dalje določi, ali je rakavo tkivo lokalizirano in ali ga je mogoče operativno v celoti odstraniti. Za to določitev se uporabita slikanje CT in pozitronska emisijska tomografija (PET-CT).[1] Če obstaja sum na vključenost mediastinalnih bezgavk, se lahko za odvzem vzorca bezgavke uporabi mediastinoskopija, ki omogoča še natančnejšo določitev stadija.[68] Primernost bolnika za operacijo se oceni s preiskavo krvi in spiromerijo.[10] Če slednja pokaže slabe dihalne rezerve, operacija morda ni mogoča.[1]
V večini primerov nedrobnoceličnega karcinoma pljuč v zgodnjem stadiju je kirurška izbira odstranitev pljučnega režnja (lobektomija). Pri ljudeh, ki niso primerni za popolno lobektomijo, se lahko opravi manjši izrez režnjiča (klinasta resekcija). Vendar je pri klinasti resekciji tveganje ponovitve večje kot pri lobektomiji.[69] Z brahiterapijo z radioaktivnim jodom na robovih klinaste resekcije se lahko zmanjša tveganje ponovitve.[70] Redko se opravi odstranitev celega pljučnega krila (pnevmonektomija).[69] Video-asistirana torakoskopska kirurgija (VATS) in VATS-lobektomija uporabljata minimalno invazivni pristop k operativnemu zdravljenju pljučnega raka.[71] VATS-lobektomija je enako učinkovita v primerjavi z običajno odprto lobektomijo, vendar je manj pooperativnih bolezni.[72]
Pri SCLC se običajno uporablja kemoterapija in/ali radioterapija.[73] Vendar pa se ponovno preučuje vloga kirurških posegov pri SCLC. Operacija lahko izboljša rezultat, kadar je opravljena skupaj s kemoterapijo in obsevanjem v zgodnjih stadijih SCLC.[74]
Radioterapija[uredi | uredi kodo]
Radioterapija se pogosto uporablja skupaj s kemoterapijo; lahko se uporabi s kurativnim namenom pri osebah z NSCLC, ki niso primerne za operacijo. Ta oblika visoko intenzivne radioterapije se imenuje radikalna radioterapija.[75] Izboljšana različica te tehnike je kontinuirana hiperfrakcionirana pospešena radioterapija (angl. »continuous hyperfractionated accelerated radiotherapy« – CHART), pri kateri se daje visok odmerek radioterapije v kratkem času.[76] Po operaciji s kurativnim namenom se za NSCLC običajno ne bi smela uporabiti pooperativna radioterapija prsnega koša.[77] Nekaterim osebam, pri katerih je vključena mediastinalna bezgavka N2, pa lahko pooperativna radioterapija koristi.[78]
Za potencialno ozdravljive primere SCLC se poleg kemoterapije pogosto priporoča radioterapija prsnega koša.[8]
Če rast raka blokira majhen del bronhija, se lahko neposredno v dihalni poti opravi brahiterapija (lokalizirana radioterapija), da se odpre prehod.[79] V primerjavi s teleradioterapijo brahiterapija vedno omogoča skrajšanje časa zdravljenja in manjšo izpostavljenost sevanju za zdravstveno osebje.[80]
Preventivno obsevanje glave je vrsta obsevanja možganov, ki se uporablja za zmanjšanje tveganja za nastanek zasevkov. Preventivno obsevanje glave je najuspešnejše pri SCLC. Pri bolezni z omejenim stadijem se s preventivnim obsevanjem glave triletno preživetje poveča s 15 % na 20 %, pri obsežni bolezni pa se enoletno preživetje poveča s 13 % na 27 %.[81]
Nedavne izboljšave na področju ciljnega obsevanja in slikanja so privedle do razvoja stereotaktičnega obsevanja pri zdravljenju pljučnega raka v zgodnjih stadijih. Pri tej obliki radioterapije se v majhnem številu obsevanj dovaja majhne odmerke sevanja, in sicer s stereotaktičnimi tehnikami ciljnega obsevanja. Uporablja se večinoma pri pacientih, ki zaradi sočasnih drugih bolezni (komorbidnost) niso primerni kandidati za operacijo.[82]
Tako pri bolnikih z NSCLC kot s SCLC se lahko uporablja obsevanje prsnega koša v manjših odmerkih za nadzorovanje simptomov (paliativna radioterapija).[83]
Kemoterapija[uredi | uredi kodo]
Režim kemoterapije je odvisen od vrste tumorja.[8] Drobnocelični karcinom pljuč (SCLC) se tudi v relativno zgodnjem stadiju bolezni primarno zdravi s kemoterapijo in obsevanjem.[84] Pri SCLC se najpogosteje uporabljata cisplatin in etopozid.[85] Uporabljajo se tudi kombinacije s karboplatinom, gemcitabinom, paklitakselom, vinorelbinom, topotekanom in irinotekanom.[86][87] Pri napredovalem nedrobnoceličnem karcinomu pljuč (NSCLC) kemoterapija izboljša preživetje in se uporablja kot zdravljenje prvega izbora, če je oseba dovolj zdrava za takšno zdravljenje.[88] Običajno se uporabljata dve zdravili, in sicer eno pogosto temelji na platini (bodisi cisplatin ali karboplatin). Druga pogosto uporabljena zdravila so gemcitabin, paklitaksel, docetaksel,[89][90] pemetreksed,[91] etopozid ali vinorelbin.[90]
Adjuvantna kemoterapija pomeni uporabo kemoterapije po kurativni operaciji za izboljšanje rezultata. Pri NSCLC se med operacijo odvzamejo vzorci bližnjih bezgavk, kar omogoča določanje stadija. Če je potrjen stadij II ali III, adjuvantna kemoterapija izboljša petletno prežitvetje za 5 %.[92][93] Kombinacija vinorelbina in cisplatina je učinkovitejša od starejših režimov.[93] Adjuvantna kemoterapija je pri osebah s stadijem raka IB sporna, saj dosedanja klinična preizkušanja niso jasno pokazala koristi za preživetje.[94][95] Preizkušanja predoperativne kemoterapije (neoadjuvantna kemoterapija) pri odstranljivem NSCLC niso omogočila jasnega zaključka.[96]
Paliativna nega[uredi | uredi kodo]
Pri terminalnih bolnikih oz. bolnikih z zadnjim stadijem bolezni je lahko ustrezna paliativna (blažilna) nega oz. nega v hospicu.[10] Takšni pristopi omogočajo dodatno preučevanje možnosti zdravljenja oz. sprejemanje tehtne končne odločitve,[97][98] na podlagi katerih se lahko izognemo nekoristni in dragi negi ob koncu življenja.[98]
Kemoterapijo je mogoče kombinirati s paliativno nego pri zdravljenju NSCLC. Pri napredovalih primerih ustrezna kemoterapija izboljša povprečno preživetje zgolj na podlagi podporne nege, izboljša pa tudi kakovost življenja.[99] Skupaj s primernim telesnim stanjem kemoterapija med paliativnim zdravljenjem pljučnega raka zagotavlja 1,5- do 3 mesečno podaljšanje preživetja, blaženje simptomov in izboljšanje kakovosti življenja, boljši rezultati pa so pri tem bili opaženi z modernimi sredstvi.[100][101] Skupina za sodelovanje za metaanalizo NSCLC priporoča, da se pri NSCLC preuči možnost zdravljenja s kemoterapijo, če jo prejemnik želi in lahko prenese.[88][102]
Prognoza[uredi | uredi kodo]
| Klinični stadij | Petletno preživetje (%) | |
|---|---|---|
| Nedrobnocelični karcinom pljuč | Drobnocelični karcinom pljuč | |
| IA | 50 | 38 |
| IB | 47 | 21 |
| IIA | 36 | 38 |
| IIB | 26 | 18 |
| IIIA | 19 | 13 |
| IIIB | 7 | 9 |
| IV | 2 | 1 |
Prognoza je na splošno slaba. Od vseh bolnikov s pljučnim rakom jih 15 % preživi pet let po diagnozi.[2] Stadij je pri diagnozi pogosto že napredoval. Ob pojavitvi simptomov je 30–40 % primerov NSCLC v stadiju IV in 60 % SCLC v stadiju IV.[8]
Prognostični dejavniki pri NSCLC so prisotnost ali odsotnost pljučnih simptomov, velikost tumorja, tipa celic, stopnje razširjenosti (stadij in zasevki v več bezgavkah ter vaskularna invazija). Pri osebah z neozdravljivo boleznijo so izidi slabši pri tistih s slabšo telesno zmogljivostjo in pri osebah, ki izgubijo več kot 10 % telesne teže.[103] Prognostični dejavniki pri drobnoceličnem pljučnem raku vključujejo telesno zmogljivost, spol, stadij bolezni in vključenost osrednjega živčevja ali jeter v času diagnoze.[104]
Pri NSCLC se najboljša prognoza doseže s popolno resekcijo bolezni v stadiju IA, pri kateri je petletno preživetje do 70 %.[105] Pri SCLC je skupno petletno preživetje približno 5 %.[1] Ljudje z obsežnim rakom SCLC imajo povprečno petletno preživetje manj kot 1 %. Povprečen čas preživetja pri boleznih z omejenim stadijem je 20 mesecev z 20 % petletno stopnjo preživetja.[2]
Po podatkih ameriškega Nacionalnega inštituta za raka (National Cancer Institute) je srednja starost oseb v času diagnoze pljučnega raka v Združenih državah Amerike 70 let,[106] srednja starost ob smrti pa 72 let.[107] V ZDA je boljši izid verjetnejši pri ljudeh, ki imajo zdravstveno zavarovanje.[108]
Epidemiologija[uredi | uredi kodo]

no data ≤ 5 5-10 10-15 15-20 20-25 25-30 | 30-35 35-40 40-45 45-50 50-55 ≥ 55 |
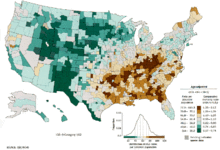
V svetovnem merilu je pljučni rak najpogostejši rak tako z vidika pojavnosti kot smrtnosti. Leta 2008 je bilo 1,61 milijona novih primerov in 1,38 milijona smrti zaradi pljučnega raka. Najvišje stopnje so v Evropi in Severni Ameriki.[11] Segment prebivalstva, pri katerem je verjetnost za pljučnega raka najvišja, so osebe, stare nad 50 let, ki so kadile oz. kadijo. V primerjavi s smrtnostjo pri moških, ki se je pred več kot 20 leti začela zmanjševati, se je stopnja smrtnosti zaradi pljučnega raka pri ženskah v zadnjih desetletjih povečevala in se je šele pred kratkim začela umirjati.[110] V ZDA je življenjsko tveganje, da bi zboleli za pljučnim rakom, 8 % pri moških in 6 % pri ženskah.[1]
Na vsake 3–4 milijone pokajenih cigaret se pojavi ena smrt zaradi pljučnega raka.[1][111] Tobačni mogotci (»Big Tobacco«) imajo velik vpliv na kadilsko kulturo.[112] Pri mladih nekadilcih, ki vidijo tobačne oglase, je verjetnost, da bodo začeli kaditi, večja.[113] Vloga pasivnega kajenja se vedno bolj prepoznava kot dejavnik tveganja za pljučnega raka,[24] kar vodi do intervencijskih politik za zmanjšanje neželene izpostavljenosti nekadilcev tobačnemu dimu drugih.[114] Emisije avtomobilov, tovarn in elektrarn prav tako predstavljajo potencialno tveganje.[4]
V vzhodni Evropi je najvišja smrtnost zaradi pljučnega raka med moškimi, v severni Evropi in ZDA pa je najvišja smrtnost med ženskami. V ZDA je višja pojavnost pri črnskih moških in ženskah.[115] Stopnja pljučnega raka je trenutno nižja v državah v razvoju.[116] Zaradi povečevanja kajenja v državah v razvoju je v naslednjih nekaj letih pričakovati povišanje, zlasti na Kitajskem[117] in v Indiji.[118]
Od 60. let dvajsetega stoletja se je stopnja pljučnega adenokarcinoma v primerjavi z drugimi vrstami pljučnega raka začela višati. Eden od možnih vzrokov je uvedba cigaret s filtrom. Uporaba filtra namreč odstrani večje delce iz tobačnega dima in s tem zmanjša nalaganje v večjih dihalnih poteh. Vendar mora zaradi tega kadilec dim vdihniti globlje, da bi prejel enako količino nikotina, s čimer poveča nalaganje delcev v manjših dihalnih poteh, kjer se pogosto pojavi adenokarcinom.[119] Pojavnost pljučnega adenokarcinoma se še naprej povečuje.[120]
Slovenija[uredi | uredi kodo]
V Sloveniji se je pojavnost pljučnega raka pri moških večala do leta 1995, nato je padala in je bila leta 1998 82/100.000 moških (19 % vsega raka pri moških). Pri ženskah se pojavnost stalno veča, leta 1998 je bila 19/100.000, pljučni rak je pomenil 5 % vsega raka. Razmerje moški proti ženskam je bilo 4 : 14.[121] Do leta 2004 je bil pljučni rak najpogostejši malignom pri moških; leta 2005, ko je bilo registrirano 846 novih primerov, pa ga je na prvem mestu zamenjal rak prostate. Pri ženskah je bil pljučni rak leta 2005 po pogostnosti glede na druge rake že na petem mestu; registriranih je bilo 299 novih primerov. Pri moških je bil v vseh obdobjih najpogostejši ploščatocelični karcinom, vendar se njegov delež zmanjšuje, povečuje pa se delež žleznih karcinomov. Pri ženskah prevladujeta žlezni in drobnocelični karcinom, tudi pri njih se povečuje delež žleznih karcinomov.[122]
Zgodovina[uredi | uredi kodo]
Pljučni rak je bil pred prihodom cigaret redek. Do leta 1761 ni bil prepoznan kot posebna bolezen.[123] Različni vidiki pljučnega raka so bili podrobneje opisani leta 1810.[124] Maligni pljučni tumorji so leta 1878 predstavljali le 1 % vseh oblik raka, zabeleženih pri avtopsijah, do začetka 20. stoletja so se povečali na 10–15 %.[125] Leta 1912 je bilo po vsem svetu le 374 opisanih primerov v medicinski literaturi,[126] vendar je pregled avtopsij pokazal, da se je pojavnost pljučnega raka z 0,3 % leta 1852 povečala na 5,66 % leta 1952.[127] Leta 1929 je v Nemčiji zdravnik Fritz Lickint ugotovil povezavo med kajenjem in pljučnim rakom,[125] ki je vodila do agresivne protikadilske kampanje v nacistični Nemčiji.[128] Raziskava British Doctors Study, objavljena v 50. letih dvajsetega stoletja, je bila prvi trden epidemiološki dokaz o povezavi med pljučnim rakom in kajenjem.[129] Posledično je leta 1964 Surgeon General of the United States kadilcem priporočil, da opustijo kajenje.[130]
Povezava s plinom radonom je bila prvič ugotovljena med rudarji v Češkem rudogorju blizu Schneeberga na Saškem. Od leta 1470 so tam kopali srebro. Ti rudniki so bogati z uranom in hkrati z radijem in radonom.[131] Rudarji so neobičajno pogosto zboleli na pljučih. Pozneje, v 70. letih 19. stoletja, pa so ugotovili, da gre za pljučnega raka.[132] Kljub temu odkritju se je rudarjenje nadaljevalo v 50. leta dvajsetega stoletja zaradi povpraševanja Sovjetske zveze po uranu.[131] Radon je bil kot vzrok pljučnega raka potrjen v 60. letih dvajsetega stoletja.[133]
Prvo uspešno pnevmonektomijo za pljučnega raka so izvedli leta 1933.[134] Paliativno radioterapijo so začeli uporabljati v 40. letih dvajsetega stoletja.[135] Radikalna radioterapija (začeli so jo uporabljati v 50. letih) je bila poskus uporabe večjega odmerka obsevanja pri bolnikih z relativno zgodnjim stadijem pljučnega raka, ki sicer niso bili ustrezni kandidati za operacijo.[136] Leta 1997 se je kot boljša možnost v primerjavi s konvencionalno radikalno radioterapijo izkazala kontinuirana hiperfrakcionirana pospešena radioterapija.[137] Pri drobnoceličnem karcinomu pljuč so bili v 60. letih začetni poskusi resekcije[138] in radikalne radioterapije[139] neuspešni. V 70. letih so razvili uspešne kemoterapevtske režime.[140]
Sklici[uredi | uredi kodo]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 Horn, L; Pao W; Johnson DH (2012). »Chapter 89«. V Longo, DL; Kasper, DL; Jameson, JL; Fauci, AS; Hauser, SL; Loscalzo, J (ur.). Harrison's Principles of Internal Medicine (18th izd.). McGraw-Hill. ISBN 0-07-174889-X.
- ↑ 2,0 2,1 2,2 2,3 »Lung Carcinoma: Tumors of the Lungs«. Merck Manual Professional Edition, Online edition. Pridobljeno 15. avgusta 2007.
- ↑ Thun, MJ; Hannan LM; Adams-Campbell LL; in sod. (september 2008). »Lung cancer occurrence in never-smokers: an analysis of 13 cohorts and 22 cancer registry studies«. PLoS Medicine. 5 (9): e185. doi:10.1371/journal.pmed.0050185. PMC 2531137. PMID 18788891.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 4,7 Alberg AJ; Samet JM (2010). »Chapter 46«. Murray & Nadel's Textbook of Respiratory Medicine (5th izd.). Saunders Elsevier. ISBN 978-1-4160-4710-0.
- ↑ 5,0 5,1 O'Reilly, KM; Mclaughlin AM; Beckett WS; Sime PJ (Marec 2007). »Asbestos-related lung disease«. American Family Physician. 75 (5): 683–688. PMID 17375514. Arhivirano iz prvotnega spletišča dne 29. septembra 2007. Pridobljeno 4. januarja 2014.
- ↑ Carmona, RH (27. junij 2006). »The Health Consequences of Involuntary Exposure to Tobacco Smoke: A Report of the Surgeon General«. U.S. Department of Health and Human Services.
Secondhand smoke exposure causes disease and premature death in children and adults who do not smoke.
- ↑ »Tobacco Smoke and Involuntary Smoking« (PDF). IARC Monographs on the Evaluation of Carcinogenic Risks to Humans. WHO International Agency for Research on Cancer. 83. 2002.
There is sufficient evidence that involuntary smoking (exposure to secondhand or 'environmental' tobacco smoke) causes lung cancer in humans. ... Involuntary smoking (exposure to secondhand or 'environmental' tobacco smoke) is carcinogenic to humans (Group 1).
- ↑ 8,00 8,01 8,02 8,03 8,04 8,05 8,06 8,07 8,08 8,09 8,10 Lu, C; Onn A; Vaporciyan AA; in sod. (2010). »78: Cancer of the Lung«. Holland-Frei Cancer Medicine (8th izd.). People's Medical Publishing House. ISBN 9781607950141.
- ↑ Chapman, S; Robinson G; Stradling J; West S (2009). »Chapter 31«. Oxford Handbook of Respiratory Medicine (2. izd.). Oxford University Press. ISBN 9-780199-545162.
- ↑ 10,0 10,1 10,2 10,3 10,4 10,5 Collins, LG; Haines C; Perkel R; Enck RE (Januar 2007). »Lung cancer: diagnosis and management«. American Family Physician. American Academy of Family Physicians. 75 (1): 56–63. PMID 17225705. Arhivirano iz prvotnega spletišča dne 29. septembra 2007. Pridobljeno 4. januarja 2014.
- ↑ 11,0 11,1 Ferlay, J; Shin HR; Bray F; in sod. (december 2010). »Estimates of worldwide burden of cancer in 2008: GLOBOCAN 2008«. International Journal of Cancer. 127 (12): 2893–2917. doi:10.1002/ijc.25516. PMID 21351269.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Honnorat, J; Antoine JC (Maj 2007). »Paraneoplastic neurological syndromes«. Orphanet Journal of Rare Diseases. BioMed Central. 2 (1): 22. doi:10.1186/1750-1172-2-22. PMC 1868710. PMID 17480225.
- ↑ Greene, Frederick L. (2002). AJCC cancer staging manual. Berlin: Springer-Verlag. ISBN 0-387-95271-3.
- ↑ Brown, KM; Keats JJ; Sekulic A; in sod. (2010). »8«. Holland-Frei Cancer Medicine (8th izd.). People's Medical Publishing House USA. ISBN 978-1607950141.
- ↑ Biesalski, HK; Bueno de Mesquita B; Chesson A; in sod. (1998). »European Consensus Statement on Lung Cancer: risk factors and prevention. Lung Cancer Panel«. CA Cancer J Clin. 48 (3): 167–176, discussion 164–166. doi:10.3322/canjclin.48.3.167. PMID 9594919.
Smoking is the major risk factor, accounting for about 90% of lung cancer incidence.
- ↑ Hecht, S (Oktober 2003). »Tobacco carcinogens, their biomarkers and tobacco-induced cancer«. Nature Reviews Cancer. Nature Publishing Group. 3 (10): 733–744. doi:10.1038/nrc1190. PMID 14570033.
- ↑ Sopori, M (Maj 2002). »Effects of cigarette smoke on the immune system«. Nature Reviews Immunology. 2 (5): 372–7. doi:10.1038/nri803. PMID 12033743.
- ↑ Peto, R; Lopez AD; Boreham J; in sod. (2006). Mortality from smoking in developed countries 1950–2000: Indirect estimates from National Vital Statistics. Oxford University Press. ISBN 0-19-262535-7.
- ↑ California Environmental Protection Agency (1997). »Health effects of exposure to environmental tobacco smoke. California Environmental Protection Agency«. Tobacco Control. 6 (4): 346–353. doi:10.1136/tc.6.4.346. PMC 1759599. PMID 9583639.
* Centers for Disease Control and Prevention (CDC) (december 2001). »State-specific prevalence of current cigarette smoking among adults, and policies and attitudes about secondhand smoke—United States, 2000«. Morbidity and Mortality Weekly Report. Atlanta, Georgia: CDC. 50 (49): 1101–1106. PMID 11794619.{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 20,0 20,1 20,2 20,3 Alberg, AJ; Samet JM (september 2007). »Epidemiology of lung cancer«. Chest. American College of Chest Physicians. 132 (S3): 29S–55S. doi:10.1378/chest.07-1347. PMID 17873159. Arhivirano iz prvotnega spletišča dne 29. marca 2020. Pridobljeno 4. januarja 2014.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Jaakkola, MS; Jaakkola JJ (Avgust 2006). »Impact of smoke-free workplace legislation on exposures and health: possibilities for prevention«. European Respiratory Journal. 28 (2): 397–408. doi:10.1183/09031936.06.00001306. PMID 16880370.
- ↑ Parkin, DM (december 2011). »Tobacco—attributable cancer burden in the UK in 2010«. British Journal of Cancer. 105 (Suppl. 2): S6–S13. doi:10.1038/bjc.2011.475. PMC 3252064. PMID 22158323.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ National Health and Medical Research Council (april 1994). »The health effects and regulation of passive smoking«. Australian Government Publishing Service. Arhivirano iz prvotnega spletišča dne 29. septembra 2007. Pridobljeno 10. avgusta 2007.
{{navedi časopis}}: Sklic journal potrebuje|journal=(pomoč)Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 24,0 24,1 Taylor, R; Najafi F; Dobson A (Oktober 2007). »Meta-analysis of studies of passive smoking and lung cancer: effects of study type and continent«. International Journal of Epidemiology. 36 (5): 1048–1059. doi:10.1093/ije/dym158. PMID 17690135.
- ↑ »Frequently asked questions about second hand smoke«. World Health Organization. Pridobljeno 25. julija 2012.
- ↑ Schick, S; Glantz S (december 2005). »Philip Morris toxicological experiments with fresh sidestream smoke: more toxic than mainstream smoke«. Tobacco Control. 14 (6): 396–404. doi:10.1136/tc.2005.011288. PMC 1748121. PMID 16319363.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Schmid K; Kuwert T; Drexler H (Marec 2010). »Radon in Indoor Spaces: An Underestimated Risk Factor for Lung Cancer in Environmental Medicine«. Dtsch Arztebl Int. 107 (11): 181–6. doi:10.3238/arztebl.2010.0181. PMC 2853156. PMID 20386676.
- ↑ EPA (Oktober 2006). »Radiation information: radon«. EPA. Pridobljeno 11. avgusta 2007.
- ↑ Davies, RJO; Lee YCG (2010). »18.19.3«. Oxford Textbook Medicine (5th izd.). OUP Oxford. ISBN 978-0199204854.
- ↑ Chen, H; Goldberg MS; Villeneuve PJ (Oktober–december 2009). »A systematic review of the relation between long-term exposure to ambient air pollution and chronic diseases«. Reviews on Environmental Health. 23 (4): 243–297. PMID 19235364.
- ↑ Clapp, RW; Jacobs MM; Loechler EL (Januar–marec 2008). »Environmental and Occupational Causes of Cancer New Evidence, 2005–2007«. Reviews on Environmental Health. 23 (1): 1–37. PMC 2791455. PMID 18557596.
- ↑ 32,0 32,1 Lim, WY; Seow, A (Januar 2012). »Biomass fuels and lung cancer«. Respirology (Carlton, Vic.). 17 (1): 20–31. PMID 22008241.
- ↑ 33,0 33,1 Sood, A (december 2012). »Indoor fuel exposure and the lung in both developing and developed countries: an update«. Clinics in chest medicine. 33 (4): 649–65. PMID 23153607.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Dudley, Joel (2013). Exploring Personal Genomics. Oxford University Press. str. 25. ISBN 9780199644483.
- ↑ Kern JA; McLennan G (2008). Fishman's Pulmonary Diseases and Disorders (4th izd.). McGraw-Hill. str. 1802. ISBN 0-07-145739-9.
- ↑ Cogliano, VJ; Baan, R; Straif, K; Grosse, Y; Lauby-Secretan, B; El Ghissassi, F; Bouvard, V; Benbrahim-Tallaa, L; Guha, N; Freeman, C; Galichet, L; Wild, CP (21. december 2011). »Preventable exposures associated with human cancers« (PDF). Journal of the National Cancer Institute. 103 (24): 1827–39. PMID 22158127. Arhivirano iz prvotnega spletišča (PDF) dne 20. septembra 2012. Pridobljeno 4. januarja 2014.
- ↑ Fong, KM; Sekido Y; Gazdar AF; Minna JD (Oktober 2003). »Lung cancer • 9: Molecular biology of lung cancer: clinical implications«. Thorax. BMJ Publishing Group Ltd. 58 (10): 892–900. doi:10.1136/thorax.58.10.892. PMC 1746489. PMID 14514947.
- ↑ Salgia, R; Skarin AT (Marec 1998). »Molecular abnormalities in lung cancer«. Journal of Clinical Oncology. 16 (3): 1207–1217. PMID 9508209.
- ↑ 39,0 39,1 39,2 39,3 Herbst, RS; Heymach JV; Lippman SM (september 2008). »Lung cancer«. New England Journal of Medicine. 359 (13): 1367–1380. doi:10.1056/NEJMra0802714. PMID 18815398. Arhivirano iz prvotnega spletišča dne 28. septembra 2008. Pridobljeno 4. januarja 2014.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Aviel-Ronen, S; Blackhall FH; Shepherd FA; Tsao MS (Julij 2006). »K-ras mutations in non-small-cell lung carcinoma: a review«. Clinical Lung Cancer. Cancer Information Group. 8 (1): 30–38. doi:10.3816/CLC.2006.n.030. PMID 16870043.
- ↑ Devereux, TR; Taylor JA; Barrett JC (Marec 1996). »Molecular mechanisms of lung cancer. Interaction of environmental and genetic factors«. Chest. American College of Chest Physicians. 109 (Suppl 3): 14S–19S. doi:10.1378/chest.109.3_Supplement.14S. PMID 8598134.
- ↑ Miller, WT (2008). Fishman's Pulmonary Diseases and Disorders (4th izd.). McGraw-Hill. str. 486. ISBN 0-07-145739-9.
- ↑ Kaiser, LR (2008). Fishman's Pulmonary Diseases and Disorders (4th izd.). McGraw-Hill. str. 1815–1816. ISBN 0-07-145739-9.
- ↑ 44,0 44,1 Maitra, A; Kumar V (2007). Robbins Basic Pathology (8th izd.). Saunders Elsevier. str. 528–529. ISBN 978-1-4160-2973-1.
- ↑ Subramanian, J; Govindan R (Februar 2007). »Lung cancer in never smokers: a review«. Journal of Clinical Oncology. American Society of Clinical Oncology. 25 (5): 561–570. doi:10.1200/JCO.2006.06.8015. PMID 17290066.
- ↑ Raz, DJ; He B; Rosell R; Jablons DM (Marec 2006). »Bronchioloalveolar carcinoma: a review«. Clinical Lung Cancer. 7 (5): 313–322. doi:10.3816/CLC.2006.n.012. PMID 16640802.
- ↑ Rosti, G; Bevilacqua G; Bidoli P; in sod. (Marec 2006). »Small cell lung cancer«. Annals of Oncology. 17 (Suppl. 2): 5–10. doi:10.1093/annonc/mdj910. PMID 16608983.
- ↑ Seo, JB; Im JG; Goo JM; in sod. (1. marec 2001). »Atypical pulmonary metastases: spectrum of radiologic findings«. Radiographics. 21 (2): 403–417. PMID 11259704.
- ↑ Tan D; Zander DS (2008). »Immunohistochemistry for Assessment of Pulmonary and Pleural Neoplasms: A Review and Update«. Int J Clin Exp Pathol. 1 (1): 19–31. PMC 2480532. PMID 18784820.
- ↑ 50,0 50,1 50,2 Rami-Porta, R; Crowley JJ; Goldstraw P (Februar 2009). »The revised TNM staging system for lung cancer« (PDF). Annals of Thoracic and Cardiovascular Surgery. 15 (1): 4–9. PMID 19262443.
- ↑ Goodman, GE (november 2002). »Lung cancer. 1: prevention of lung cancer« (PDF). Thorax. 57 (11): 994–999. PMC 1746232. PMID 12403886.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ McNabola, A; Gill LW (Februar 2009y). »The control of environmental tobacco smoke: a policy review«. International Journal of Environmental Research and Public Health. 6 (2): 741–758. doi:10.3390/ijerph6020741. PMC 2672352. PMID 19440413.
- ↑ Pandey, G (Februar 2005). »Bhutan's smokers face public ban«. BBC. Pridobljeno 7. septembra 2007.
- ↑ Pandey, G (2. oktober 2008). »Indian ban on smoking in public«. BBC. Pridobljeno 25. aprila 2012.
- ↑ »Mineva pet let od prepovedi kajenja v zaprtih javnih prostorih«. Delo. 5. avgust 2012. Pridobljeno 4. februarja 2014.
- ↑ »UN health agency calls for total ban on tobacco advertising to protect young« (tiskovna objava). United Nations News service. 30. maj 2008.
- ↑ 57,0 57,1 57,2 Fabricius, P; Lange P (Julij–september 2003). »Diet and lung cancer«. Monaldi Archives for Chest Disease. 59 (3): 207–211. PMID 15065316.
- ↑ Fritz, H; Kennedy D; Fergusson D; in sod. (2011). »Vitamin A and Retinoid Derivatives for Lung Cancer: A Systematic Review and Meta Analysis«. PLoS ONE. 6 (6): e21107. doi:10.1371/journal.pone.0021107. PMC 3124481. PMID 21738614.
- ↑ Herr, C; Greulich T; Koczulla RA; in sod. (Marec 2011). »The role of vitamin D in pulmonary disease: COPD, asthma, infection, and cancer«. Respiratory Research. 12 (1): 31. doi:10.1186/1465-9921-12-31. PMC 3071319. PMID 21418564.
- ↑ 60,0 60,1 Key, TJ (Januar 2011). »Fruit and vegetables and cancer risk«. British Journal of Cancer. 104 (1): 6–11. doi:10.1038/sj.bjc.6606032. PMC 3039795. PMID 21119663.
- ↑ Manser, RL; Irving LB; Stone C; in sod. (2004). »Screening for lung cancer«. Cochrane Database of Systematic Reviews (1): CD001991. doi:10.1002/14651858.CD001991.pub2. PMID 14973979.
- ↑ Jaklitsch, MT; Jacobson FL; Austin JH; in sod. (Julij 2012). »The American Association for Thoracic Surgery guidelines for lung cancer screening using low-dose computed tomography scans for lung cancer survivors and other high-risk groups«. Journal of Thoracic and Cardiovascular Surgery. 144 (1): 33–38. doi:10.1016/j.jtcvs.2012.05.060. PMID 22710039.
- ↑ Bach, PB; Mirkin JN; Oliver TK; in sod. (Junij 2012). »Benefits and harms of CT screening for lung cancer: a systematic review«. JAMA: the Journal of the American Medical Association. 307 (22): 2418–2429. doi:10.1001/jama.2012.5521. PMID 22610500.
- ↑ Boiselle, PM (20. marec 2013). »Computed tomography screening for lung cancer«. JAMA : the journal of the American Medical Association. 309 (11): 1163–70. PMID 23512063.
- ↑ Bach PB; Mirkin JN; Oliver TK; in sod. (Junij 2012). »Benefits and harms of CT screening for lung cancer: a systematic review«. JAMA. 307 (22): 2418–29. doi:10.1001/jama.2012.5521. PMID 22610500.
- ↑ Aberle, DR; Abtin, F; Brown, K (10. marec 2013). »Computed tomography screening for lung cancer: has it finally arrived? Implications of the national lung screening trial«. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 31 (8): 1002–8. PMID 23401434.
- ↑ Ferrell, B; Koczywas M; Grannis F; Harrington A (april 2011). »Palliative care in lung cancer«. Surgical Clinics of North America. 91 (2): 403–417. doi:10.1016/j.suc.2010.12.003. PMID 21419260.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Kaiser LR (2008). Fishman's Pulmonary Diseases and Disorders (4th izd.). McGraw-Hill. str. 1853–1854. ISBN 0-07-145739-9.
- ↑ 69,0 69,1 Kaiser LR (2008). Fishman's Pulmonary Diseases and Disorders (4th izd.). McGraw-Hill. str. 1855–1856. ISBN 0-07-145739-9.
- ↑ Odell, DD; Kent MS; Fernando HC (pomlad 2010). »Sublobar resection with brachytherapy mesh for stage I non-small cell lung cancer«. Seminars in Thoracic and Cardiovascular Surgery. 22 (1): 32–37. doi:10.1053/j.semtcvs.2010.04.003. PMID 20813314.
- ↑ Alam, N; Flores RM (Julij–september 2007). »Video-assisted thoracic surgery (VATS) lobectomy: the evidence base«. Journal of the Society of Laparoendoscopic Surgeons. 11 (3): 368–374. PMC 3015831. PMID 17931521.
- ↑ Rueth, NM; Andrade RS (Junij 2010). »Is VATS lobectomy better: perioperatively, biologically and oncologically?«. Annals of Thoracic Surgery. 89 (6): S2107–S2111. doi:10.1016/j.athoracsur.2010.03.020. PMID 20493991.
- ↑ Simon GR; Turrisi A (september 2007). »Management of small cell lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition)«. Chest. 132 (3 Suppl): 324S–339S. doi:10.1378/chest.07-1385. PMID 17873178.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Goldstein, SD; Yang SC (Oktober 2011). »Role of surgery in small cell lung cancer«. Surgical Oncology Clinics of North America. 20 (4): 769–777. doi:10.1016/j.soc.2011.08.001. PMID 21986271.
- ↑ Arriagada, R; Goldstraw P; Le Chevalier T (2002). Oxford Textbook of Oncology (2. izd.). Oxford University Press. str. 2094. ISBN 0-19-262926-3.
- ↑ Hatton, MQ; Martin JE (Junij 2010). »Continuous hyperfractionated accelerated radiotherapy (CHART) and non-conventionally fractionated radiotherapy in the treatment of non-small cell lung cancer: a review and consideration of future directions«. Clinical Oncology (Royal College of Radiologists). 22 (5): 356–364. doi:10.1016/j.clon.2010.03.010. PMID 20399629.
- ↑ PORT Meta-analysis Trialists Group (2005). Rydzewska, Larysa (ur.). »Postoperative radiotherapy for non-small cell lung cancer«. Cochrane Database of Systematic Reviews (2): CD002142. doi:10.1002/14651858.CD002142.pub2. PMID 15846628.
- ↑ Le Péchoux, C (2011). »Role of postoperative radiotherapy in resected non-small cell lung cancer: a reassessment based on new data«. Oncologist. 16 (5): 672–681. doi:10.1634/theoncologist.2010-0150. PMC 3228187. PMID 21378080.
- ↑ Cardona, AF; Reveiz L; Ospina EG; in sod. (april 2008). »Palliative endobronchial brachytherapy for non-small cell lung cancer«. Cochrane Database of Systematic Reviews (2): CD004284. doi:10.1002/14651858.CD004284.pub2. PMID 18425900.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Ikushima, H (Februar 2010). »Radiation therapy: state of the art and the future«. Journal of Medical Investigation. 57 (1–2): 1–11. PMID 20299738.[mrtva povezava]
- ↑ Paumier, A; Cuenca X; Le Péchoux C (Junij 2011). »Prophylactic cranial irradiation in lung cancer«. Cancer Treatment Reviews. 37 (4): 261–265. doi:10.1016/j.ctrv.2010.08.009. PMID 20934256.
- ↑ Girard, N; Mornex F (Oktober 2011). »Stereotactic radiotherapy for non-small cell lung cancer: From concept to clinical reality. 2011 update«. Cancer Radiothérapie. 15 (6–7): 522–526. doi:10.1016/j.canrad.2011.07.241. PMID 21889901.
- ↑ Fairchild, A; Harris K; Barnes E; in sod. (Avgust 2008). »Palliative thoracic radiotherapy for lung cancer: a systematic review«. Journal of Clinical Oncology. 26 (24): 4001–4011. doi:10.1200/JCO.2007.15.3312. PMID 18711191.
- ↑ Hann CL; Rudin CM (30. november 2008). »Management of small-cell lung cancer: incremental changes but hope for the future«. Oncology (Williston Park). 22 (13): 1486–92. PMID 19133604.
- ↑ Murray, N; Turrisi AT (Marec 2006). »A review of first-line treatment for small-cell lung cancer«. Journal of Thoracic Oncology. 1 (3): 270–278. PMID 17409868.
- ↑ Azim, HA; Ganti AK (Marec 2007). »Treatment options for relapsed small-cell lung cancer«. Anticancer drugs. 18 (3): 255–261. doi:10.1097/CAD.0b013e328011a547. PMID 17264756.
- ↑ MacCallum, C; Gillenwater HH (Julij 2006). »Second-line treatment of small-cell lung cancer«. Current Oncology Reports. 8 (4): 258–264. doi:10.1007/s11912-006-0030-8. PMID 17254525.
- ↑ 88,0 88,1 NSCLC Meta-Analyses Collaborative Group (Oktober 2008). »Chemotherapy in Addition to Supportive Care Improves Survival in Advanced Non–Small-Cell Lung Cancer: A Systematic Review and Meta-Analysis of Individual Patient Data From 16 Randomized Controlled Trials«. J. Clin. Oncol. 26 (28): 4617–25. doi:10.1200/JCO.2008.17.7162. PMC 2653127. PMID 18678835.
- ↑ Mehra R; Treat J (2008). Fishman's Pulmonary Diseases and Disorders (4th izd.). McGraw-Hill. str. 1876. ISBN 0-07-145739-9.
- ↑ 90,0 90,1 Clegg, A; Scott DA; Hewitson P; in sod. (Januar 2002). »Clinical and cost effectiveness of paclitaxel, docetaxel, gemcitabine, and vinorelbine in non-small cell lung cancer: a systematic review«. Thorax. BMJ Publishing Group. 57 (1): 20–28. doi:10.1136/thorax.57.1.20. PMC 1746188. PMID 11809985.
- ↑ Fuld AD; Dragnev KH; Rigas JR (Junij 2010). »Pemetrexed in advanced non-small-cell lung cancer«. Expert Opin Pharmacother. 11 (8): 1387–402. doi:10.1517/14656566.2010.482560. PMID 20446853.
- ↑ Carbone, DP; Felip E (september 2011). »Adjuvant therapy in non-small cell lung cancer: future treatment prospects and paradigms«. Clinical Lung Cancer. 12 (5): 261–271. doi:10.1016/j.cllc.2011.06.002. PMID 21831720.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 93,0 93,1 Le Chevalier, T (Oktober 2010). »Adjuvant chemotherapy for resectable non-small-cell lung cancer: where is it going?«. Annals of Oncology. 21 (Suppl. 7): vii196–198. doi:10.1093/annonc/mdq376. PMID 20943614.
- ↑ Horn, L; Sandler AB; Putnam JB Jr; Johnson DH (Maj 2007). »The rationale for adjuvant chemotherapy in stage I non-small cell lung cancer«. Journal of Thoracic Oncology. 2 (5): 377–383. doi:10.1097/01.JTO.0000268669.64625.bb. PMID 17473651.
- ↑ Wakelee, HA; Schiller JH; Gandara DR (Julij 2006). »Current status of adjuvant chemotherapy for stage IB non-small-cell lung cancer: implications for the New Intergroup Trial«. Clinical Lung Cancer. Cancer Information Group. 8 (1): 18–21. doi:10.3816/CLC.2006.n.028. PMID 16870041.
- ↑ BMJ (december 2005). Clinical evidence concise : the international resource of the best available evidence for effective health care. London: BMJ Publishing Group. str. 486–488. ISBN 1-905545-00-2. ISSN 1475-9225.
{{navedi knjigo}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Kelley AS; Meier DE (Avgust 2010). »Palliative care—a shifting paradigm«. New England Journal of Medicine. 363 (8): 781–2. doi:10.1056/NEJMe1004139. PMID 20818881.
- ↑ 98,0 98,1 Prince-Paul M (april 2009). »When hospice is the best option: an opportunity to redefine goals«. Oncology (Williston Park, N.Y.). 23 (4 Suppl Nurse Ed): 13–7. PMID 19856592.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Souquet PJ; Chauvin F; Boissel JP; Bernard JP (april 1995). »Meta-analysis of randomised trials of systemic chemotherapy versus supportive treatment in non-resectable non-small cell lung cancer«. Lung Cancer. 12 Suppl 1: S147–54. doi:10.1016/0169-5002(95)00430-9. PMID 7551923.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Sörenson S; Glimelius B; Nygren P (2001). »A systematic overview of chemotherapy effects in non-small cell lung cancer«. Acta Oncol. 40 (2–3): 327–39. PMID 11441939.
- ↑ Clegg A; Scott DA; Sidhu M; Hewitson P; Waugh N (2001). »A rapid and systematic review of the clinical effectiveness and cost-effectiveness of paclitaxel, docetaxel, gemcitabine and vinorelbine in non-small-cell lung cancer«. Health Technol Assess. 5 (32): 1–195. PMID 12065068.
- ↑ Non-Small Cell Lung Cancer Collaborative, Group (12. maj 2010). »Chemotherapy and supportive care versus supportive care alone for advanced non-small cell lung cancer«. The Cochrane database of systematic reviews (5): CD007309. doi:10.1002/14651858.CD007309.pub2. PMID 20464750.
- ↑ »Non-Small Cell Lung Cancer Treatment«. PDQ for Health Professionals. National Cancer Institute. Pridobljeno 22. novembra 2008.
- ↑ »Small Cell Lung Cancer Treatment«. PDQ for Health Professionals. National Cancer Institute. 2012. Pridobljeno 16. maja 2012.
- ↑ Spiro, SG (2010). »18.19.1«. Oxford Textbook Medicine (5th izd.). OUP Oxford. ISBN 978-0199204854.
- ↑ SEER data (SEER.cancer.gov)Median Age of Cancer Patients at Diagnosis 2002-2003
- ↑ SEER data (SEER.cancer.gov)Median Age of Cancer Patients at Death 2002-2006
- ↑ Slatore, CG; Au DH; Gould MK (november 2010). »An official American Thoracic Society systematic review: insurance status and disparities in lung cancer practices and outcomes«. American Journal of Respiratory and Critical Care Medicine. 182 (9): 1195–1205. doi:10.1164/rccm.2009-038ST. PMID 21041563.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ »WHO Disease and injury country estimates«. World Health Organization. 2009. Pridobljeno 11. novembra 2009.
- ↑ Jemal A; Tiwari RC; Murray T; in sod. (2004). »Cancer statistics, 2004«. CA: a Cancer Journal for Clinicians. 54 (1): 8–29. doi:10.3322/canjclin.54.1.8. PMID 14974761.
- ↑ Proctor, RN (Marec 2012). »The history of the discovery of the cigarette-lung cancer link: evidentiary traditions, corporate denial, global toll«. Tobacco Control. 21 (2): 87–91. doi:10.1136/tobaccocontrol-2011-050338. PMID 22345227.
- ↑ Lum, KL; Polansky JR; Jackler RK; Glantz SA (Oktober 2008). »Signed, sealed and delivered: "big tobacco" in Hollywood, 1927–1951«. Tobacco Control. 17 (5): 313–323. doi:10.1136/tc.2008.025445. PMC 2602591. PMID 18818225.
- ↑ Lovato, C; Watts A; Stead LF (Oktober 2011). »Impact of tobacco advertising and promotion on increasing adolescent smoking behaviours«. Cochrane Database of Systematic Reviews (10): CD003439. doi:10.1002/14651858.CD003439.pub2. PMID 21975739.
- ↑ Kemp, FB (Julij–september 2009). »Smoke free policies in Europe. An overview«. Pneumologia. 58 (3): 155–158. PMID 19817310.
- ↑ National Cancer Institute; SEER stat fact sheets: Lung and Bronchus. Surveillance Epidemiology and End Results. 2010[1]
- ↑ »Gender in lung cancer and smoking research« (PDF). World Health Organization. 2004. Pridobljeno 26. maja 2007.
- ↑ Zhang, J; Ou JX; Bai CX (november 2011). »Tobacco smoking in China: prevalence, disease burden, challenges and future strategies«. Respirology. 16 (8): 1165–1172. doi:10.1111/j.1440-1843.2011.02062.x. PMID 21910781.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Behera, D; Balamugesh T (2004). »Lung cancer in India« (PDF). Indian Journal of Chest Diseases and Allied Sciences. 46 (4): 269–281. PMID 15515828. Arhivirano iz prvotnega spletišča (PDF) dne 17. decembra 2008. Pridobljeno 4. januarja 2014.
- ↑ Charloux, A; Quoix E; Wolkove N; in sod. (Februar 1997). »The increasing incidence of lung adenocarcinoma: reality or artefact? A review of the epidemiology of lung adenocarcinoma«. International Journal of Epidemiology. 26 (1): 14–23. doi:10.1093/ije/26.1.14. PMID 9126499.
- ↑ Kadara, H; Kabbout M; Wistuba II (Januar 2012). »Pulmonary adenocarcinoma: a renewed entity in 2011«. Respirology. 17 (1): 50–65. doi:10.1111/j.1440-1843.2011.02095.x. PMID 22040022.
- ↑ Terčelj-Zorman M. "Zgodnje odkrivanje pljučnega raka." Radiology and oncology (Ljubljana) letnik 40. številka 1 (2006) str. S59-S66.
- ↑ Primic-Žakelj M., Zadnik V., Žagar T.. "Lung cancer in Slovenia." Endoskopska revija letnik 13. številka 29 (2008) str. 5–13.
- ↑ Morgagni, Giovanni Battista (1761). De sedibus et causis morborum per anatomen indagatis. OL 24830495M.
- ↑ Bayle, Gaspard-Laurent (1810). Recherches sur la phthisie pulmonaire (v francoščini). Paris. OL 15355651W.
- ↑ 125,0 125,1 Witschi, H (november 2001). »A short history of lung cancer«. Toxicological Sciences. 64 (1): 4–6. doi:10.1093/toxsci/64.1.4. PMID 11606795.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Adler, I (1912). Primary Malignant Growths of the Lungs and Bronchi. New York: Longmans, Green, and Company. OCLC 14783544. OL 24396062M., cited in Spiro SG; Silvestri GA (2005). »One hundred years of lung cancer«. American Journal of Respiratory and Critical Care Medicine. 172 (5): 523–529. doi:10.1164/rccm.200504-531OE. PMID 15961694.
- ↑ Grannis, FW. »History of cigarette smoking and lung cancer«. smokinglungs.com. Arhivirano iz spletišča dne 18. julija 2007. Pridobljeno 6. avgusta 2007.
- ↑ Proctor, R (2000). The Nazi War on Cancer. Princeton University Press. str. 173–246. ISBN 0-691-00196-0.
- ↑ Doll, R; Hill AB (november 1956). »Lung Cancer and Other Causes of Death in Relation to Smoking«. British Medical Journal. 2 (5001): 1071–1081. doi:10.1136/bmj.2.5001.1071. PMC 2035864. PMID 13364389.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ US Department of Health Education and Welfare (1964). »Smoking and health: report of the advisory committee to the Surgeon General of the Public Health Service« (PDF). Washington, DC: US Government Printing Office.
- ↑ 131,0 131,1 Greaves, M (2000). Cancer: the Evolutionary Legacy. Oxford University Press. str. 196–197. ISBN 0-19-262835-6.
- ↑ Greenberg, M; Selikoff IJ (Februar 1993). »Lung cancer in the Schneeberg mines: a reappraisal of the data reported by Harting and Hesse in 1879«. Annals of Occupational Hygiene. 37 (1): 5–14. PMID 8460878.
- ↑ Samet, JM (april 2011). »Radiation and cancer risk: a continuing challenge for epidemiologists«. Environmental Health. 10 (Suppl. 1): S4. doi:10.1186/1476-069X-10-S1-S4. PMC 3073196. PMID 21489214.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Horn, L; Johnson DH (Julij 2008). »Evarts A. Graham and the first pneumonectomy for lung cancer«. Journal of Clinical Oncology. 26 (19): 3268–3275. doi:10.1200/JCO.2008.16.8260. PMID 18591561. Arhivirano iz prvotnega spletišča dne 17. marca 2020. Pridobljeno 4. januarja 2014.
- ↑ Edwards, AT (1946). »Carcinoma of the Bronchus«. Thorax. 1 (1): 1–25. doi:10.1136/thx.1.1.1. PMC 1018207. PMID 20986395.
- ↑ Kabela, M (1956). »Erfahrungen mit der radikalen Röntgenbestrahlung des Bronchienkrebses« [Experience with radical irradiation of bronchial cancer]. Ceskoslovenská Onkológia (v nemščini). 3 (2): 109–115. PMID 13383622.
- ↑ Saunders, M; Dische S; Barrett A; in sod. (Julij 1997). »Continuous hyperfractionated accelerated radiotherapy (CHART) versus conventional radiotherapy in non-small-cell lung cancer: a randomised multicentre trial«. Lancet. Elsevier. 350 (9072): 161–165. doi:10.1016/S0140-6736(97)06305-8. PMID 9250182.
- ↑ Lennox, SC; Flavell G; Pollock DJ; in sod. (november 1968). »Results of resection for oat-cell carcinoma of the lung«. Lancet. Elsevier. 2 (7575): 925–927. doi:10.1016/S0140-6736(68)91163-X. PMID 4176258.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Miller, AB; Fox W; Tall R (september 1969). »Five-year follow-up of the Medical Research Council comparative trial of surgery and radiotherapy for the primary treatment of small-celled or oat-celled carcinoma of the bronchus«. Lancet. Elsevier. 2 (7619): 501–505. doi:10.1016/S0140-6736(69)90212-8. PMID 4184834.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Cohen, M; Creaven PJ; Fossieck BE Jr; in sod. (1977). »Intensive chemotherapy of small cell bronchogenic carcinoma«. Cancer Treatment Reports. 61 (3): 349–354. PMID 194691.
Zunanje povezave[uredi | uredi kodo]
