Bolečina v križu
| Bolečina v križu | |
|---|---|
 | |
| Bolečina v križu je pogostna in draga telesna težava. | |
| Specialnost | ortopedija, rehabilitacija |
| Klasifikacija in zunanji viri | |
| MKB-10 | M54.5 |
| MKB-9 | 724.2 |
| MedlinePlus | 007422 007425 |
| eMedicine | pmr/73 |
| MeSH | D017116 |
Bolečina v križu, tudi lumbago, ni bolezen, temveč simptom za telesno stanje z različnimi vzroki.[1] Prej ali slej prizadene kakih 40 % ljudi. Bolečina v križu se lahko nadalje razvrsti, odvisno od vzroka, kot mehanska, nemehanska kot prenesena bolečina.
V večini epizod bolečin v križu se poseben vzrok zanje niti ne išče, saj je bolečina zelo verjetno posledica težav mehanske narave, kot so pretegnjene mišice ali sklepi. Če bolečina ob konzervativnem zdravljenju ne mine ali če jo spremljajo določeni »opozorilni znaki«, kot so nepojasnjeno hujšanje, vročina ali znatne težave s čuti ali gibljivostjo, je lahko potrebno z dodatnim testiranjem dognati resni vzrok, ki se skriva za simptomi. V večini primerov pripomočki za slikanje, kot recimo rentgenska računalniška tomografija, niso uporabni in predstavljajo sami po sebi tveganje. Kljub temu se pri bolečinah v križu vse več slika. Nekateri primeri bolečine v križu so posledica poškodovanih medvretenčnih diskov in preskus dviga iztegnjene noge lahko pomaga prepoznati ta vzrok. Pri kroničnih bolečinah lahko gre za nepravilno delovanje sistema za obravnavo bolečin, ki se na neresne vzroke odziva z obsežno bolečino.
Akutne nespecifične bolečine v križu se običajno zdravijo s konservativnimi ukrepi, kot je uporaba preprostih protibolečinskih zdravil in običajna telesna dejavnost v obsegu, ki ga bolečina dopušča. Zdravila se priporočajo za čas, ko pomagajo, [m paracetamol je pri tem prvi med prednostnimi zdravili. Simptomi bolečine v križu se po navadi izboljšajo po nekaj tednih, 40-90% ljudi je popolnoma brez njih po šestih tednih.
Za primere, ki jih običajno zdravljenje ne izboljša, so na voljo številne druge možnosti. Opioidi so lahko koristni, če preprosta sredstva proti bolečinam ne zadoščajo, vendar pa se na splošno zaradi stranskih učinkov ne priporočajo. Operacija je lahko koristna pri primerih kroničnih bolečin zaradi medvretenčnih ploščic in pri invalidnosti. Operacija je lahko tudi koristna pri osebah s spinalno stenozo. Za druge primere z nespecifično bolečino v križu ni jasnih dokazov za koristnost. Bolečina v križu pogosto vpliva na razpoloženje, ki ga svetovanje in / ali sredstva proti depresiji lahko izboljšajo. Poleg tega obstajajo številne terapije alternativne medicine , tako tehnika po Alexandru in zeliščni pripomočki, vendar ni dovolj dokazov za priporočilo brez pomislekov. Dokazi za koristnost kiropraktičnega zdravljenje in hrbtenične manipulacije niso jasni.
Znaki in simptomi
[uredi | uredi kodo]Običajna razlaga za akutno bolečino v križu je, da do nje pride zaradi gibov, kot so dviganje, zasuk ali nagib naprej. Simptomi se lahko začnejo takoj po gibu ali pa se pokažejo, ko se prebudimo naslednje jutro. Simptome opisujejo kot občutljivost na določeni točki ali kot bolečino, ki ni osredotočena. Lahko se poslabša zaradi kakega giba, kot je recimo dvig noge, ali pa zaradi drže, ko recimo stojimo ali pa sedimo. Lahko je prisoten tako imenovani išias, to je bolečina, ki seva v smeri nog. Do prve izkušnje z akutno bolečino v križu pride običajno v starosti med 20 in 40 let. To je dostikrat prvi razlog za odraslo osebo, da obišče zdravnika.[2] Ponavljajoče se epizode se pojavijo pri več kot polovici ljudi[3] pri tem so ponovne epizode na splošno bolj boleče od prve.[2]
Skupaj z bolečino v križu se lahko pojavijo tudi druge težave. Kronična bolečina v križu je povezana z nespečnostjo, dalj časa potrebujemo, da zaspimo, prihaja do motenj spanja, spanec se krajša in je manj prijeten. [4] Poleg tega večina ljudi s kronično bolečino križa kaže znake depresije[5] ali anksioznosti[6]
Vzroki
[uredi | uredi kodo]
Bolečina v križu ni posebna bolezen, temveč bolj težava, ki ima lahko številne vzroke različnih stopenj resnosti.[7] Večinoma za lumbago ni jasnih vzrokov, [2] najbolj verjetni so manjši problem z mišičjem ali skeletom, kot so recimo zvini ali nategnjene mišice.[8] Debelost, kajenje, med nosečnostjo pridobljeni kilogrami, stres, slabo telesno stanje ali slaba lega med spanjem lahko tudi prispevajo k bolečinam v križu.[8] Seznam možnosti vsebuje veliko manj pogostne vzroke.[9] Telesni vzroki so lahko med drugim osteoartritis, degeneracija diskov med vretenci ali njih zdrs ali zlom (recimo zaradi osteoporoze) ali, redkeje, okužba ali tumor hrbtenice.[10]
Ženske imajo lahko akutne bolečine v križu zaradi problemov s plodili, kot je endometrioza, cista na jajčnikih, rak jajčnikov ali maternični fibroidi.[11] Skoraj polovica vseh nosečih žensk poroča o bolečinah v križu med nosečnostjo, zaradi sprememb v drži in težišču, zaradi katerih pride do preobremenjenosti mišic in vezi.[12]
Bolečine v križu se lahko na splošno razvrstijo v štiri glavne kategorije:
- kategorija mišično-skeletnega sistema - mehanska (med drugim preobremenitev ali krč mišic, osteoartritis); nucleus pulposus s kilo, kila diska; spinalna stenoza; kompresijski zlom
- vnetna kategorija - s HLA-B27 povezan artritis, med drugim ankilozni spondilitis, reaktivni artritis, psoriatični artritis in vnetje črevesa
- Maligna kategorija - kostna metastaza med drugim iz pljuč, dojke, prostate, ščitnice,
- Vnetna kategorija - osteomielitis; ognojrk
Patofiziologija
[uredi | uredi kodo]Strukture križa
[uredi | uredi kodo]

Za primere, ki jih običajno zdravljenje ne izboljša, so na voljo številne druge možnosti. Opioidi so lahko koristni, če preprosta sredstva proti bolečinam ne zadoščajo, vendar pa se na splošno zaradi stranskih učinkov ne priporočajo. Operacija je lahko koristna pri primerih kroničnih bolečin zaradi medvretenčnih ploščic in pri invalidnosti. Operacija je lahko tudi koristna pri osebah s spinalno stenozo. Za druge primere z nespecifično bolečino v križu ni jasnih dokazov za koristnost. Bolečina v križu pogosto vpliva na razpoloženje, ki ga svetovanje in zdravila za depresijo lahko izboljšajo. Poleg tega obstajajo številne terapije alternativne medicine, tako tehnika po Alexandru in zeliščni pripomočki, vendar ni dovolj dokazov za priporočilo brez pomislekov. Dokazi za kiropraktično zdravljenje in hrbtenično manipulacijo niso enotni.[13]
Mišice vzdolž hrbtne strani hrbtenice so pomembne za naravno držo in stabilnost hrbtenice med številnimi vsakodnevnimi gibi kot je sedanje, vstajanje in hoja. [14] Problem pri teh mišicah ima pogosto vzrok v kronični bolečini v križu, ki se ji prizadeti skuša izogniti z nepravilno držo oziroma rabo hrbtnih mišic.[15] Težave s temi mišicami pogosto ostanejo, tudi potem, ko je bolečina izgine, in so verjetno pomemben razlog za povratek bolečin. [15] Kot sestavni del fizioterapije se ljudem s kronično bolečino križu skuša pomagati, da te mišice pravilno uporabljajo.[15]
Medvretenčni disk pa ima želatinasto jedro, ki ga obdaja vlaknast obroč. [16] V normalnem, nepoškodovanem stanju, večine diska obtočila ne napajajo, ravno tako tudi ni oživčen - krvi in živci potekajo izven diska.[16] V notranjosti diska se nahajajo specializirane celice, ki lahko preživijo brez neposredne prekrvavitve.[16] Sčasoma diski izgubijo prožnost in sposobnost absorbirati fizične sile.[7] To zmanjšana sposobnost obvladovati fizične sile povečuje pritisk na druge dele hrbtenice, s posledico, da se kite na hrbtenici odebelijo in da na vretencih pride do koščenih izrastkov. [7] Zaradi tega je za hrbtenjačo in za živčne korenine na voljo manj prostora.[7] Če se disk zaradi poškodbe ali bolezni izrodi, se spremeni tudi njegova sestava: krvne žile in živci lahko začnejo rasti v njegovo notranjost in iz diska iztisnjena snov lahko začne pritiskati neposredno na živčne korenine.[16] Vsak od teh sprememb lahko povzroči bolečine v križu.[16]
Občutek bolečine
[uredi | uredi kodo]Bolečina je običajno neprijeten občutek kot odgovor na dogodek, ki bodisi poškoduje ali lahko poškoduje tkiva v telesu. Obstajajo štirje glavni koraki v postopku, ki vodi do bolečine: transdukcija, prenos, dojemanje in modulacija.[14] Živčne celice, ki zaznavajo bolečino, imajo celična telesa v hrbtnih ganglijih in vlaknih, ki te signale prenašajo v hrbtenjačo.[17] Do občutka bolečine pride, ko dogodek, ki je vzrok za bolečino, sproži končke ustreznih čutnih živčnih celic. Ta vrsta celic pretvarja s transdukcijo dogodek v električni signal. Več različnih vrst živčnih vlaken skrbi za prenos električnega signala iz izvorne celice do posteriornega roga hrbtenjače, od tam do možganskega debla, nato pa iz možganskega debla v razne dele možganov, kot sta talamus in limbični sistem. V možganih se signali bolečine obdelajo in med postopkom zaznave bolečine ugnezdijo v njen kontekst.. Možgani lahko dodatno pošiljanje živčnih impulzov modulirajo s tem, da zmanjšajo ali povečajo sproščanje nevrotransmiterjev.[14]
Čutila bolečine in sistem za njeno obdelavo morda ne delujejo pravilno; prihaja do občutka bolečine, tudi kadar zunanji vzrok ne obstaja, lahko da pride do pretiranega signala za bolečino iz obstoječega povoda ali do signala za bolečino pri dogodku, ki običajno ni boleč. Poleg tega se lahko zgodi, da mehanizmi za modulacijo bolečine ne delujejo pravilno. Ti pojavi prepletajo problematiko kronične bolečine.[14]
Diagnoza
[uredi | uredi kodo]Struktura hrbta je zapletena, opisovanje bolečine subjektivno in pod vplivom družbenih dejavnikov, tako da diagnoza bolečine v križu ni enostavna.[9] Čeprav je bolečina v križu najbolj verjetno posledica težav z mišicami in sklepi, vendar je treba pri diagnozi izločiti nevrološke vzroke, tumor hrbtenice, zlom hrbtenice in okužbe in drugo.[2] [18]
Razvrstitev
[uredi | uredi kodo]Obstaja več načinov, kako razvrstiti bolečine v križu in enotnega mnenja o najboljši med njimi ni.[9] Obstajajo tri splošne vrste bolečin v križu glede na njih vzrok: mehanske bolečine v hrbtu (med drugim nespecifične kostno-mišične poškodbe, hernija diska, stisnjeni živčni koreni, degenerativna bolezen medvretenčnih ploščic ali sklepov,, in zlomljena vretenca, ne-mehanske bolečine v hrbtu ( tumorji, vnetne bolezni, kot so spondiloartritis, in okužbe), in bolečina, ki izvira iz notranjih organov (vzroki so med drugim lahko kolika žolčnika, ledvični kamni, okužbe ledvic in anevrizma aorte).[9] Mehanske težave ali problemi z okostjem in mišičjem so vzrok večini primerov (okoli 90% ali več),[9] [19]; med njimi pri večini (okoli 75%) ni mogoče ugotoviti jasnega vzroka, razen zaključka, da gre za pretegnjene mišice ali kite.[9] [19] Redko so bolečine v križu posledica sistemskih ali psihičnih problemov, kot so na primer fibromialgija in somatoformne motnje.[19]
Bolečina v križu se lahko razvrsti na podlagi znakov in simptomov. Difuzna bolečina, ki se ob gibanju ne spreminja in ki je lokalizirana na spodnjem delu hrbta, ne da bi se širila preko zadnjice, se razvršča v najbolj pogost razred, to je med nespecifične bolečine.[9] Bolečina, ki izžareva navzdol po nogi pod koleno, samo na eni (pri herniji diska), ali pa na obeh straneh (če gre za spinalno stenozo), in katere jakost se spreminja kot odziv na določene lege ali gibe, je radikularnega tipa in predstavlja do 7 % primerov.[9] Bolečina, ki jo spremljajo rdeče zastave, kot so travma, povišana telesna temperatura, zgodovina raka ali občutna šibkost mišic, je znak za resnejši vzrok in spada med primere, ki potrebujejo nujno ali in posebno pomoč zdravnika.[9]
Simptomi so lahko razvrščeni tudi po trajanju, in sicer med akutne, subkronične (znane tudi kot sub-akutne) ali kronične. O tem, kako se te tipi po dolžini trajanja razlikujejo, se mnenja razhajajo; na splošno je bolečina, ki traja manj kot šest tednov, razvrščena kot akutna, bolečina, ki traja šest do dvanajst tednov, je subkronična, in bolečina, ki traja dlje kot dvanajst tednov, je kronična.[18] Metoda obravnavanja bolečin in nadaljnja napoved se lahko s časom spreminjata, odvisno od trajanja simptomov.
Rdeče zastave
[uredi | uredi kodo]| Rdeča zastava[20] | Možen vzrok[2] |
|---|---|
| Anamneza raka | Rak |
| Nenamerno hujšanje | |
| Izguba nadzora nad mehurjem ali črevesom | Sindrom Cauda equina |
| Občutna motorična oslabelost ali senzorične težave | |
| Izguba občutka v zadnjici | |
| Pomembna travma, povezana s starostjo | Zlom |
| Kronična raba kortikosteroidov | |
| Osteoporoza | |
| Hude bolečine po operaciji v ledvenem delu preteklo leto |
Infekcija |
| Vročina | |
| Infekcija sečil | |
| Imunosupresija | |
| Intravenska raba drog |
Prisotnost nekaterih znakov, t. i. rdečih zastav, kaže, da so potrebni dodatni testi, s katerimi se ugotovi, ali gre za resnejše probleme, ki zahtevajo takojšnje ali specifično zdravljenje.[9] [21] Prisotnost rdeče zastave ne pomeni, da gre resen problem obstaja. Gre samo za sum,[22] [23] in večina ljudi z rdečimi zastavami problemov, na katere se sumi, nima.[2] [18] Ni dokazov, da bi diagnostično slikanje ali laboratorijsko testiranje v prvih štirih tednih po začetku simptomov koristilo, če so prisotne rdeče zastave.[9]
Koristnost mnogih med rdečimi zastavami je slabo podprta z dokazi.[24] Najbolj uporabne za odkrivanje zloma so: starost, jemanje kortikosteroidov in občutna travma, še posebej, če ima za posledico znake na koži.[24] Najboljša determinanta za prisotnost raka je anamneza.[24]
Ko so enkrat drugi vzroki izključeni, se ljudje z nespecifično bolečino v križu običajno zdravijo simptomatsko ne da bi vzrok zanje bil točno določen.[2] [18] Pri tem zna biti koristno, skušati priti do vplivov ali vidikov, ki lahko zapletejo diagnozo, kot so depresija, zloraba snovi ali odprta vprašanja glede izplačila zavarovalnine.[9]
Testi
[uredi | uredi kodo]Slikanje je indicirano, če obstajajo rdeče zastave, če obstajajo nevrološki simptomi, ki ne ponehajo, in če bolečina vztraja ali pa se slabša. [9] Slikanje (ali MRI ali CT) je zlasti priporočljivo, kadar se sumi na raka, okužbo, ali sindrom cauda equina.[9] MRI je nekoliko boljši kot C, kadar gre za bolezni diska; obe metodi sta enako uporabni za diagnozo spinalne stenoze.[9] Koristnih je le nekaj telesnih diagnostičnih testov.[9] Test z dvigom izravnane noge je skoraj vedno pozitiven pri herniji diska.[9] Lumbarna provokativna diskografija lahko pri pacientih s kronično visoko stopnjo bolečin v križu uspešno ugotovi, kateri od diskov bolečine povzroča.[25] Podobno je s terapevtskimi postopki, kot je blokiranje živcev, določiti natančno vir bolečine.[9] Nekateri dokazi podpirajo uporabo injekcij v prizadeta področja (v čela sklepov ali križnico, transforminalno epiduralno) za diagnostične namene.[9] Večina drugih fizičnih testov, kot je ocenjevanje skolioze, mišične oslabelosti ali zakrnelosti ter oslabljenih refleksov, je malo koristna.[9]
-
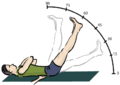
Preskus dvigniti iztegnjeno nogo lahko ugotovi, ali je vzrok za bolečino hernija diska..
-
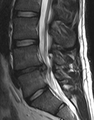
Kadar je to utemeljeno, lahko MRI omogoči jasne sliko o vzrokih za bolečino hrbtu (hernija diskov L4-L5 na sliki)
Težave zaradi bolečine v križu so eden od najpogostejših razlogov za obisk pri zdravniku.[26] [27] Bolečina, ki je dotlej trajala le nekaj tednov, bo verjetno izginila sama od sebe.[28] Če torej anamneza prizadete osebe in telesni pregled ne kažeta, da bi vzrok težavam bila konkretna bolezen, medicinska združenja slikanje (rentgen, CT skeniranje, MRI) odsvetujejo.[27] Posamezniki morda si te vrste teste želijo, vendar gre. kadar so odsotne rdeče zastave,[29] [30] za nekoristne in nepotrebne zdravstvene storitve.[26] [28] Rutinsko slikanje povečuje stroške in je povezano z večjo verjetnostjo za nekoristne operacije;[31] [32] pri tem uporabljeno sevanje lahko posamezniku škodi.[31] Slikanje odkrije vzrok za problem odkrije v manj kot 1 % (enem odstotku) primerov.[26] Poleg tega lahko odkrije nedolžne nepravilnosti, ki ljudem povzročijo skrbi in željo po nadaljnjih nekoristnih testih.[26] Kljub temu pa je pri zavarovancih Medicare ZDA število slikanj križa z MRI med 1994 in 2006 poraslo za več kot trikrat. [33]
Preprečevanje
[uredi | uredi kodo]Učinkovitih metod za preprečevanje bolečine v križu še ni uspelo razviti.[34] Telovadba je verjetno učinkovita pri preprečevanju ponovitev pri ljudeh z bolečino, ki je trajala več kot šest tednov.[2] [35] Srednje trdi vložki so za kronično bolečino koristnejši kot so trde vzmetnice.[36] Da je pas za hrbet koristen oziroma da preprečuje bolečine v križu, praktično ni dokazov; mogoče je prav toliko koristno, kot če se ljudem pojasni, kako se pravilno dviguje težke predmete.[37] Vložki v čevljih bolečin v križu ne pomagajo preprečiti.[38]
Obvladovanje
[uredi | uredi kodo]Kako ravnati z bolečino v križu, je odvisno od tega, katera od treh splošnih kategorij ji je vzrok: ali gre za mehanske ali za ne-mehanske vzroke ali za preneseno bolečino.[39] Za akutno bolečino, ki povzroča samo blage do zmerne težave, so cilji obnoviti normalno delovanje, vrniti posameznika na delo in zmanjšati bolečine. Običajno ne gre za resen problem, izzveni, ne da bi bilo treba zanj kaj veliko skrbeti; pri okrevanju pomaga, če se prizadeti po svojih močeh skuša čim prej, v mejah bolečine, lotiti svojih normalnih dejavnosti.[18] Če se prizadetemu pri tem pojasni to ozadje, se bo laže spoprijel s težavo in hitreje okreval.[2] Osebam s pod-kroničnimi ali kroničnimi bolečinami lahko pomagajo okrevati multidisciplinarni programi zdravljenja.[40]
Fizično obvladovanje
[uredi | uredi kodo]Priporoča se povečati splošno telesno dejavnost, vendar njen vpliv na bolečino ali invalidnost, kadar gre za epizode akutne bolečine, ni čisto jasen.[35] [41] Za akutno bolečino obstajajo dokazi (nizke do srednje kakovosti), da hoja koristi.[42] Zdravljenje po metodi McKenzie je pri ponavljajočih se akutno bolečino v križu do neke mere učinkovita, vendar njene koristi kratkoročno zgleda niso pomembne. [2] Obstajajo (nezadostni) dokazi, ki podpirajo uporabo terapije s toploto pri akutni in pod-kronični bolečini v križu,[43] vendar je za koristnost tako toplotne kot tudi hladilne terapije pri kronični bolečini malo dokazov.[44] Šibki dokazi kažejo, da bi pasovi za hrbet zmanjšajo število izpadlih delovnih dni, vendar ne kaže, da bi pomagali pri bolečini.[37] Ultrazvok in terapija z udarnimi valovi sta zdi se neučinkoviti in zato nista priporočljivi.[45] [46]
Terapija s telovadbo uspešno zmanjšuje bolečine in izboljšuje funkcijo pri kroničnih bolečinah v križu.[37] Zdi se tudi, da zmanjšuje verjetnost za ponovitve za najmanj šest mesecev po zaključku programa[47] in izboljša dolgoročno funkcijo.[44] Za to, da je ena vrsta telovadbe bolj učinkovitejša od drugih, ni dokazov.[48] Tehnika po Alexandru je zdi se koristna pri kroničnih bolečinah v hrbtu,[49]; prvi rezultati kažejo, da je joga lahko da koristna.[50] Za transkutano električno stimulacijo živcev (TENS) je ugotovljeno, da pri kronični bolečini v križu ne učinkuje.[51] Dokazi za uporabo obutve z vložki kot možnosti za zdravljenje niso prepričljivi.[38] Stimulacija perifernega živca je minimalno invaziven postopek, lahko da koristen v primerih,, ko se kronična bolečina v križu ne odziva na druge ukrepe; dokazi, ki metodo podpirajo, niso jasni, poleg tega metoda ne učinkuje pri bolečini, ki izžareva v nogo.[52]
Zdravila
[uredi | uredi kodo]Bolečine v križu se pogosto zdravijo z zdravili, v obdobju, ko so prizadetemu koristna. Ob prvi epizodi bolečin v križu se upa, da bo prišlo do popolne ozdravitve; če pa težave postanejo kronične, se lahko namen zdravil spremeni v lajšanje bolečin in ohranitev čim več telesnih funkcij. Zdravila proti bolečinam, so le delno učinkovita, tako da stvarnost lahko da ne ustreza pričakovanjem, posledica pa je lahko zmanjšano zadovoljstvo.[5]
Zdravilo, ki se običajno priporoča kot prvo, je paracetamol (acetaminofen) ali pa eno od nesteroidnih protivnetnih zdravil (NSAIDov) -vendar ne aspirin, in to je za večino ljudi dovolj. Standardni odmerki paracetamola so zelo varni; vendar pa visoki odmerki lahko povzročijo težave z jetri, in zelo visoki odmerki so lahko usodni.[5] Nesteroidna protivnetna zdravila so pri akutnih epizodah učinkovitejša od paracetamola; predstavljajo pa večje tveganje za pojav neželenih učinkov, kot so odpoved ledvic, peptična razjeda in morda težave s srcem. Zato so nesteroidna protivnetna zdravila uvrščena na drugo mesto, priporočajo se le v primeru, ko prvoubrščeni paracetamol ne pomaga. NSAIDi so na voljo v različnih razredih; ni dokazov za to, da so COX-2 inhibitorji bolj uspešni kot druga nesteroidna protivnetna zdravila.[5] Z vidika varnosti je naproksen lahko da najboljši.[53] Pregledni članek iz leta 2015 ni ugotovil kakih posebni koristi paracetamola.[54] Sredstva za sproščanje mišic so lahko koristna.[5]
Če bolečini še vedno ni ustrezno pomagano, lahko pridejo kratkotrajno prav [opioid]]i kot na primer morfij.[55] Ta zdravila predstavljajo tveganje zaradi nevarnosti zasvojenosti, imajo lahko negativne interakcije z drugimi zdravili in večje tveganje za pojav neželenih učinkov, kot so omotičnost, slabost in zaprtje. Opioidi so lahko da primerni za kratkoročno lajšanje hude in akutne bolečine, ki povzroča velike težave.[5] Združenja specialistov odsvetujejo splošno dolgoročno uporabo opioidov za kronične bolečine v križu.[5] [56]
Za starejše ljudi s kronično bolečino se opioidi lahko uporabljajo, če nesteroidna protivnetna zdravila predstavljajo preveliko tveganje, na primer kadar imajo prizadeti sladkorno bolezen, želodčne ali srčne težave. Lahko so tudi koristni za izbrano skupino ljudi z nevropatsko bolečino.[57]
Antidepresivi so lahko učinkoviti pri zdravljenju kronične bolečine, povezane s simptomi depresije, vendar pa je pri njih prisotna nevarnost neželenih učinkov. Čeprav se gabapentin in karbamazepin, drogi proti epileptičnim napadom, včasih uporabljata za kronične bolečine v križu in lahko lajšata ishiatične bolečine, za njiju uporabo ni dovolj dokazov.[5] Za sistemske peroralne steroide ni dokazov, da bi pri bolečinah v križu pomagali.[2] [5] Kot je ugotovljeno, injekcije v sklepe in steroidne injekcije v vretenca niso učinkovite, če gre za obstojne, ne-utripajoče bolečine; lahko pa pridejo v poštev pri vztrajni ishiatični bolečini.[58] Epiduralne kortikosteroidne injekcije pomagajo z rahlo in vprašljivo kratkoročno izboljšave pri osebah z išiasom, vendar so brez dolgoročnih koristi.[59] Obstajajo tudi pomisleki zaradi možnih stranskih učinkov.[60]
Kirurgija
[uredi | uredi kodo]Operacija lahko koristi pri herniji diska, ki povzroča precejšnje v nogo izžarevajoče bolečine, šibkost v nogah, težave z mehurjem, ali izgubo nadzora črevesja.[61] Lahko je tudi koristna, kadar je vzrok za bolečine spinalna stenoza.[62] Če teh problemov ni, za koristnost operacije ni jasnih dokazov.[61]
Diskektomija (delna odstranitev diska, ki povzroča bolečine v nogi), lahko olajša bolečine hitreje kot ne-kirurško zdravljenje.[61] Diskektomija ima boljše rezultate po enem letu, vendar ne po štirih do desetih letih.[61] Da manj invazivna mikro diskektomija pride do drugačnega rezultata kot navadna oblika operacije, ni dokazano.[61] Za večino drugih stanj ni dovolj dokazov, ki bi podpirali odločitev za kirurški poseg.[61] Kakšen je dolgoročni učinek kirurgije na degenerativne bolezni medvretenčnih ploščic, ni jasno.[61] Manj invazivne kirurške možnosti so skrajšale čas do ozdravljenja, vendar dokazi o njih učinkovitosti ne zadoščajo.[61]
Za prizadete, pri katerih so zaradi degeneracije diska bolečine lokalizirane na spodnjem delu hrbta, zanesljivi dokazi podpirajo mnenje, da je spinalna fuzija enakovredna intenzivni fizioterapiji in nekoliko boljša kot so ne-kirurški ukrepi nizke intenzivnosti.[62] Fuzija lahko da pride v poštev pri bolečini v križu zaradi premaknjenih vretenc (istmična spondilolisteza), ki je s konservativnim zdravljenjem ne izgine,[61] čeprav ima le malo pacientov s spinalno fuzijo dobre izkušnje.[62] Za fuzijo je na voljo več različnih kirurških posegov, vendar ni jasnega dokaza, da je ena med njimi boljša od drugih.[63] Vstavljanje vsadkov v hrbtenico pri fuziji poveča tveganje, vendar dodatnega izboljšanja bolečine ali funkcije ne zagotavlja.[33]
Alternativna medicina
[uredi | uredi kodo]Ni jasno, ali kiropraktika ali spinalna manipulacija (SMT) stanje pri ljudeh z bolečino v križu izboljšujeta bolj ali manj, kot pa druge oblike zdravljenja.[64] Nekateri pregledni članki ugotavljajo, da SMT vodi do enakih ali boljših izboljšanj v bolečini in funkciji (tako kratkoročno, kot srednje- in dolgoročno) kot drugi pogosto uporabljenih posegi;[65] [66] po drugih ocenah metoda pri zmanjševanju bolečine ni bolj učinkovita kot inertne intervencije, placebo manipulacije ali druga zdravljenja; njih zaključek je, da kombiniranje SMT z drugimi načini zdravljenja rezultatov ne izboljša.[6] [67] Nacionalne smernice pridejo do različnih zaključkov, nekatere spinalne manipulacije ne priporočajo, za nekatere je opcionalna, nekatere pa priporočajo kratek tečaj za osebe, katerih stanje se z drugimi načini zdravljenja ne izboljša.[18] Za manipulacijo pod anestezijo ali z medicinsko podporo ni dovolj dokazov, da bi metodo lahko zanesljivo priporočili.[68]
Akupunktura ni boljša od placeba, običajnega zdravljenja bolečin ali akupunkture za nespecifične akutne ali pod-kronične bolečine.[69] Za osebe, ki imajo kronične bolečine, izboljšuje bolečino malo več, kot če se stanje sploh ne zdravi, in približno enako, če se zdravi z zdravili, pri invalidnosti pa ne pomaga.[69] To olajšanje bolečine je prisotno samo takoj po obravnavi, kasneje pa ne več.[69] Akupunktura je lahko razumen poizkus pri osebah s kronično bolečino, ki se ne odziva na druge oblike zdravljenja, kot so konservativno zdravljenje in zdravila.[2] [70] Čeprav masaža zgleda ne pomaga veliko pri akutnih bolečinah v križu,[2] lahko pomaga tistim s subkroničnimi in kroničnimi bolečinami, še posebej v kombinaciji s fizičnimi vajami in izobraževanjem.[71] Predhodni dokazi kažejo, da lahko akupunktura in masaža pomagata bolj kot samo masaža.[71]
Za proloterapijo - vbrizgavanje raztopine v hrbtne sklepe, da pride do vnetja in s tem zdravilnega odziva telesa - ni ugotovljeno, da učinkuje sama po sebi, lahko pa je v pomoč, če se kombinira s kako drugo terapijo.[6] Neurorefleksotherapija, pri kateri se tik pod kožo ušes in hrbta vsadijo majhni kovinski delci, zgleda učinkovito zmanjšuje bolečine v križu in izboljšuje funkcijo, vendar je število dokazov, ki metodo podpirajo, omejeno.[6] [72] Zeliščna zdravljenja (vražji krempelj in bela vrba) lahko zmanjšajo število prizadetih, ki poročajo o visoki ravni bolečine; vendar pa za tiste, ki so jemali sredstva proti bolečinam, ta razlika ni pomembna.[6] Za capsicum - v obliki gela ali obloge - je bilo ugotovljeno, da zmanjša bolečino in izboljšuje funkcijo.[6]
Vedenjska terapija je lahko koristna za kronično bolečino.[73] Na voljo je več oblik: operantno kondicioniranje zmanjšuje nezaželena in povečuje zaželena vedenja; kognitivna vedenjska terapija pomaga ljudem prepoznati in popraviti negativno razmišljanje in vedenje; kondicioniranje odgovora lahko popravi fiziološki odziv posameznika na bolečino. Ponudniki zdravstvenih storitev lahko razvijejo celostni program vedenjskih terapij.[6] Ni dokončnih dokazov za to, da zmanjšanje stresa na osnovi čuječnost zmanjšuje raven kroničnih bolečin v hrbtu ali z njimi zvezano invalidnost, čeprav bi zgleda lahko bilo pomagalo se bolje soočiti z obstoječimi bolečinami.[74]
Napoved
[uredi | uredi kodo]Na splošno je napoved za akutno bolečino v križu pozitivna. Bolečina in invalidnost se po navadi občutno izboljšata v prvih šestih tednih, o popolnem okrevanju poročajo v 40 do 90 % primerov.[75] Pri osebah, ki še vedno kažejo simptome po šestih tednih, je izboljšanje na splošno počasnejše, in po enem letu le še malo opazno. Po enem letu so ravni bolečine in invalidnosti pri večini ljudi nizke do minimalne. Stiska, predhodna bolečina v križu in zadovoljstvo pri delu so najpomembnejši dejavniki, ki po epizodi akutne bolečine vplivajo na izid.[75] Nekatere psihološke težave, kot sta depresija ali potrtost zaradi izgube zaposlitve, lahko podaljšajo epizode bolečine v križu.[5] Po prvi epizodi se bolečine v križu pojavijo pri več kot polovici ljudi.[3]
Za trdovratno bolečino v križu je kratkoročni izid ravno tako pozitiven, z izboljšanjem v prvih šestih tednih, vendar zelo malo izboljšanja po tem. Po enem letu imajo bolniki s kronično bolečino v križu običajno še naprej zmerne bolečine in invalidnost.[75] Ljudje z večjim tveganjem za dolgotrajno invalidnost so med drugim osebe, ki so manj spretne v reakcijah na nove situacije in ki se bojijo dejavnosti (2,5-krat bolj verjetno, da imajo slabe rezultate po enem letu),[76] osebe, ki se slabo spopadajo z bolečino, funkcionalno ovirane osebe, osebe slabega splošnega zdravja ali z znatno psihiatrično ali psihološko komponento v bolečini (t. i. znaki Waddella).[76]
Epidemiologija
[uredi | uredi kodo]Bolečina v križu, ki traja vsaj en dan in pri tem omejuje dejavnost, je pogosten problem.[34] V svetovnem merilu ima okoli 40 % ljudi enkrat v svojem življenju probleme z bolečino v križu,[34] v razvitem svetu celo do 80 %.[77] Približno 9 do 12 % ljudi (632 milijonov) ima v danem trenutku bolečine v križu, in skoraj četrtina (23,2 %) med njimi poroča, da so jih imeli v obdobju enega meseca.[34][78] Težava se najpogosteje pojavi v starosti med 20 in 40 let.[2] Bolečina v križu je pogostejša pri ljudeh, starih 40 – 80 let; skupno število prizadetih se bo po pričakovanju povečevalo s staranjem prebivalstva.[34]
Ali je verjetnost za bolečine v križu med ženskami in moškimi različna, ni jasno.[34] [78] Pregledni članek leta 2012. poroča o 9,6 % pri moških in 8,7 % pri ženskah.[78] Drug pregled it leta 2012 ugotavlja višjo stopnjo pri ženskah kot pri moških, po mnenju recenzentov morda zaradi večje ravni bolečine pri ženskah zaradi osteoporoze, menstruacije in nosečnostjo, ali morda zato, ker so ženske bolj kot moški pripravljene govoriti o bolečini.[34] Ocenjuje se, da 70 % žensk izkusi bolečine v hrbtu med nosečnostjo, pri čemer se raven med nosečnostjo viša.[79] Aktivni kadilci - in še posebej mladostniki - imajo bolj verjetno bolečine v križu kot bivši kadilci in za bivše kadilce je bolj verjetno, da imajo bolečine v križu, kot pa za ljudi, ki niso nikoli kadili.[80]
Zgodovina
[uredi | uredi kodo]
Bolečine v križu poznajo ljudje najmanj od bronaste dobe dalje.. Najstarejša znana kirurška razprava - Papirus Edwin Smith, izvira iz okoli 1500 pred našim štetjem - opisuje diagnostični test in zdravljenje nategnjenih vretenc. Hipokrat (c. 460 –. 370 pred našim štetjem) je prvi uporabil izraz išias in bolečine v križu; Galen (deloval od srede do konca drugega stoletja) je pojem teh bolečin dokaj natančno opisal. Zdravniki do konca prvega tisočletja hrbta niso skušali operirati, temveč so priporočili prizadetim, da potrpijo in počakajo. Skozi Srednji vek so bolečine v križu zdravili v skladu s splošnim prepričanjem, da jih povzročajo duhovi.[81]
Na začetku 20. stoletja so zdravniki mislili, da je bolečina v križu posledica vnetja ali poškodbe živcev,[81] tako da se nevralgija in vnetje živcev pogosto omenjata v medicinski literaturi tistega časa.[82] Priljubljenost teh predlaganih vzrokov se je v 20. stoletju zmanjšala.[82] V začetku 20. stoletja je ameriški nevrokirurg Harvey Williams Cushing povečal sprejemljivost kirurških posegov za bolečine v križu.[61] V letih 1920 in 1930 so se pojavile nove teorije za vzrok bolečin, zdravniki so predlagali kombinacijo motenj živčnega sistema in psihičnih motnj, kot so šibki živci (nevrastenija) in ženska histerija.[81] Mišični revmatizem (dandanes pod imenom fibromialgija) se je tudi omenjal vse bolj pogosteje.[82]
Nove tehnologije, kot je rentgen, so dale zdravnikom nova diagnostična orodja, ki so v nekaterih primerih lahko pokazale, da je vzrok bolečinam v medvretenčnih diskih. Leta 1938 je ortopedski kirurg Joseph S. Barr poročal o primerih z diski povezanega išiasa, ki se je izboljšal ali ozdravil z operacijo hrbta.[82] Kot rezultat tega dela je leta 1940 hipoteza medvretenčnih diskov kot vzroka za bolečine postala vse pomembnejša,[81] prevladovala je v literaturi osemdesetih let, pri čemer ji je v dodatno pomoč bilk vzpon novih radioloških tehnologij, kot sta CT in MRI.[82] Razprave so se umirile, ko so raziskave pokazale, da so težave z diski razmeroma redek vzrok za bolečine. Zdravniki so odtlej spoznali, da je v mnogih primerih malo verjetno, da bo poseben vzrok za bolečino v križu mogoče identificirali; dvomljivo je, ali ima sploh smisel iskati vzrok zanje, saj večinoma, ne glede na zdravljenje, simptomi minejo v 6 do 12 tednih.[81]
Družba in kultura
[uredi | uredi kodo]Bolečina v križu ima za posledico velike ekonomske stroške. V ZDA je najpogostejša vrsta bolečine pri odraslih, odgovorna je za veliko število zgubljenih delovnih dni; na urgentnih oddelkih je najbolj pogosto navedena mišično-skeletna težava.[7] Leta 1998 je po oceni bila odgovorna za 90 milijard dolarjev letnih stroškov zdravstvenega varstva, pri čemer je zaradi 5 % posameznikov prišlo do večine (75 %) stroškov.[7] Med letoma 1990 in 2001 je v ZDA prišlo do več kot dvakratnega povečanja v operacijah hrbtenice, kljub temu, da ni bilo nobenih novih indikacij za operacijo ali novih dokazov o večji koristnosti noža.[33] Nadaljnji stroški se pojavijo v obliki izgubljenega dohodka in produktivnosti; tako je v ZDA bolečina v križu odgovorna za 40 % vseh izpadlih delovnih dni. [83] Bolečina v križu je v Kanadi, Veliki Britaniji, na Nizozemskem in Švedski vzrok za invalidnost, ki je nad ravnjo ZDA ali Nemčije.[83]
Od delavcev, ki so jih prizadele akutne bolečine v križu zaradi poškodbe pri delu,, lahko delodajalec zahteva rentgensko slikanje.[84] Tako kot v drugih primerih, v odsotnosti rdečih zastav testiranje ni indicirano.[84] Skrb delodajalca s stališča pravni odgovornosti ni medicinska indikacija in se ne sme uporabljati kot razlog za neindiciran zdravstveni test.[84] S pravnega stališča ne more biti razloga siliti ljudi, da se podvržejo testom, za katere je ponudnik zdravstvenih storitev ugotovil, da niso indicirani.[84]
Raziskave
[uredi | uredi kodo]Kompletna zamenjava diska je eksperimentalna možnost,[16] vendar ni signifikantnih dokazov, ki bi podprli njeno uporabo v primerjavi z ledveno fuzijo.[61] Raziskovalci raziskujejo možnosti, kako doseči rast novih medvretenčnih struktur, z metodami, kot so vbrizgavanje človeškega rastnega faktorja, vsajanje snovi, celično zdravljenje in tkivno inženirstvo.[16]
Sklici
[uredi | uredi kodo]- ↑ Herman S.; Mrevlje F.; Možina H.; Kocijančič A. (2000). »Bolečina v križu z ortopedskega vidika«. eds. 42. Tavčarjevi dnevi, Zbornik predavanj, povzetkov posterjev in kliničnih primerov Ljubljana: Katedra za interno medicino, Medicinska fakulteta, Univerza v Ljubljani: 187–91.
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 Casazza, BA (15. februar 2012). »Diagnosis and treatment of acute low back pain«. American family physician. 85 (4): 343–50. PMID 22335313.
- ↑ 3,0 3,1 Stanton, TR; Latimer, J; Maher, CG; Hancock, MJ (april 2010). »How do we define the condition 'recurrent low back pain'? A systematic review«. European spine journal : official publication of the European Spine Society, the European Spinal Deformity Society, and the European Section of the Cervical Spine Research Society. 19 (4): 533–9. doi:10.1007/s00586-009-1214-3. PMID 19921522.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Kelly GA; Blake C; Power CK; O'Keeffe D; Fullen BM (Februar 2011). »The association between chronic low back pain and sleep: a systematic review«. Clin J Pain. 27 (2): 169–81. doi:10.1097/AJP.0b013e3181f3bdd5. PMID 20842008.
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 Miller SM (september 2012). »Low back pain: pharmacologic management«. Prim. Care. 39 (3): 499–510. doi:10.1016/j.pop.2012.06.005. PMID 22958559.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 6,0 6,1 6,2 6,3 6,4 6,5 6,6 Marlowe D (september 2012). »Complementary and alternative medicine treatments for low back pain«. Prim. Care. 39 (3): 533–46. doi:10.1016/j.pop.2012.06.008. PMID 22958563.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 7,0 7,1 7,2 7,3 7,4 7,5 Borczuk, Pierre (Julij 2013). »An Evidence-Based Approach to the Evaluation and Treatment of Low Back Pin in the Emergency Department«. Emergency Medicine Practice. 15 (7).
- ↑ 8,0 8,1 »Low Back Pain Fact Sheet«. National Institute of Neurological Disorders and Stroke. National Institute of Health. Arhivirano iz prvotnega spletišča dne 4. marca 2016. Pridobljeno 12. julija 2013.
- ↑ 9,00 9,01 9,02 9,03 9,04 9,05 9,06 9,07 9,08 9,09 9,10 9,11 9,12 9,13 9,14 9,15 9,16 9,17 9,18 9,19 Manusov EG (september 2012). »Evaluation and diagnosis of low back pain«. Prim. Care. 39 (3): 471–9. doi:10.1016/j.pop.2012.06.003. PMID 22958556.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ »Fast Facts About Back Pain«. National Institute of Arthritis and Musculoskeletal and Skin Diseases. National Institute of Health. september 2009. Pridobljeno 10. junija 2013.
{{navedi splet}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ »Low back pain – acute«. U.S. Department of Health and Human Services – National Institutes of Health. Pridobljeno 1. aprila 2013.
- ↑ Majchrzycki M; Mrozikiewicz PM; Kocur P; in sod. (november 2010). »[Low back pain in pregnant women]«. Ginekol. Pol. (v poljščini). 81 (11): 851–5. PMID 21365902.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Floyd, R., & Thompson, Clem. (2008). Priročnik o strukturne kineziologije. New York, NY: McGraw-Hill Humanities/Social Sciences/Languages.
- ↑ 14,0 14,1 14,2 14,3 Salzberg L (september 2012). »The physiology of low back pain«. Prim. Care. 39 (3): 487–98. doi:10.1016/j.pop.2012.06.014. PMID 22958558.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 15,0 15,1 15,2 Freedman MD; Woodham MA; Woodham AW (Marec 2010). »The role of the lumbar multifidus in chronic low back pain: a review«. PM & R: the journal of injury, function, and rehabilitation. 2 (2): 142–6. doi:10.1016/j.pmrj.2009.11.006. PMID 20193941.
- ↑ 16,0 16,1 16,2 16,3 16,4 16,5 16,6 Hughes SP; Freemont AJ; Hukins DW; McGregor AH; Roberts S (Oktober 2012). »The pathogenesis of degeneration of the intervertebral disc and emerging therapies in the management of back pain« (PDF). J Bone Joint Surg Br. 94 (10): 1298–304. doi:10.1302/0301-620X.94B10.28986. PMID 23015552.
- ↑ Patel, NB (2010). »Chapter 3: Physiology of Pain«. V Kopf A; Patel NB (ur.). Guide to Pain Management in Low-Resource Settings. Arhivirano iz prvotnega spletišča dne 5. oktobra 2013. Pridobljeno 28. oktobra 2015.
- ↑ 18,0 18,1 18,2 18,3 18,4 18,5 Koes, BW; van Tulder, M; Lin, CW; Macedo, LG; McAuley, J; Maher, C (december 2010). »An updated overview of clinical guidelines for the management of non-specific low back pain in primary care«. European Spine Journal. 19 (12): 2075–94. doi:10.1007/s00586-010-1502-y. PMID 20602122.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 19,0 19,1 19,2 Cohen SP; Argoff CE; Carragee EJ (2008). »Management of low back pain«. BMJ. 337: a2718. doi:10.1136/bmj.a2718. PMID 19103627.
- ↑ Davis PC; Wippold II FJ; Cornelius RS; in sod. (2011). »American College of Radiology ACR Appropriateness Criteria – Low Back Pain« (PDF). Arhivirano iz prvotnega spletišča (PDF) dne 22. decembra 2012. Pridobljeno 28. oktobra 2015.
{{navedi časopis}}: Sklic journal potrebuje|journal=(pomoč) - ↑ North American Spine Society (Februar 2013), »Five Things Physicians and Patients Should Question«, Choosing Wisely: an initiative of the ABIM Foundation, North American Spine Society, arhivirano iz prvotnega spletišča dne 11. novembra 2013, pridobljeno 25. marca 2013, which cites
- Chou, R; Qaseem, A; Snow, V; Casey, D; Cross JT, Jr; Shekelle, P; Owens, DK; in sod. (2. oktober 2007). »Diagnosis and treatment of low back pain: a joint clinical practice guideline from the American College of Physicians and the American Pain Society«. Annals of internal medicine. 147 (7): 478–91. doi:10.7326/0003-4819-147-7-200710020-00006. PMID 17909209.
- Forseen, SE; Corey, AS (Oktober 2012). »Clinical decision support and acute low back pain: evidence-based order sets«. Journal of the American College of Radiology : JACR. 9 (10): 704–712.e4. doi:10.1016/j.jacr.2012.02.014. PMID 23025864.
- ↑ Williams CM; Henschke N; Maher CG; in sod. (2013). »Red flags to screen for vertebral fracture in patients presenting with low-back pain«. Cochrane Database of Systematic Reviews. 1: CD008643. doi:10.1002/14651858.CD008643.pub2. PMID 23440831.
- ↑ Henschke N; Maher CG; Ostelo RW; de Vet HC; Macaskill P; Irwig L (2013). »Red flags to screen for malignancy in patients with low-back pain«. Cochrane Database of Systematic Reviews. 2: CD008686. doi:10.1002/14651858.CD008686.pub2. PMID 23450586.
- ↑ 24,0 24,1 24,2 Downie, A.; Williams, C.M.; Henschke, N.; Hancock, M.J.; Ostelo, R.W.J.G.; de Vet, H.C.W.; Macaskill, P.; Irwig, L.; van Tulder, M.W.; Koes, B.W.; Maher, C.G. (11. december 2013). »Red flags to screen for malignancy and fracture in patients with low back pain: systematic review«. BMJ. 347 (dec11 1): f7095–f7095. doi:10.1136/bmj.f7095. PMID 24335669.
- ↑ Manchikanti L; Glaser SE; Wolfer L; Derby R; Cohen SP (2009). »Systematic review of lumbar discography as a diagnostic test for chronic low back pain«. Pain Physician. 12 (3): 541–59. PMID 19461822. Arhivirano iz prvotnega spletišča dne 5. oktobra 2013. Pridobljeno 28. oktobra 2015.
- ↑ 26,0 26,1 26,2 26,3 »Use of imaging studies for low back pain: percentage of members with a primary diagnosis of low back pain who did not have an imaging study (plain x-ray, MRI, CT scan) within 28 days of the diagnosis«. Agency for Healthcare Research and Quality. 2013. Arhivirano iz prvotnega spletišča dne 4. oktobra 2013. Pridobljeno 11. junija 2013.
{{navedi časopis}}: Sklic journal potrebuje|journal=(pomoč) - ↑ 27,0 27,1 American Academy of Family Physicians, »Ten Things Physicians and Patients Should Question«, Choosing Wisely: an initiative of the ABIM Foundation, American Academy of Family Physicians, arhivirano iz prvotnega spletišča dne 10. februarja 2013, pridobljeno 5. septembra 2012
- ↑ 28,0 28,1 American College of Physicians, »Five Things Physicians and Patients Should Question«, Choosing Wisely: an initiative of the ABIM Foundation, American College of Physicians, arhivirano iz prvotnega spletišča dne 1. septembra 2013, pridobljeno 5. septembra 2013
- ↑ Chou, R; Fu, R; Carrino, JA; Deyo, RA (7. februar 2009). »Imaging strategies for low-back pain: systematic review and meta-analysis«. Lancet. 373 (9662): 463–72. doi:10.1016/S0140-6736(09)60172-0. PMID 19200918.
- ↑ Crownover BK; Bepko JL (april 2013). »Appropriate and safe use of diagnostic imaging«. Am Fam Physician. 87 (7): 494–501. PMID 23547591.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 31,0 31,1 Chou R; Qaseem, A; Owens, DK; Shekelle, P; in sod. (1. februar 2011). »Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians«. Annals of Internal Medicine. 154 (3): 181–9. doi:10.1059/0003-4819-154-3-201102010-00008. PMID 21282698.
- ↑ Flynn TW; Smith B; Chou R (november 2011). »Appropriate use of diagnostic imaging in low back pain: a reminder that unnecessary imaging may do as much harm as good«. J Orthop Sports Phys Ther. 41 (11): 838–46. doi:10.2519/jospt.2011.3618. PMID 21642763.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 33,0 33,1 33,2 Deyo, RA; Mirza, SK; Turner, JA; Martin, BI (2009). »Overtreating Chronic Back Pain: Time to Back Off?«. Journal of the American Board of Family Medicine : JABFM. 22 (1): 62–8. doi:10.3122/jabfm.2009.01.080102. PMC 2729142. PMID 19124635.
- ↑ 34,0 34,1 34,2 34,3 34,4 34,5 34,6 Hoy D; Bain C; Williams G; in sod. (Junij 2012). »A systematic review of the global prevalence of low back pain«. Arthritis Rheum. 64 (6): 2028–37. doi:10.1002/art.34347. PMID 22231424.
- ↑ 35,0 35,1 Choi BK; Verbeek JH; Tam WW; Jiang JY (2010). Choi, Brian KL (ur.). »Exercises for prevention of recurrences of low-back pain«. Cochrane Database of Systematic Reviews (1): CD006555. doi:10.1002/14651858.CD006555.pub2. PMID 20091596.
- ↑ Chou R; Qaseem A; Snow V; in sod. (Oktober 2007). »Diagnosis and treatment of low back pain: a joint clinical practice guideline from the American College of Physicians and the American Pain Society«. Annals of Internal Medicine. 147 (7): 478–91. doi:10.7326/0003-4819-147-7-200710020-00006. PMID 17909209.
- ↑ 37,0 37,1 37,2 Guild DG (september 2012). »Mechanical therapy for low back pain«. Prim. Care. 39 (3): 511–6. doi:10.1016/j.pop.2012.06.006. PMID 22958560.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 38,0 38,1 Sahar T; Cohen MJ; Uval-Ne'eman V; in sod. (april 2009). »Insoles for prevention and treatment of back pain: a systematic review within the framework of the Cochrane Collaboration Back Review Group«. Spine. 34 (9): 924–33. doi:10.1097/BRS.0b013e31819f29be. PMID 19359999.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Sprouse R (september 2012). »Treatment: current treatment recommendations for acute and chronic undifferentiated low back pain«. Prim. Care. 39 (3): 481–6. doi:10.1016/j.pop.2012.06.004. PMID 22958557.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Momsen AM; Rasmussen JO; Nielsen CV; Iversen MD; Lund H (november 2012). »Multidisciplinary team care in rehabilitation: an overview of reviews«. J Rehabil Med. 44 (11): 901–12. doi:10.2340/16501977-1040. PMID 23026978.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Hendrick P; Milosavljevic S; Hale L; in sod. (Marec 2011). »The relationship between physical activity and low back pain outcomes: a systematic review of observational studies«. Eur Spine J. 20 (3): 464–74. doi:10.1007/s00586-010-1616-2. PMC 3048226. PMID 21053026.
- ↑ Hendrick P; Te Wake AM; Tikkisetty AS; Wulff L; Yap C; Milosavljevic S (Oktober 2010). »The effectiveness of walking as an intervention for low back pain: a systematic review«. Eur Spine J. 19 (10): 1613–20. doi:10.1007/s00586-010-1412-z. PMC 2989236. PMID 20414688.
- ↑ French, SD.; Cameron, M.; Walker, BF.; Reggars, JW.; Esterman, AJ. (2006). »Superficial heat or cold for low back pain«. Cochrane Database of Systematic Reviews (1): CD004750. doi:10.1002/14651858.CD004750.pub2. PMID 16437495.
- ↑ 44,0 44,1 van Middelkoop M; Rubinstein SM; Kuijpers T; Verhagen AP; Ostelo R; Koes BW; van Tulder MW (2011). »A systematic review on the effectiveness of physical and rehabilitation interventions for chronic non-specific low back pain«. Eur Spine J. 20 (1): 19–39. doi:10.1007/s00586-010-1518-3. PMC 3036018. PMID 20640863.
- ↑ Seco J; Kovacs FM; Urrutia G (Oktober 2011). »The efficacy, safety, effectiveness, and cost-effectiveness of ultrasound and shock wave therapies for low back pain: a systematic review«. Spine J. 11 (10): 966–77. doi:10.1016/j.spinee.2011.02.002. PMID 21482199.
- ↑ Ebadi, S.; Henschke, N.; Nakhostin Ansari, N.; Fallah, E.; van Tulder, MW. (2014). »Therapeutic ultrasound for chronic low-back pain«. Cochrane Database Syst Rev. 3: CD009169. doi:10.1002/14651858.CD009169.pub2. PMID 24627326.
- ↑ Smith C; Grimmer-Somers K. (2010). »The treatment effect of exercise programmes for chronic low back pain«. J Eval Clin Pract. 16 (3): 484–91. doi:10.1111/j.1365-2753.2009.01174.x. PMID 20438611.
- ↑ van Middelkoop M; Rubinstein SM; Verhagen AP; Ostelo RW; Koes BW; van Tulder MW (2010). »Exercise therapy for chronic nonspecific low-back pain«. Best Pract Res Clin Rheumatol. 24 (2): 193–204. doi:10.1016/j.berh.2010.01.002. PMID 20227641.
- ↑ Woodman, JP; Moore, NR (Januar 2012). »Evidence for the effectiveness of Alexander Technique lessons in medical and health-related conditions: a systematic review«. International journal of clinical practice. 66 (1): 98–112. doi:10.1111/j.1742-1241.2011.02817.x. PMID 22171910.
- ↑ Posadzki, P; Ernst, E (september 2011). »Yoga for low back pain: a systematic review of randomized clinical trials«. Clinical rheumatology. 30 (9): 1257–62. doi:10.1007/s10067-011-1764-8. PMID 21590293.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Dubinsky, R. M.; Miyasaki, J. (2009). »Assessment: Efficacy of transcutaneous electric nerve stimulation in the treatment of pain in neurologic disorders (an evidence-based review): Report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology«. Neurology. 74 (2): 173–6. doi:10.1212/WNL.0b013e3181c918fc. PMID 20042705.
- ↑ Nizard J; Raoul S; Nguyen JP; Lefaucheur JP (Oktober 2012). »Invasive stimulation therapies for the treatment of refractory pain«. Discov Med. 14 (77): 237–46. PMID 23114579.
- ↑ »Vascular and upper gastrointestinal effects of non-steroidal anti-inflammatory drugs: meta-analyses of individual participant data from randomised trials«. Lancet. 382 (9894): 769–79. 31. avgust 2013. doi:10.1016/S0140-6736(13)60900-9. PMC 3778977. PMID 23726390.
- ↑ Machado, GC; Maher, CG; Ferreira, PH; Pinheiro, MB; Lin, CW; Day, RO; McLachlan, AJ; Ferreira, ML (31. marec 2015). »Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomised placebo controlled trials«. BMJ (Clinical research ed.). 350: h1225. PMID 25828856.
- ↑ Chaparro, LE; Furlan, AD; Deshpande, A; Mailis-Gagnon, A; Atlas, S; Turk, DC (1. april 2014). »Opioids compared with placebo or other treatments for chronic low back pain: an update of the Cochrane Review«. Spine. 39 (7): 556–63. doi:10.1097/BRS.0000000000000249. PMID 24480962.
- ↑ Franklin, G. M. (29. september 2014). »Opioids for chronic noncancer pain: A position paper of the American Academy of Neurology«. Neurology. 83 (14): 1277–1284. doi:10.1212/WNL.0000000000000839.
- ↑ de Leon-Casasola OA (Marec 2013). »Opioids for chronic pain: new evidence, new strategies, safe prescribing«. Am. J. Med. 126 (3 Suppl 1): S3–11. doi:10.1016/j.amjmed.2012.11.011. PMID 23414718.
- ↑ Chou R; Loeser JD; Owens DK; Rosenquist RW; Atlas SJ; Baisden J; Carragee EJ; Grabois M; Murphy DR; Resnick DK; Stanos SP; Shaffer WO; Wall EM; in sod. (2009). »Interventional therapies, surgery, and interdisciplinary rehabilitation for low back pain: An evidence-based clinical practice guideline from the American Pain Society«. Spine. 34 (10): 1066–77. doi:10.1097/BRS.0b013e3181a1390d. PMID 19363457.
- ↑ Pinto, RZ; Maher, CG; Ferreira, ML; Hancock, M; Oliveira, VC; McLachlan, AJ; Koes, B; Ferreira, PH (18. december 2012). »Epidural corticosteroid injections in the management of sciatica: a systematic review and meta-analysis«. Annals of Internal Medicine. 157 (12): 865–77. doi:10.7326/0003-4819-157-12-201212180-00564. PMID 23362516.
- ↑ »Epidural Corticosteroid Injection: Drug Safety Communication - Risk of Rare But Serious Neurologic Problems«. FDA. 23. april 2014. Pridobljeno 24. aprila 2014.
- ↑ 61,00 61,01 61,02 61,03 61,04 61,05 61,06 61,07 61,08 61,09 61,10 Manusov, EG (september 2012). »Surgical treatment of low back pain«. Primary care. 39 (3): 525–31. doi:10.1016/j.pop.2012.06.010. PMID 22958562.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 62,0 62,1 62,2 Chou R; Baisden J; Carragee EJ; Resnick DK; Shaffer WO; Loeser JD (Maj 2009). »Surgery for low back pain: a review of the evidence for an American Pain Society Clinical Practice Guideline«. Spine. 34 (10): 1094–109. doi:10.1097/BRS.0b013e3181a105fc. PMID 19363455.
- ↑ Lee, CS; Hwang, CJ; Lee, DH; Kim, YT; Lee, HS (Marec 2011). »Fusion rates of instrumented lumbar spinal arthrodesis according to surgical approach: a systematic review of randomized trials«. Clinics in orthopedic surgery. 3 (1): 39–47. doi:10.4055/cios.2011.3.1.39. PMC 3042168. PMID 21369477.
- ↑ Walker, BF; French, SD; Grant, W; Green, S (1. februar 2011). »A Cochrane review of combined chiropractic interventions for low-back pain«. Spine. 36 (3): 230–42. doi:10.1097/BRS.0b013e318202ac73. PMID 21248591.
- ↑ Dagenais, S; Gay, RE; Tricco, AC; Freeman, MD; Mayer, JM (2010). »NASS Contemporary Concepts in Spine Care: spinal manipulation therapy for acute low back pain«. The spine journal : official journal of the North American Spine Society. 10 (10): 918–40. doi:10.1016/j.spinee.2010.07.389. PMID 20869008.
- ↑ Rubinstein SM; van Middelkoop M; Assendelft WJ; de Boer MR; van Tulder MW (2011). Rubinstein, Sidney M (ur.). »Spinal manipulative therapy for chronic low-back pain«. Cochrane Database of Systematic Reviews (2): CD008112. doi:10.1002/14651858.CD008112.pub2. PMID 21328304.
- ↑ Rubinstein, SM; Terwee, CB; Assendelft, WJ; de Boer, MR; van Tulder, MW (12. september 2012). »Spinal manipulative therapy for acute low-back pain«. Cochrane Database of Systematic Reviews. 9: CD008880. doi:10.1002/14651858.CD008880.pub2. PMID 22972127.
- ↑ Dagenais, S; Mayer, J; Wooley, J; Haldeman, S (2008). »Evidence-informed management of chronic low back pain with medicine-assisted manipulation«. The Spine Journal. 8 (1): 142–9. doi:10.1016/j.spinee.2007.09.010. PMID 18164462.
- ↑ 69,0 69,1 69,2 Furlan AD; Yazdi F; Tsertsvadze A; Gross A; Van Tulder M; in sod. (2012). »A systematic review and meta-analysis of efficacy, cost-effectiveness, and safety of selected complementary and alternative medicine for neck and low-back pain«. Evidence-based complementary and alternative medicine. 2012: 953139. doi:10.1155/2012/953139. PMID 22203884.
- ↑ Lin CW; Haas M; Maher CG; Machado LA; van Tulder MW (Julij 2011). »Cost-effectiveness of guideline-endorsed treatments for low back pain: a systematic review«. Eur Spine J. 20 (7): 1024–38. doi:10.1007/s00586-010-1676-3. PMC 3176706. PMID 21229367.
- ↑ 71,0 71,1 Furlan AD; Imamura M; Dryden T; Irvin E (2008). »Massage for low-back pain«. Cochrane Database of Systematic Reviews (4): CD001929. doi:10.1002/14651858.CD001929.pub2. PMID 18843627.
- ↑ Urrútia G; Burton K; Morral A; Bonfill X; Zanoli G (Marec 2005). »Neuroreflexotherapy for nonspecific low back pain: a systematic review«. Spine. 30 (6): E148–53. doi:10.1097/01.brs.0000155575.85223.14. PMID 15770167.
- ↑ Henschke N; Ostelo RW; van Tulder MW; in sod. (2010). »Behavioural treatment for chronic low-back pain«. Cochrane Database of Systematic Reviews (7): CD002014. doi:10.1002/14651858.CD002014.pub3. PMID 20614428.
- ↑ Cramer H; Haller H; Lauche R; Dobos G (2012). »Mindfulness-based stress reduction for low back pain. A systematic review«. BMC Complement Altern Med. 12: 162. doi:10.1186/1472-6882-12-162. PMC 3520871. PMID 23009599.
- ↑ 75,0 75,1 75,2 Menezes Costa Lda, C; Maher, CG; Hancock, MJ; McAuley, JH; Herbert, RD; Costa, LO (7. avgust 2012). »The prognosis of acute and persistent low-back pain: a meta-analysis«. CMAJ : Canadian Medical Association journal / journal de l'Association medicale canadienne. 184 (11): E613-24. doi:10.1503/cmaj.111271. PMC 3414626. PMID 22586331.
- ↑ 76,0 76,1 Chou, R; Shekelle, P (2010). »Will this patient develop persistent disabling low back pain?«. JAMA: the Journal of the American Medical Association. 303 (13): 1295–302. doi:10.1001/jama.2010.344. PMID 20371789.
- ↑ Yao, Fun-Sun F., ur. (2011). Yao and Artusio's Anesthesiology: Problem-Oriented Patient Management. Hagerstwon, MD: Lippincott Williams & Wilkins. str. Chapter 49. ISBN 1-4511-0265-8.
- ↑ 78,0 78,1 78,2 Vos, T (15. december 2012). »Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010«. Lancet. 380 (9859): 2163–96. doi:10.1016/S0140-6736(12)61729-2. PMID 23245607.
- ↑ Cunningham, F (2009). Williams Obstetrics (23 izd.). McGraw Hill Professional. str. 210. ISBN 9780071702850.
- ↑ Shiri R; Karppinen J; Leino-Arjas P; Solovieva S; Viikari-Juntura E (Januar 2010). »The association between smoking and low back pain: a meta-analysis«. Am. J. Med. 123 (1): 87.e7–35. doi:10.1016/j.amjmed.2009.05.028. PMID 20102998.
- ↑ 81,0 81,1 81,2 81,3 81,4 Maharty DC (september 2012). »The history of lower back pain: a look "back" through the centuries«. Prim. Care. 39 (3): 463–70. doi:10.1016/j.pop.2012.06.002. PMID 22958555.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 82,0 82,1 82,2 82,3 82,4 Lutz GK; Butzlaff M; Schultz-Venrath U (Avgust 2003). »Looking back on back pain: trial and error of diagnoses in the 20th century«. Spine. 28 (16): 1899–905. doi:10.1097/01.BRS.0000083365.41261.CF. PMID 12923482.
- ↑ 83,0 83,1 Manchikanti L; Singh V; Datta S; Cohen SP; Hirsch JA; ASIPP (2009). »Comprehensive review of epidemiology, scope, and impact of spinal pain«. Pain Physician. 12 (4): E35–70. PMID 19668291.
- ↑ 84,0 84,1 84,2 84,3 American College of Occupational and Environmental Medicine (Februar 2014), »Five Things Physicians and Patients Should Question«, Choosing Wisely: an initiative of the ABIM Foundation, American College of Occupational and Environmental Medicine, arhivirano iz prvotnega spletišča dne 11. septembra 2014, pridobljeno 24. februarja 2014, which cites
- Talmage, J; Belcourt, R; Galper, J; in sod. (2011). »Low back disorders«. V Kurt T. Hegmann (ur.). Occupational medicine practice guidelines : evaluation and management of common health problems and functional recovery in workers (3 izd.). Elk Grove Village, IL: American College of Occupational and Environmental Medicine. str. 336, 373, 376–377. ISBN 978-0615452272.