Revmatoidni artritis
| Revmatoidni artritis | |
|---|---|
 | |
| Dlan, deformirana zaradi revmatoidnega artritisa | |
| Specialnost | revmatologija, imunologija |
| Simptomi | kronična sekundarna mišično-skeletna bolečina |
| Klasifikacija in zunanji viri | |
| MKB-10 | M05-M06 |
| MKB-9 | 714 |
| OMIM | 180300 |
| DiseasesDB | 11506 |
| MedlinePlus | 000431 |
| eMedicine | article/331715 article/1266195 article/305417 article/401271 article/335186 article/808419 |
| MeSH | D001172 |
Revmatoidni artritis (RA) je kronična sistemska vnetna bolezen, ki lahko prizadene številna tkiva in organe, predvsem pa prizadene sinovialne sklepe. Proces povzroči vnetni odziv sinovije (sinovitis) zaradi hiperplazije celic sinovije, čezmerne sinovialne tekočine in nastanka panusa v sinoviji. Patologija bolezenskega procesa pogosto vodi v destrukcijo sklepnega hrustanca in ankilozo sklepov. Revmatoidni artritis lahko povzroči tudi difuzno vnetje pljuč, perikarda, plevre in beločnic ter nodularne lezije, najpogosteje v podkožnem tkivu. Čeprav je vzrok revmatoidnega artritisa neznan, ima ključno vlogo pri kroničnosti in napredovanju avtoimunost, zato se RA obravnava kot sistemska avtoimunska bolezen.
Revmatoidni artritis se pojavlja pri 1 % svetovnega prebivalstva, trikrat pogosteje pri ženskah kot pri moških. Bolezen se največkrat začne med 40. in 50. letom starosti, prizadeti pa so lahko ljudje vseh starosti. Bolezen nezdravljena povzroča hudo bolečino in invalidnost z obsežno okvaro funkcije in izgubo gibljivosti. Diagnoza temelji na klinični sliki, rentgenskih posnetkih in laboratorijskih izvidih. Z diagnostiko in zdravljenjem se največkrat sreča revmatolog, strokovnjak za bolezni sklepov, mišic in kosti.[1]
Zdravljenje je različnih vrst. Nefarmakološko zdravljenje obsega fizikalno terapijo, ortoze, poklicno terapijo in prehransko terapijo, vendar ne zaustavi napredovanja destrukcije sklepov. Za ublažitev simptomov se uporabljajo analgetiki in protivnetna zdravila, vključno s steroidi, za ustavitev ali upočasnitev osnovnega imunskega procesa in preprečevanje dolgoročne okvare pa se uporabljajo imunomodulirajoča zdravila (DMARD) in v zadnjih letih tudi biološka zdravila.[1]
Revmatoidni artritis je prvi opisal francoski zdravnik Augustin Jacob Landré-Beauvais (1772–1840) leta 1800.[2]
Simptomi in znaki[uredi | uredi kodo]
Čeprav revmatoidni artritis prizadene predvsem sklepe, so prizadeti tudi drugi telesni organi. Zunajsklepne oblike so poleg anemije, ki je zelo pogosta, klinično izražene pri 15–25 % ljudi z revmatoidnim artritisom.[3] Včasih težko ugotovimo, katere spremembe so neposredna posledica revmatoidnega artritisa, katere pa posledica stranskih učinkov zdravil – pljučna fibroza je na primer lahko posledica zdravljenja z metotreksatom ali osteoporoze zaradi uporabe kortikosteroidov.
Sklepi[uredi | uredi kodo]
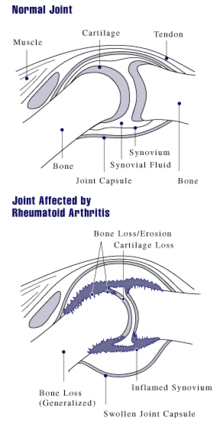
Artritis sklepov, poimenovan sinovitis, je vnetje sinovialne ovojnice, ki odeva sklepe in tetivne ovojnice. Sklepi postanejo otekli, boleči in toplejši, poleg tega se zmanjša gibljivost v njih. RA sčasoma skoraj vedno prizadene več sklepov, najpogosteje male sklepe roke, stopala in vratne hrbtenice, prizadeti pa so lahko tudi večji sklepi, na primer rama ali koleno. Sinovitis lahko vodi v fibrozne spremembe v sklepu z izgubo gibanja ter v erozijo hrustančnih površin v sklepu, posledica česar sta deformacija in izguba funkcije.[1]
Revmatoidni artritis se običajno kaže z znaki vnetja. Prizadeti sklepi so otekli, boleči, toplejši in zlasti zjutraj ali po dolgotrajni neuporabi okoreli. Povečana okorelost zjutraj je pogosto izrazita in navadno traja več kot eno uro. V zgodnjem razvoju bolezni lahko simptome ublažijo nežni gibi. Ti znaki so v pomoč pri razlikovanju revmatoidnih težav od nevnetnih obrabnih sprememb v sklepih, imenovanih osteoartroza. Pri artrozi so znaki vnetja manj izraziti in jutranja okorelost navadno traja manj kot eno uro.[4] Pri RA so sklepi pogosto prizadeti precej simetrično, čeprav to ni nujno in je začetna manifestacija lahko asimetrična.
Z napredovanjem bolezni vnetje povzroči fibrozo tetiv ter erozijo in destrukcijo sklepnih površin, kar ovira gibanje in vodi v deformacije. Različne deformacije roke, kot so ulnarna deviacija, deformacija gumbnice, deformacija v obliki labodjega vratu, diagnostično nimajo večje teže od drugih deformacij, saj so nespecifične in se pojavljajo tudi pri osteoartrozi.
Koža[uredi | uredi kodo]
Revmatoidni vozlič, ki je pogosto podkožni, je najznačilnejša kožna manifestacija revmatoidnega artritisa. Patogeneza ni pojasnjena, vendar je vozlič strukturno zgrajen podobno kot vneta sinovija. Osrednje območje fibrinoidne nekroze je lahko razpokano in ustreza s fibrinom bogatemu nekrotičnemu materialu ob prizadetem sinovialnem prostoru. Nekrozo obdaja plast palisadasto urejenih makrofagov in fibroblastov, ki ustreza intimi sinovije, ter plast vezivnega tkiva, ki vsebuje gruče limfocitov in plazmatk in ustreza subintimalni coni pri sinovitisu. Vozliče, ki so veliki od nekaj milimetrov do nekaj centimetrov, tipično najdemo nad kostnimi štrlinami, kot so olekranon, tuberozitas petnice, metakarpofalangealni sklep, ter nad drugimi mehansko obremenjenimi področji. Redko se pojavljajo v notranjih organih ali na drugih mestih. Povezani so s pozitivnim revmatoidnim faktorjem (RF) in hudim erozivnim artritisom.
Revmatoidni artritis se kaže tudi z različnimi vaskulitisi. Benigna oblika se lahko razvije kot mikroinfarkt ob kožnih gubah. Hujše oblike so livedo reticularis, ki je mrežje (retikulum) rdečkastega do škrlatnega obarvanja kože, povzroči ga obliterativna kožna kapilaropatija.
Mogoče so tudi druge, redkejše oblike kožne prizadetosti:
- pyoderma gangrenosum, nekrotizirajoča, ulcerativna, neinfekcijska nevtrofilna dermatoza.
- Sweetov sindrom, nevtrofilna dermatoza, navadno povezana z mieloproliferativnimi boleznimi
- erythema nodosum
- lobularni panikulitis
- atrofija kože prstov
- palmarni eritem
- difuzno stanjšanje in krhkost kože (pogosto jo poslabša zdravljenje s kortikosteroidi).
Pljuča[uredi | uredi kodo]
Fibroza pljuč je lahko posledica bolezni ali medikamentov (npr. metotreksata in leflunomida). Z revmatoidnim artritisom je povezan tudi plevralni izliv. Možen zaplet je tudi revmatična pljučna bolezen.[5]
Ledvica[uredi | uredi kodo]
Zaradi kroničnega vnetja se lahko razvije renalna amiloidoza.[6] Revmatoidni artritis lahko prizadene ledvične glomerule neposredno z vaskulopatijo ali pa z mezangijskim infiltratom, čeprav je to slabše dokumentirano. To ni presenetljivo, saj se pri z imunskimi kompleksi posredovanih boleznih preobčutljivosti v organih, kjer se kri filtrira pri visokem tlaku, izločajo imunski kompleksi.[7]). Zdravljenje s penicilaminom in zlatimi solmi lahko povzroči membransko nefropatijo.
Srce in krvne žile[uredi | uredi kodo]
Ljudje z revmatoidnim artritisom so bolj nagnjeni k aterosklerozi. Pri njih je nevarnost miokardnega infarkta (srčna kap) in možganske kapi znatno povečana.[8][9] Drugi mogoči zapleti so perikarditis, endokarditis, levostransko srčno popuščanje in fibroza.[10] Številni ljudje z revmatoidnim artritisom ob miokardnem infarktu ne čutijo bolečine v prsnem košu. Da bi bila srčnožilna ogroženost pri ljudeh z RA čim manjša, so bistveni optimalen nadzor vnetja, ki ga povzroča revmatoidni artritis, telesna aktivnost in zdravila za zniževanje lipidov v krvi in krvnega tlaka. Prevetivno se lahko uvede tudi redne nizke odmerke aspirina, ki jih po potrebi kombiniramo z zaviralci protonske črpalke.[10]
Drugo[uredi | uredi kodo]
- Oči
- Razvije se episkleritis, ki v zelo redkih primerih napreduje do perforantne skleromalacije. Pogostejši je posredni učinek suhega keratokonjunktivitisa. V primeru suhih oči je pomembna preventivna oskrba z zaporo nazolakrimalnih vodov.
- Jetra
- Tvorba citokinov v sklepih in/ali Kuppferjevih celicah jeter vodi v povečano aktivnost hepatocitov s povečano tvorbo proteinov akutne faze, kot je C-reaktivni protein, in povečanim sproščanjem encimov v kri, na primer alkalne fosfataze. Pri Feltyjevem sindromu, ki se pojavi pri 5% ljudi z RA, je aktivacija Kuppferjevih celic tako izrazita, da zaradi posledične povečane aktivnosti hepatocitov nastane nodularna hiperplazija jeter, ki so lahko tipno povečana. Čeprav so Kuppferjeve celice v jetrnem parenhimu, so ločene od hepatocitov. Posledično so mikroskopski znaki hepatitisa (propada hepatocitov) minimalni ali jih ni. Prizadetost jeter pri RA je praktično asimptomatska.
- Kri
- Najpogostejša nepravilnost krvnih celic je anemija. Revmatoidni artritis lahko povzroči toplo avtoimunsko hemolitično anemijo.[11] Eritrociti so normalne velikosti in barve (normocitni in normokromni). Pri bolnikih s Feltyjevim sindromom navadno nastane nevtropenija (nizko število levkocitov) ob povečanih jetrih in vranici. Pri nenadzorovanem vnetju se pojavi trombocitoza (povečano število trombocitov).
- Živčevje
- Pojavita se lahko periferna nevropatija in multipli mononevritis. Najpogostejši zaplet je sindrom zapestnega prehoda, ki ga povzroči stisnjenje medianega živca v zapestju. Zaradi erozije densa (navpični izrastek 2. vretenca) ali prečnih ligamentov na stiku hrbtenice in lobanje se lahko pojavi atlantoaksialna subluksacija. Sprva se kaže z okornostjo, pozneje pa lahko, če ni zdravljena, privede do kvadriplegije.
- Splošni simptomi
- Splošni simptomi, kot so utrujenost, subfebrilnost, slabost, jutranja okorelost, neješčost in izguba teže, so pri bolnikih z revmatoidnim artritisom pogosti sistemski pojavi.
- Osteoporoza
- Lokalna osteoporoza se pri revmatoidnem artritisu pojavlja okrog vnetih sklepov. Deloma jo povzročajo vnetni citokini. K bolj splošni osteoporozi prispevajo pomanjkanje gibanja, sistemski učinki citokinov, lokalni učinki sproščanja citokinov v kostnem mozgu in zdravljenje s kortikosteroidi.
Diagnostika[uredi | uredi kodo]
Slikovne preiskave[uredi | uredi kodo]

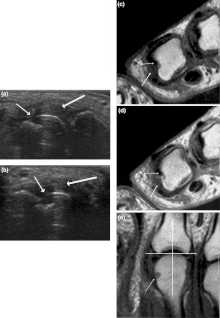
V primeru poliartritisa se napravi rentgenogram rok in stopal. Pri revmatoidnem artritisu v zgodnji fazi bolezni spremembe niso nujno vidne, kadar pa so, gre za obsklepno osteopenijo, otekanje mehkih tkiv in izgubo sklepnega prostora. Z napredovanjem bolezni se pojavijo kostne erozije in subluksacija. V primeru bolečin ali otekanja se lahko posname tudi rentgenogram drugih sklepov. Uporabljajo se tudi druge slikovne preiskave, na primer magnetnoresonančno slikanje (MR) in ultrazvok.
Preiskave krvi[uredi | uredi kodo]
V primeru kliničnega suma na RA je treba izvesti imunološke preiskave, kot je dokazovanje prisotnosti revmatoidnega faktorja (RF, nespecifično protitelo).[14] 15% bolnikov je RF-negativnih.[15] V prvem letu bolezni je RF pogosteje negativen. RF je lahko pozitiven tudi pri drugih boleznih, na primer pri Sjögrenovem sindromu, hepatitisu C, kroničnih okužbah in pri približno 10% zdravega prebivalstva. Preiskava torej ni zelo specifična.
Zaradi nizke specifičnosti so bile razvite nove serološke preiskave, pri katerih dokazujemo anticitrulinska protitelesa (ACPA, anti-CCP). Tako kot RF so tudi ti testi pozitivni samo pri nekaterih bolnikih (67 %), vendar so v primerih, ko ne gre za RA, redko pozitivni. Specifičnost teh preiskav znaša okrog 95 %.[15] Tako kot pri RF so tudi ACPA lahko prisotni še pred pojavom klinične bolezni.[navedi vir]
Najpogostejši testi za ACPA so anti-CCP (ciklični citrulinirani peptid) test in anti-MCV test. Novejši je test POCT, ki združuje prepoznavo revmatoidnega faktorja in anti-MCV ter ima občutljivost 72 % in specifičnost 99,7 %.[16][17]
Zaradi izključitve drugih vzrokov artritisa, kot je eritematozni lupus, je treba opraviti še enkatere druge krvne preiskave: hitrost sedimentacije eritrocitov (ESR), C-reaktivni protein (CRP), celotno krno sliko, renalno funkcijo, jetrne encime in druge imunološke teste (npr. protijedrno protitelo/ANA). Zvišana raven feritina lahko pokaže hemokromatozo ali se pojavi v sklopu Stillove bolezni, juvenilne variante RA.[navedi vir]
Zdravljenje[uredi | uredi kodo]
Cilj zdravljenja je remisija bolezni, ki jo je ob zgodnjem in intenzivnem zdravljenju mogoče doseči. Na voljo so nefarmakološke (fizioterapija, delovna terapija) in farmakološke oblike zdravljenja (zdravljenje z zdravili). Zdravila, ki jih uporabljamo pri zdravljenju revmatoidnega artritisa, delimo v naslednje skupine:[18]
- nesteroidna protivnetna zdravila (NSPVZ, angl. NSAR) in analgetiki,
- glukokortikoidi,
- sintezni imunomodulirajoči antirevmatiki (angl. synthetic disease-modifying antirheumatic drugs – DMARD; npr. metotreksat, leflunomid in sulfasalazin),
- biološki imunomodulirajoči antirevmatiki (angl. biological DMARD; npr. zaviralci TNF-alfa, rituksimab, tocilizumab, anakinra).
Reference[uredi | uredi kodo]
- ↑ 1,0 1,1 1,2 Majithia V; Geraci SA (2007). »Rheumatoid arthritis: diagnosis and management«. Am. J. Med. 120 (11): 936–9. doi:10.1016/j.amjmed.2007.04.005. PMID 17976416.
- ↑ Landré-Beauvais AJ (1800). La goutte asthénique primitive. Pariz. Ponatisnjeno v Landré-Beauvais AJ (Marec 2001). »The first description of rheumatoid arthritis. Unabridged text of the doctoral dissertation presented in 1800«. Joint Bone Spine. 68 (2): 130–43. doi:10.1016/S1297-319X(00)00247-5. PMID 11324929.
- ↑ Turesson C; O'Fallon WM; Crowson CS; Gabriel SE; Matteson EL (2003). »Extra-articular disease manifestations in rheumatoid arthritis: incidence trends and risk factors over 46 years«. Ann. Rheum. Dis. 62 (8): 722–727. doi:10.1136/ard.62.8.722. PMC 1754626. PMID 12860726.
- ↑ »Jijith Krishnan,Document on Rhuematoid arthritis«. Pn.lifehugger.com. Pridobljeno 3. marca 2011.
- ↑ »Rheumatoid Lung Disease – What Is Rheumatoid Lung Disease?«. Arthritis.about.com. 27. februar 2011. Arhivirano iz prvotnega spletišča dne 6. septembra 2015. Pridobljeno 3. marca 2011.
- ↑ de Groot K (Avgust 2007). »[Renal manifestations in rheumatic diseases]«. Internist (Berl). 48 (8): 779–85. doi:10.1007/s00108-007-1887-9. PMID 17571244.
- ↑ Robbins, Stanley L.; Kumar, Vinay; Abbas, Abdul K.; Cotran, Ramzi S.; Fausto, Nelson (2010). Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson (ur.). Robbins and Cotran pathologic basis of disease. Robbins Pathology Series. Elsevier. str. 205. ISBN 9781416031215.
- ↑ Wolfe F; Mitchell DM; Sibley JT; in sod. (april 1994). »The mortality of rheumatoid arthritis«. Arthritis Rheum. 37 (4): 481–94. doi:10.1002/art.1780370408. PMID 8147925.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Aviña-Zubieta JA; Choi HK; Sadatsafavi M; in sod. (december 2008). »Risk of cardiovascular mortality in patients with rheumatoid arthritis: a meta-analysis of observational studies«. Arthritis Rheum. 59 (12): 1690–1697. doi:10.1002/art.24092. PMID 19035419.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 10,0 10,1 Gupta A; Fomberstein B (Avgust 2009). »Evaluating cardiovascular risk in rheumatoid arthritis«. Journal of Musculoskeletal Medicine. 26 (8): 481–94.
- ↑ Citation: H. Rehman : Hemolytic Anemia following Mycoplasma Infection . The Internet Journal of Hematology. 2008 Volume 4 Number 1 [1] Arhivirano 2017-02-03 na Wayback Machine.
- ↑ Baecklund, Eva; Iliadou, Anastasia; Askling, Johan; Ekbom, Anders; Backlin, Carin; in sod. (2006). »Association of chronic inflammation, not its treatment, with increased lymphoma risk in rheumatoid arthritis«. Arthritis & Rheumatism. 54 (3): 692–701. doi:10.1002/art.21675. PMID 16508929.
- ↑ Franklin, J.; Lunt, M.; Bunn, D.; Symmons, D.; Silman, A. (2006). »Incidence of lymphoma in a large primary care derived cohort of cases of inflammatory polyarthritis«. Annals of the Rheumatic Diseases. 65 (5): 617–622. doi:10.1136/ard.2005.044784. PMC 1798140. PMID 16249224.
- ↑ Westwood OM; Nelson PN; Hay FC (april 2006). »Rheumatoid factors: what's new?«. Rheumatology (Oxford). 45 (4): 379–85. doi:10.1093/rheumatology/kei228. PMID 16418203.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 15,0 15,1 Nishimura K; Sugiyama D; Kogata Y; in sod. (Junij 2007). »Meta-analysis: diagnostic accuracy of anti-cyclic citrullinated peptide antibody and rheumatoid factor for rheumatoid arthritis« (PDF). Ann. Intern. Med. 146 (11): 797–808. PMID 17548411.
- ↑ Renger F; Bang H; Fredenhagen G; Natusch A; Backhaus M; Feist E; Egerer K; Burmester GR. »Anti-MCV Antibody Test for the Diagnosis of Rheumatoid Arthritis Using a POCT-Immunoassay«. American College of Rheumatology, 2008 Annual Scientific Meeting, poster presentation. Arhivirano iz prvotnega spletišča dne 27. maja 2010. Pridobljeno 17. oktobra 2011.
- ↑ Luime JJ; Colin EM; Hazes JM; Lubberts E (2009). »Does anti-MCV has additional value as serological marker in the diagnostic and prognostic work-up of patients with rheumatoid arthritis? A systematic review«. Ann Rheum Dis. 69 (2): 337–44. doi:10.1136/ard.2008.103283. PMID 19289382.
- ↑ Ostrovršnik, Tomšič. Sodobno zdravljenje revmatoidnega artritisa. Rehabilitacija - letn. XIII, supl. 1 (2014): 157-162.
