Hepatitis
| Hepatitis | |
|---|---|
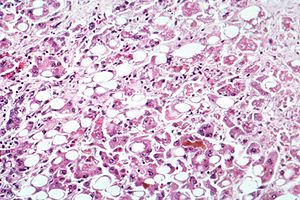 | |
| Mikoskopski prikaz vzorca jeter pri alkoholnem hepatitisu z zamaščenostjo jeter (beli krogi), ostanki odmrlih jetrnih celic in prisotnimi Malloryjevimi telesci (celični vključki v obliki zvite vrvi). (Barvanje HE) | |
| Specialnost | infektologija, gastroenterologija, hepatologija |
| Simptomi | zlatenica, slab tek, bolečina v trebuhu[1][2] |
| Zapleti | jetrna ciroza, jetrna odpoved, rak jeter[3] |
| Trajanje | Short term or long term[1] |
| Vzroki | virusi, alkohol, toksini, avtoimunski vzrok[2][3] |
| Preventiva | cepljenje (proti nekaterim virusnim hepatitisom),[2] izogibanje prekomernim količinam alkohola |
| Zdravljenje | zdravila, presaditev jeter[1][4] |
| Pogostost | > 500 milijonov primerov[3] |
| Smrti | > 1 milijon letno[3] |
Hepatítis pomeni vnetje jetrnega tkiva.[5][3][6] V nekaterih primerih poteka brezsimptomno, sicer pa se lahko kaže s slabostjo, bruhanjem, zmanjšanjem teka, drisko, utrujenostjo, vročino, bolečinami in napetostjo v trebuhu, zlatenico, povečanimi jetri in moteno jetrno funkcijo.[6][1][2]
Kadar izzveni v šestih mesecih ali prej, govorimo o akutnem hepatitisu, če traja dlje, pa o kroničnem hepatitisu.[1][7] Akutni hepatitis lahko spontano izzveni, napreduje v kronično obliko, v redkih primerih pa tudi povzroči odpoved jeter.[8] Kronični hepatitis lahko vodi v jetrno cirozo, odpoved jeter ali raka jeter.[3]
Najpogosteje ga povzročajo virusi, in sicer virus hepatitisa A, B, C, D in E.[3][2] V tem primeru govorimo o virusnih hepatitisih.[6] Hepatitisa A in E se prenašata zlasti preko okužene hrane ali vode,[3] hepatitis B s spolnim odnosom, iz okužene matere na otroka med nosečnostjo ali porodom ali z okuženo krvjo,[3] hepatitis C preko krvi, na primer z uporabo okuženega pribora pri injiciranju mamil,[3] hepatitis D pa lahko okuži le osebe, ki so že okužene s hepatitisom B.[3]
Drugi možni vzroki so uživanje prekomernih količin alkohola (alkoholni hepatitis), avtoimunska bolezen (avtoimunski hepatitis), izpostavljenost nekaterim toksinom ali zdravilom, bakterijska okužba[2][3] in nealkoholni steatohepatitis (NASH).[9]
Hepatitisi A, B in D se lahko preprečijo s cepljenjem.[2] Za zdravljenje kroničnih hepatitisov so na voljo zdravila,[1] kronični hepatitis C se lahko z uporabo zdravil v večini primerov pozdravi in zdravljenje se priporoča za vse bolnike s kroničnimk hepatitisom (razen pri tistih s kratko pričakovano žvljenjsko dobo zaradi drugih bolezni).[10] Za zdravljenje nealkoholnega steatohepatitisa specifična zdravila ne obstajajo, priporočajo pa se telesna dejavnost, zdrava prehrana in izguba telesne mase.[9] Pri avtoimunskem hepatitisu so lahko učinkovita zdravila, ki zavirajo delovanje imunskega sistema.[11] V primeru akutne ali kronične jetrne odpovedi je lahko učinkovita presaditev jeter.[4]
Leta 2015 je bilo v svetovnem merilu okoli 114 milijonov bolnikov s hepatitisom A, 343 milijonov bolnikov s kroničnim hepatitisom B in 142 milijonov bolnikov s kroničnim hepatitisom C.[12] V Združenih državah Amerike je približno 11 milijonov bolnikov z NASH-om ter okoli 5 milijonov bolnikov z alkoholnim hepatitisom.[9][13] Hepatitis povzroči v svetovnem merilu več kot milijov smrti letno, zlasti posredno zaradi ciroze in raka jeter.[3][14]
Sklici[uredi | uredi kodo]
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 »Hepatitis«. MedlinePlus. Arhivirano iz spletišča dne 11. novembra 2016. Pridobljeno 10. novembra 2016.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 »What is hepatitis?«. WHO. Julij 2016. Arhivirano iz spletišča dne 7. novembra 2016. Pridobljeno 10. novembra 2016.
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 »Hepatitis«. NIAID. Arhivirano iz spletišča dne 4. novembra 2016. Pridobljeno 2. novembra 2016.
- ↑ 4,0 4,1 »Liver Transplant«. NIDDK. april 2012. Arhivirano iz prvotnega spletišča dne 11. novembra 2016. Pridobljeno 10. novembra 2016.
{{navedi splet}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ »Hepatitis«. MedlinePlus. 20. maj 2020. Pridobljeno 19. julija 2020.
Your liver is the largest organ inside your body. It helps your body digest food, store energy, and remove poisons. Hepatitis is an inflammation of the liver.
- ↑ 6,0 6,1 6,2 https://www.termania.net/slovarji/slovenski-medicinski-slovar/5518202/hepatitis?query=hepatitis&SearchIn=All, SLovenski medicinske e-slovar, vpogled: 4. 1. 2022.
- ↑ »Hepatitis (Hepatitis A, B, and C) | ACG Patients«. patients.gi.org. Arhivirano iz spletišča dne 23. februarja 2017.
- ↑ Bernal W.; Wendon J. (2013). »Acute Liver Failure«. New England Journal of Medicine. 369 (26): 2525–2534. doi:10.1056/nejmra1208937. PMID 24369077.
- ↑ 9,0 9,1 9,2 »Fatty Liver Disease (Nonalcoholic Steatohepatitis)«. NIDDK. Maj 2014. Arhivirano iz prvotnega spletišča dne 11. novembra 2016. Pridobljeno 10. novembra 2016.
- ↑ AASLD/IDSA HCV Guidance Panel (1. september 2015). »Hepatitis C guidance: AASLD-IDSA recommendations for testing, managing, and treating adults infected with hepatitis C virus«. Hepatology. 62 (3): 932–954. doi:10.1002/hep.27950. ISSN 1527-3350. PMID 26111063.
- ↑ »Autoimmune Hepatitis«. NIDDK. Marec 2014. Arhivirano iz prvotnega spletišča dne 11. novembra 2016. Pridobljeno 10. novembra 2016.
- ↑ Vos, Theo; Allen, Christine; Arora, Megha; Barber, Ryan M.; Bhutta, Zulfiqar A.; Brown, Alexandria; Carter, Austin; Casey, Daniel C.; Charlson, Fiona J.; Chen, Alan Z.; Coggeshall, Megan; Cornaby, Leslie; Dandona, Lalit; Dicker, Daniel J.; Dilegge, Tina; Erskine, Holly E.; Ferrari, Alize J.; Fitzmaurice, Christina; Fleming, Tom; Forouzanfar, Mohammad H.; Fullman, Nancy; Gething, Peter W.; Goldberg, Ellen M.; Graetz, Nicholas; Haagsma, Juanita A.; Hay, Simon I.; Johnson, Catherine O.; Kassebaum, Nicholas J.; Kawashima, Toana; in sod. (Oktober 2016). »Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015«. The Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ↑ Basra, Sarpreet (2011). »Definition, epidemiology and magnitude of alcoholic hepatitis«. World Journal of Hepatology. 3 (5): 108–13. doi:10.4254/wjh.v3.i5.108. PMC 3124876. PMID 21731902.
- ↑ Wang, Haidong; Naghavi, Mohsen; Allen, Christine; Barber, Ryan M.; Bhutta, Zulfiqar A.; Carter, Austin; Casey, Daniel C.; Charlson, Fiona J.; Chen, Alan Zian; Coates, Matthew M.; Coggeshall, Megan; Dandona, Lalit; Dicker, Daniel J.; Erskine, Holly E.; Ferrari, Alize J.; Fitzmaurice, Christina; Foreman, Kyle; Forouzanfar, Mohammad H.; Fraser, Maya S.; Fullman, Nancy; Gething, Peter W.; Goldberg, Ellen M.; Graetz, Nicholas; Haagsma, Juanita A.; Hay, Simon I.; Huynh, Chantal; Johnson, Catherine O.; Kassebaum, Nicholas J.; Kinfu, Yohannes; in sod. (Oktober 2016). »Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015«. The Lancet. 388 (10053): 1459–1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
