Alzheimerjeva bolezen
| Alzheimerjeva bolezen | |
|---|---|
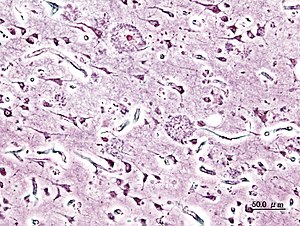 | |
| Histopatološka slika senilnih plakov v možganski skorji bolnika z alzheimerjevo boleznijo predstarostnega nastopa. Barvano s srebrom. | |
| Specialnost | nevrologija |
| Simptomi | izguba spomina, ki moti vsakodnevno življenje, neorientiranost v prostoru in času, težave pri načrtovanju ali reševanju problemov, težave pri opravljanju običajnih opravil doma, na delovnem mestu ali v prostem času, težave pri razumevanju vizualnih podob in prostorskih razmerij, zmanjšana ali slaba presoja, umik iz dela ali družabnosti, težave pri govornem ali pisnem izražanju, spremembe razpoloženja in osebnosti, napačno shranjevanje stvari in izguba zmožnosti priklica korakov, demenca |
| Pogostost | 50 milijonov (2020)[1] |
| Klasifikacija in zunanji viri | |
| MKB-10 | G30.g, F00.f |
| MKB-9 | 331.0, 290.1 |
| OMIM | 104300 |
| DiseasesDB | 490 |
| MedlinePlus | 000760 |
| eMedicine | neuro/13 |
| MeSH | D000544 |
Alzheimerjeva bolezen je kronična progresivna nevrodegenerativna bolezen, pri kateri so v ospredju znaki demence. Potrditev diagnoze temelji na patognomoničnih spremembah, ki jih imenujemo amiloidni plaki in nevrofibrilarne pentlje. Odkril jih je Alois Alzheimer leta 1907 pri opazovanju možganov 51-letne bolnice, ki je trpela za dolgoletno napredujočo demenco. Pri Alzheimerjevi bolezni se degenerativne spremembe najprej začnejo v področjih, ki so pomembni za nastanek dolgotrajnega spomina. Iz entorinalne skorje, področja, ki se nahaja v medialnem temporalnem lobusu, se razširijo v hipokampus, nato v parietalni in temporalni predel, dokler ne zajamejo celotnega neokorteksa.
Prva znamenja bolezni so pozabljivost, neurejenost, nemirnost in motnje v presoji. Pri razviti bolezni so značilni izguba spomina na sveže dogodke, dezorientiranost v času in prostoru, nesposobnost skrbeti zase in v zadnji fazi globalni upad spoznavnih funkcij. Najpogostejša oblika se začne v kasnejši življenjski dobi, po 65. letu starosti. Pogosta je predvsem v razvitih deželah zaradi podaljšane življenjske dobe prebivalstva. Oblika, ki se začne v zgodnji življenjski dobi, pri starosti 45–65 let, je redkejša.
Alzheimerjeva bolezen predstavlja 70 % vseh oblik demenc. Po pogostosti ji sledijo demence zaradi možgansko-žilnih bolezni, frontotemporalna demenca, demenca pri Parkinsonovi bolezni in demenca zaradi alkoholizma. Alzheimerjeva bolezen in večina ostalih demenc je progresivnih in ireverzibilnih. Demenco včasih težko ločimo od benigne pozabljivosti starostnikov. Po 85. letu starosti namreč le redki posamezniki ohranijo neokrnjene spominske sposobnosti. V primerjavi z Alzheimerjevo boleznijo je za benigno pozabljivost starostnikov značilna manjša progresivnost upada spoznavnih funkcij in nekoliko manjša oviranost pri vsakodnevnih opravilih.[2]

Značilnosti bolezni
[uredi | uredi kodo]Zgodnji znaki in simptomi
[uredi | uredi kodo]Slabljenje spomina je značilno eden prvih znakov zmanjševanja kognitivnih (spoznavnih) funkcij in lahko kaže na razvoj Alzheimerjeve bolezni. Nekateri ljudje z motnjami spomina imajo le blag kognitivni upad. Ti ljudje imajo večje težave s spominom kot ostali iste starosti, vendar njihovi simptomi niso tako hudi, kot pri bolnikih z Alzheimerjevo boleznijo. Nekatere študije so pokazale povezavo med nekaterimi motnjami gibanja in blagim kognitivnim upadom. Raziskovalci so našli tudi povezavo med blagim kognitivnim upadom in težavami z zaznavanjem vonja. Pri ljudeh z blagim kognitivnim upadom zmožnost za opravljanje običajnih dnevnih aktivnosti ni pomembno zmanjšana. V primerjavi z ljudmi z normalnimi kognitivnimi funkcijami se pri teh bolnikih pogosteje razvije Alzheimerjeva bolezen – pri osmih od desetih ljudi z blago kognitivno prizadetostjo se bo razvila Alzheimerjeva bolezen v sedmih letih, med osebami, starejšimi od 65 let, z normalnimi kognitivnimi funkcijami pa se bo pojavila pri 1–3 % letno. Ni še dokončno znano, zakaj samo nekateri ljudje z blagim kognitivnim upadom razvijejo Alzheimerjevo bolezen.
Tudi upad drugih kognitivnih funkcij, ki se kaže kot iskanje besed, vidne ali prostorske težave in poslabšano sklepanje ali presoja, lahko kaže na zelo zgodnji stadij Alzheimerjeve bolezni. Znanstveniki poskušajo ugotoviti, ali je možno s slikanjem možganov in s študijami z biološkimi označevalci, na primer pri ljudeh z blagim kognitivnim upadom in pri ljudeh z družinsko anamnezo Alzheimerjeve bolezni, odkriti v možganih zgodnje spremembe, kot so tiste, ki jih vidimo pri Alzheimerjevi bolezni. Začetne študije kažejo, da bi lahko bilo zgodnje odkrivanje z uporabo bioloških označevalcev in slikovnih metod mogoče, vendar morajo najdbe potrditi tudi druge študije, preden se bodo te tehnike lahko uporabljale v vsakodnevni klinični praksi.
Blaga oblika Alzheimerjeve bolezni
[uredi | uredi kodo]Z napredovanjem Alzheimerjeve bolezni se slabljenje spomina nadaljuje, spremembe drugih kognitivnih funkcij postanejo očitno izražene. Bolniki se lahko na primer izgubijo in so neorientirani, imajo težave pri rokovanju z denarjem in plačevanjem računov, ponavljajo vprašanja, porabijo več časa za vsakodnevna opravila, njihova presoja je zmanjšana, lahko se pojavijo spremembe razpoloženja in osebnosti, povečana tesnoba in/ali agresivnost. Pogosto izgubljajo stvari ali jih založijo na neobičajnih mestih. Ker pozabljajo, kam so spravili svoje stvari, postanejo sumničavi ali vznemirjeni, svojce pa pogosto obtožujejo kraje. Govor je relativno ohranjen kljub zmanjšanemu besedišču. Med pogovorom težje najdejo posamezne besede ali jih izpuščajo, težko sledijo dolgim zahtevnim pogovorom. Bolezen je pogosto diagnosticirana v tem stadiju.[3]
Zmerna oblika Alzheimerjeve bolezni
[uredi | uredi kodo]V tem stadiju pride do sprememb v področjih možganov, ki so odgovorni za nadzor govora, sklepanje, razmišljanje, obdelavo senzoričnih informacij in zavestno mišljenje. Slabljenje spomina napreduje, povečuje se tudi zmedenost. Ne spomnijo se več, kako priti na primer v trgovino ali nazaj domov, zato se pogosteje izgubijo. Bolnik je izgubljen v času in prostoru. Zmanjšana je pozornost, imajo težave pri urejanju misli in logičnem mišljenju. Lahko prihaja do neustreznih izbruhov jeze. Bolniki imajo težave pri prepoznavanju družinskih članov in prijateljev. Govor ni več koherenten, je vsebinsko prazen. Težave se pojavijo tudi pri branju, pisanju in delu s številkami. Lahko ne zmorejo več opravljati kompleksnih nalog (na primer oblačenje, priprava skodelice kave), niso se sposobni naučiti novih stvari, težko se spopadajo z novimi situacijami. Lahko imajo halucinacije, blodnje in preganjavico ter so razdražljivi. Popuščati jim začnejo naučene socialne zavore, lahko se vedejo impulzivno, kar se kaže kot slačenje v neprimernih okoliščinah ali kot vulgarna govorica.[3]
Težka oblika Alzheimerjeve bolezni
[uredi | uredi kodo]V končnem stadiju so senilni plaki in nevrofibrilarne pentlje razsejane po celotnih možganih, ki so močno atrofirani. Bolniki s težko obliko Alzheimerjeve bolezni se ne morejo več sporazumevati in so povsem odvisni od pomoči drugih. Družinskih članov ne prepoznajo več. Pogosti simptomi so izguba telesne teže, okužbe kože, težave pri požiranju, stokanje, tarnanje, godrnjanje in motnje spanja. Pride do skoraj popolne izgube intelektualnih funkcij, prisotna je inkontinenca, pojavijo se primitivni refleksi in hude motorične motnje z razvojem spastičnosti. Najpogostejši vzrok smrti pri bolnikih z Alzheimerjevo boleznijo je aspiracijska pljučnica, do katere pride zaradi motenj pri požiranju.[3]



Vzroki
[uredi | uredi kodo]Pri tveganju za razvoj Alzheimerjeve bolezni igrajo genetski faktorji ključno vlogo. Poznane so tri familiarne oblike z nastopom v zgodnji življenjski dobi, ki se dedujejo avtosomno dominantno, s popolno penetranco genov. Gre za mutacije gena za amiloidni prekurzorski protein (APP) na kromosomu 21, ki je vzrok za manj kot 1% Alzheimerjeve bolezni, gena za beljakovino presenilin-1 na kromosomu 14, prisotno pri 7% bolnikov in gena za presenilin-2 na kromosomu 1, ki je mutiran pri 3% bolnikov.
V kasnejši življenjski dobi se pojavljajo familiarne in tudi sporadične oblike bolezni. Za familiarne oblike v kasnejši dobi ni značilno mendelsko dedovanje, pač pa obstajajo t. i. geni za nevarnostne dejavnike. Med njimi velja za zanesljivega E4 alel gena za apolipoprotein E na kromosomu 19, ki je vzrok za kar 40% Alzheimerjeve bolezni. Ta je prav tako glavni nevarnostni dejavnik tudi v splošni populaciji. Med zanesljivimi dejavniki tveganja ostajajo tudi visoka starost, sladkorna bolezen tipa 2 in Downov sindrom, pri katerem so prisotni trije kromosomi 21, na katerih je gen za amiloidni prekurzorski protein (APP). Ljudje z Downovim sindromom praviloma zbolijo za Alzheimerjevo boleznijo okrog 30. leta starosti. V izražanju bolezni pa imajo določen pomen tudi dejavniki okolja. Kljub številnim raziskavam ostaja njihov pomen še vedno nejasen. Mednje so vključeni vpliv poškodbe glave, vpliv virusnih infekcij, nizka stopnje izobrazbe, toksini iz okolja (aluminijevi ioni v pitni vodi, pesticidi) in pripadnost določeni etnični skupini (1).
Strukturne nenormalnosti
[uredi | uredi kodo]Čeprav je atrofija velikih možganov tipična manifestacija Alzheimerjeve bolezni, ni dovolj specifična, da bi bila zadosten diagnostičen pokazatelj. Z mikroskopskim pregledom možganskega tkiva odkrijemo glavne značilnosti bolezni – to so nevrofibrilarne pentlje in senilni plaki. Zato lahko rečemo, da je demenca vrste Alzheimerjeve bolezni povezana s takšnimi histopatološkimi spremembami.
Nevrofibrilarne pentlje so zgrajene iz fosforiliranih fibrilarnih proteinskih agregatov, ki se nahajajo znotraj citoplazme nevrona. Njihova prisotnost preprečuje nevronu, da bi pravilno obdržal svoj citoskelet. Majhno število pentelj je običajna posledica staranja. Njihovo povečano število in arhitektonska porazdelitev pa sta glavna patološka dejavnika, ki definirata stadij bolezni. Nekatere skupine nevronov so za nastanek pentelj še posebej dovzetne. Pogosto nastanejo v območjih hipokampusa, ki sodelujejo pri pretvarjanju doživetij v stalne spomine.
Senilni plaki so bolj kompleksni. Zgrajeni so iz izvenceličnih depozitov amiloidnega materiala. Kompleksne komponente sladkornih polimerov (glikozaminoglikani) so kritičnega pomena pri zbiranju depozitov. Glavna peptidna komponenta možganskega amiloida je amiloid β, fragment transmembranskega β-amiloid prekurzorskega proteina (β-APP).
Koncentracija plakov in pentelj pri kateri se razvije klinična slika se med posamezniki razlikuje in je odvisna od genetskih in okoljskih dejavnikov tveganja, kot tudi od drugih prisotnih patologij možganov.
Vloga genov
[uredi | uredi kodo]Več točkastih mutacij v genu, ki kodira β-APP na kromosomu 21 je dovolj za nastanek zgodnje avtosomno dominantne družinske oblike Alzheimerjeve bolezni s popolno penetranco. Nekatere mutacije povečajo tvorbo amiloida β, druge pa tvorijo dolge oblike amiloida β (42 AK), ki se agregirajo pogosteje kot kratke oblike (40 AK).
Mutacije v drugih dveh genih, ki kodirata proteina presenilin 1 in 2 naj bi imela pomen pri večini zgodnjih, družinskih, dominantno dedovanih bolezni. Normalna funkcija presenilinov ostaja nejasna. Interakcija med njimi in β-APP v telesu nevrona naj bi bila kritična za organizacijo vezikularnega prometa.
Polimorfizem gena za apolipoprotein E (apoE) je trdno uveljavljen kot glavni dejavnik tveganja (poleg starosti). ApoE je vključen v popravljanje sinapse, še posebno kot odgovor na poškodbo tkiva. Pomembno vlogo ima tudi v vzdrževanju strukture nevrona in pri holinergični funkciji. ApoE gen obstaja v 3 alelnih oblikah: E2, E3 in E4. Genotip E4/E4 predstavlja 95% možnost za izražanje Alzheimerjeve bolezni pri starosti 80 let.
Vloga okoljskih dejavnikov
[uredi | uredi kodo]Misel o vplivu dejavnikov okolja na razvoj Alzheimerjeve bolezni se je pojavila ob odkritju, da je monozigotni dvojčki ne razvijejo nujno. Ena hipoteza pravi, da predstavlja Alzheimerjeva bolezen kronično aktivno vnetno bolezen. Možgani bolnikov kažejo blago aktivno vnetje, vključno z aktivacijo mikroglije in komplementa ter prisotnostjo vnetnih citokinov. Poleg tega je aktivacija mikroglije povezana z zorenjem plakov pri starejših posameznikih. Čeprav je vnetje najverjetneje posledica osnovnih poškodb, lahko sodeluje pri poškodbi tkiva.
Prisotnost možganskih infarktov, četudi majhnih, poviša pri bolnikih s tipom lezij, značilnih za Alzheimerjevo bolezen, tveganje za demenco za kar 20-krat. Zdravljenje hipertenzije in drugih žilnih dejavnikov tveganja, promocija zdrave prehrane in telovadbe, lahko potencialno zmanjšajo incidenco demence.
Mehanizmi povezani s staranjem
[uredi | uredi kodo]Staranje je glavni faktor tveganja za razvoj Alzheimerjeve bolezni v splošni populaciji. Zadnje raziskave kažejo dva potencialna mehanizma povezana z razvojem bolezni.
Prvi mehanizem govori o prostih radikalih, ki nastanejo med celičnim dihanjem. Oksidativna poškodba proteinov in membranskih lipidov je povezana z Alzheimerjevo boleznijo.
Drugi možen mehanizem je mutacija mRNA. Delecija dveh zaporednih baz se kaže v spremenjenem bralnem okvirju in posledično v proteinu s spremenjenim zaporedjem aminokislin. Nenormalni obliki dveh proteinov, pomembnih za patogenezo Alzheimerjeve bolezni – β-amiloidni prekurzorski protein in ubikvitin-B ter njuna odgovarjajoča spremenjena mRNA, so bili ugotovljeni v možganih bolnikov.
Drugi nedokazani mehanizmi
[uredi | uredi kodo]Tveganje za pojav Alzheimerjeve bolezni naj bi povečala poškodba glave. Dobra izobrazba naj bi preko modifikacije sinaps povečala kompleksnost možganov, zato imajo takšni možgani v primerjavi z možgani neizobražene osebe večje rezerve, preden se demenca začne izražati. Tudi epilepsija ima možne učinke, saj se pri bolnikih z epilepsijo razvijejo senilni plaki pri nižji starosti kot pri ostali populaciji (3).
Patofiziologija
[uredi | uredi kodo]Morfološke spremembe pri bolniku z Alzheimerjevo boleznijo so atrofija možganskih vijug in zvečanje stranskih ventriklov. Atrofija nastopi primarno v asociacijskih predelih možganske skorje v frontalnem, temporalnem in parietalnem režnju. Pojavu amiloidnih plakov in odmiranju nevronov sledi pojavljanje nevrofibrilarnih pentelj v nevronih pomembnih nevrotransmitorskih sistemov, ki v primarno prizadeta področja možganske skorje projicirajo iz bazalnega Meynertovega jedra (holinergični sistem), sinjega jedra (noradrenergični sistem) v ponsu ter iz jeder rafe mezencefalona (serotoninergični sistem). Domnevajo, da gre za retrogradno degeneracijo omenjenih sistemov. Po njihovem propadu se v področjih, ki jih oživčujejo, zmanjša holinergični, noradrenergični in serotoninergični prenos. Nevrodegenerativne spremembe in znižanje holinergičnega prenosa v hipokampusu vodi v motnje prehajanja kratkotrajnega v trajni spomin.
Nevrofibrilarne pentlje
[uredi | uredi kodo]
Njihova glavna sestavina so skupki čezmerno fosforiliranega proteina tau. Protein tau v normalnih nevronih povezuje tubulin v nevrotubule, elemente citoskeleta, ki so pomembni za aksoplazemski transport snovi. V nevronih bolnikov z Alzheimerjevo boleznijo se verige čezmerno fosforiliranega proteina tau sestavijo v parne vijačne filamente, ki se združujejo v nevrofibrilarne pentlje. To ima za posledico okvaro citoskeleta in aksonskega transporta. Čezmerno fosforiliranje je posledica zvečane aktivnosti kinaze proteina tau. V nevronih s pentljami se zvečata aktivnost kalcija v citosolu in aktivnost kalpaina-od kalcija odvisne proteinaze, ki razgradi nekatere funkcionalne in strukturne beljakovine. Ko nevron odmre, ostanejo pentlje še nekaj časa v zunajceličnem prostoru.
Senilni plaki
[uredi | uredi kodo]Najdemo jih zunajcelično in vsebujejo amiloid. Pri razviti bolezni jih je največ v hipokampusu, amigdaloidnih jedrih in neokorteksu. Amiloid vsebuje pretežno amiloid β, polipeptid, ki nastane pri proteolitičnem razcepu amiloidnega prekurzorskega proteina (APP). V senilnem plaku se molekule amiloida β nalagajo v skupke netopnih fibril. Nalaganje je posledica konformacije β (konformacije nagubanega lista) tega proteina. Zrel plak kaže sliko vnetne reakcije v živčnem tkivu, odtod tudi poimenovanje nevritični plak. V poskusih so ugotovili nevrotoksične učinke amiloida β. Povzroči okvaro homeostaze citosolnega kalcija, aktivacijo kinaze proteina tau, nastajanje prostih radikalov in pospeši prepisovanje genov, ki vodijo v apoptozo.
ApoE
[uredi | uredi kodo]ApoE, ki se izloča iz astrocitov, je potreben za transport lipidov v možganih. ApoE z veliko afiniteto veže tudi iz celic izločeni topni amiloid β. Pri tem apoE2 in apoE3 zavirata nastajanje netopnih fibril amiloida β in ga prenašata v celice mikroglije, kjer poteka njegova razgradnja. ApoE4 pa pospešuje nastajanje netopnih fibril oziroma nalaganje amiloida β v plake (1).
Nevropatologija
[uredi | uredi kodo]Pri makroskopskem pregledu možganov je vidna različno obsežna kortikalna atrofija z razširjenimi sulkusi, kar je najbolj izrazito v frontalnem, temporalnem in parietalnem režnju. Zaradi obsežne atrofije se pojavi povečanje možganskih ventriklov. Zmanjšana je tudi teža možganov, običajno pod 1000 gramov. Na mikroskopskem nivoju je za Alzheimerjevo bolezen značilna prisotnost senilnih plakov (izvencelične odlage) in nevrofibrilarnih pentelj (znotrajcelične odlage), ki pa so lahko prisotne tudi v možganih starejših oseb brez demence. Kriteriji za postavitev diagnoze Alzheimerjeve bolezni so tako sestavljeni iz kombinacije kliničnih in patoloških značilnosti. Obstaja dokaj značilen vzorec širjenja patoloških sprememb (predvsem senilnih plakov, nevrofibrilarnih pentelj in povezane izgube nevronov ter glialne reakcije) po možganih ob napredovanju bolezni: spremembe so najprej vidne v entorinalnem korteksu, nato se širijo po hipokampalni formaciji in v neokorteks. Barvanje s srebrom ali imunohistokemijski prikaz so v veliko pomoč pri ocenjevanju razsežnosti patoloških sprememb v možganih.
Nevritični plaki so fokalne okroglaste kolekcije dilatiranih distrofičnih nevritov, ki se barvajo s srebrom, in so običajno razporejeni okoli amiloidnega jedra. Nevritični plaki merijo v premeru od 20 do 200 µm, na njihovem obrobju se nahajajo celice mikroglije in reaktivni astrociti. Nahajajo se predvsem v hipokampusu in amigdali ter tudi v neokorteksu, vendar ne v primarni motorični in senzorični skorji do poznih stadijev bolezni. Amiloidno jedro vsebuje amiloid β. Odlage amiloida β, ki niso obdane z nevritično reakcijo se imenujejo difuzni plaki in se tipično nahajajo v površinskih delih korteksa kot tudi v bazalnih ganglijih in korteksu malih možganov in naj bi predstavljali zgodnji stadij v razvoju senilnih plakov.
Nevrofibrilarne pentlje so snopi filamentov, ki so vidni kot bazofilne fibrilarne strukture v citoplazmi nevronov. Fibrile lahko obdajajo jedro nevronov ali pa odrinejo jedro ob rob. Pentlje ostanejo tudi ko nevroni propadejo – tedaj postanejo izvencelične odlage. Običajno se nahajajo pentlje v kortikalnih nevronih, predvsem v entorinalnem korteksu in tudi na drugih mestih, kot so piramidne celice hipokampusa, amigdala in jedra rafe. Glavna sestavina filamentov je hiperfosforilirana oblika proteina tau. Nevrofibrilarne pentlje niso specifične za Alzheimerjevo bolezen, saj se pojavljajo tudi pri drugih nevrodegenerativnih boleznih (4).
Diagnostika
[uredi | uredi kodo]Diagnoza Alzheimerjeve bolezni je klinična, ob izključitvi ostalih možnih vzrokov demence.
V pomoč pri postavitvi diagnoze so lahko tudi različna diagnostična merila, na primer merila NINCDS / ADRDA (National Institute of Neurological and Communicative Disorders and Stroke / Alzheimer's Disease and Related Disorders Association).
NINCDS / ADRDA merila za klinično diagnozo Alzheimerjeve bolezni:
- Demenca, ugotovljena s kliničnim pregledom in dokumentirana s Kratkim preizkusom spoznavnih sposobnosti (KPSS) ali podobnimi lestvicami in potrjena z nevropsihološkim pregledom.
- Deficiti na dveh ali več področjih spoznavnih spodobnosti.
- Napredujoče slabljenje spomina in ostalih spoznavnih sposobnosti.
- Brez motenj zavesti.
- Začetek med 40. in 90. letom, najpogosteje po 65. letu.
- Brez prisotnosti sistemskih motenj ali možganskih bolezni, ki lahko same povzročijo napredujoče slabljenje spomina in ostalih spoznavnih sposobnosti (5).
Za dokončno diagnozo Alzheimerjeve bolezni je potreben patološki pregled možganov – pri obdukciji ali punkciji možganov v izjemnih primerih, vendar je diagnoza na podlagi klinične ocene in sodobnih radioloških metod pravilna v 80% do 90% primerov (4).
Histopatološki kriteriji – NIA – Reagan (National Institute on Aging and the Ronald and Nancy Reagan Institute of the Alzheimer's Association), CERAD (The Consortium to Establish a Registry for Alzheimer's disease), za postavitev diagnoze Alzheimerjeve bolezni temeljijo na gostoti nevritičnih plakov in nevrofibrilarnih pentelj v neokorteksu in limbičnih predelih možganov (6).
Diagnozo zdravnik postavi s standardiziranimi osnovnimi in dodatnimi preizkusi in psihološkimi testi. Pomemben je tudi pogovor s svojci, ker bolnik sam pogosto ne opazi sprememb.
1. Splošni in nevrološki pregled
2. Laboratorijski testi: pregled krvi je pomemben predvsem za izključitev drugih stanj, ki lahko povzročajo slabljenje spomina in zmedenost, na primer motnje v delovanju ščitnice ali pomanjkanje vitaminov.
3. Ocena mentalnega statusa: za hitro oceno spomina in drugih mentalnih sposobnosti se izvede kratek preizkus spoznavnih sposobnosti (KPSS). KPSS je preprost test, sestavljen iz 30 vprašanj. Bolnik mora med drugim povedati, kateri dan v tednu je, navesti pravilen datum, svojo starost, povedati kraj in ustanovo, kjer se nahaja. Nato ponovi tri besede. Sledi odštevanje od sto po sedem. Preiskovanec nato črkuje določeno besedo v obratnem vrstnem redu. Nato spet ponovi tri besede, slišane pred nekaj minutami. V nadaljevanju mu zdravnik pokaže nekaj predmetov, ki jih mora bolnik poimenovati. Na koncu preizkusa bolnik napiše še stavek in preriše lik. Če na testu bolnik doseže 26 toč ali manj, je to že velik pokazatelj začetka Alzheimerjeve bolezni. Diagnostično je zelo pomembno tudi risanje ure (7).

4. Nevropsihološko testiranje: z različnimi testi se pridobi bolj obsežno oceno bolnikovega spomina in spoznavnih sposobnosti. Ta oblika testiranja je še posebej pomembna pri sumu na zgodnjo obliko Alzheimerjeve bolezni ali pa demence drugega tipa. S temi testi se prav tako oceni, če je bolnik še sposoben sam sprejemati pomembne odločitve, na primer finančne in zdravstvene.
5. Slikovne metode: računalniška tomografija (CT) se uporablja predvsem za izključitev tumorjev, možganske kapi in poškodb glave. Magnetno resonančno slikanje (MRI) se prav tako uporablja predvsem za izključitev drugih stanj, ki bi lahko imela za posledico slabljenje spomina in upad spoznavnih sposobnosti. Bolnik naj bi opravil vsaj eno od omenjenih preiskav. S posebnimi preiskavami se lahko išče potencialne slikovne znanilce Alzheimerjeve bolezni: MRI (magnetno resonančno slikanje) – atrofija hipokampusa in entorinalnega korteksa; SPECT (enofotonska emisijska računalniška tomografija) – hipoperfuzija temporalnega in parietalnega korteksa; FDG/PET (pozitronska emisijska tomografija) – hipometabolizem hipokampusa in entorinalnega korteksa; PET z označevalci za amiloid (6).
6. Pregled likvorja: lumbalna punkcija se opravi v določenih primerih predvsem za izključitev stanj, kot so normotenzivni hidrocefalus ali okužbe centralnega živčnega sistema. Pri Alzheimerjevi bolezni so vrednosti proteina tau in fosforilirane oblike tau v likvorju pogosto povišane, vrednosti amiloida pa so običajno nizke (8).
Preventiva
[uredi | uredi kodo]Trenutno ni dokazane poti kako preprečiti nastanek Alzheimerjeve bolezni. Do sedaj najmočnejši dokaz predlaga zmanjšanje tveganja preko zmanjšanja tveganja za bolezni srca. Mnogo faktorjev, ki povečajo tveganje za bolezni srca, lahko povečajo tudi tveganje za Alzheimerjevo bolezen in vaskularno demenco. Faktorji, ki so vključeni so visok krvni tlak, visoka koncentracija holesterola v krvi, prevelika telesna teža in sladkorna bolezen.
Razvijajo se novi programi, namenjeni ljudem z visokim tveganjem za demenco. Spodbujajo fizično aktivnost, kognitivno stimulacijo, družbeno angažiranost in zdravo prehrano. Učijo tudi strategije kompenzacije spomina, ki v primeru napredovanja možganskih sprememb pomagajo pri čim boljšemu izkoristku dneva (9).
Preventivna zdravila
[uredi | uredi kodo]Strokovnjaki se strinjajo, da se Alzheimerjeva bolezen, tako kot večina kroničnih bolezni običajno razvije kot kombinacija kompleksnih interakcij med mnogimi faktorji, vključno s starostjo, genetiko, okoljem in načinom življenja ter pridruženih drugih bolezni. Ker posameznik ne more vplivati na določene dejavnike tveganja, kot sta genetika in starost, lahko raziskovanje teh področij vodi v nove poti odkrivanja ljudi s tveganjem in jim ponudi preventivna zdravljenja. Na primer medtem, ko se razvijajo potencialna zdravila, ki bi vplivala na bolezen, lahko postane v prihodnosti genetsko testiranje pomemben pripomoček za ugotavljanje posameznikov, pri katerih bomo lahko zgodaj in proaktivno posredovali pri zmanjševanju njihovega tveganja za razvoj bolezni. Trenutno rutinsko klinično testiranje za Alzheimerjevo bolezen ni priporočljivo, ker še ni na voljo preventivnega zdravljenja.
Povezava med srcem in glavo
[uredi | uredi kodo]Tveganje za razvoj Alzheimerjeve bolezni in vaskularnih demenc se poveča kot odgovor na mnogo stanj, ki poškodujejo srce in krvne žile. Ti vključujejo visok krvni tlak, bolezni srca, kap, sladkorno bolezen in visok holesterol. Nekatere študije kažejo, da ima kar 80% posameznikov z Alzheimerjevo boleznijo hkrati tudi kardiovaskularno bolezen.
Dolgoletno vprašanje je, zakaj nekateri ljudje razvijejo plake in pentlje značilne, ampak ne razvijejo simptomov bolezni. Žilne bolezni lahko pomagajo raziskovalcem pri najdbi odgovora. Obdukcijske študije predlagajo, da so lahko plaki in pentlje prisotne v možganih brez, da bi povzročale simptome upada kognitivnih funkcij, če možgani ne kažejo hkrati tudi žilne bolezni. Veliko strokovnjakov je prepričanih, da je nadzor kardiovaskularnih dejavnikov tveganja najučinkovitejši pristop pri varovanju zdravih možganov.
Telesna vadba in prehrana
[uredi | uredi kodo]Redna telesna vadba naj bi bila ključen del pri zmanjševanju tveganja za Alzheimerjevo bolezen. Vadba poveča pretok krvi in kisika ter tako pozitivno vpliva na možganske celice. Še močnejši dokazi zagovarjajo dejstvo, da vadba varuje zdravje možganov preko dokazanih učinkov na kardiovaskularni sistem.
Tako kot telesna aktivnost ima tudi prehrana največji učinek na zdravje možganov preko srca. Zdravi prehranjevalni vzorci, kot je Mediteranska dieta, vključujejo relativno malo rdečega mesa in več polnozrnatih žitaric, sadja in zelenjave, rib, oreščkov, olivnega olja in drugih zdravih maščob.
Socialna povezanost in intelektualna aktivnost
[uredi | uredi kodo]Številne študije kažejo na to, da vzdrževanje močnih družbenih povezav in ohranjanje miselne aktivnosti tekom staranja, znižajo tveganje za kognitivni upad in Alzheimerjevo bolezen. Strokovnjaki niso prepričani o mehanizmu teh povezav. Lahko gre za direktne mehanizme, preko katerih socialna in miselna stimulacija varujeta možgane. Ljudje, ki v končni fazi razvijejo Alzheimerjevo bolezen, lahko občutijo manjšo naklonjenost za družbene in intelektualne aktivnosti že leta preden lahko diagnostične metode zaznajo simptome.
Poškodba glave
[uredi | uredi kodo]Med bodočim tveganjem za razvoj bolezni in hujšo poškodbo glave obstaja močna povezava, še posebno takrat, ko poškodbo glave spremlja izguba zavesti. Tveganje za poškodbo lahko zmanjšamo na različne načine, na primer s pripetim varnostim pasom in uporabo čelade (10).
Zdravljenje
[uredi | uredi kodo]Alzheimerjeva bolezen še ni ozdravljiva, saj kljub zdravljenju bolezenski proces napreduje. Ne glede na to, pa je zdravljenje z zdravili izredno pomembno, saj lajša posledice bolezni.
Trenutno so za zdravljenje Alzheimerjeve bolezni odobrena zdravila iz skupine inhibitorjev holinesteraze in memantin. Raziskujejo tudi številne druge pristope k zdravljenju, ki temeljijo na amiloidni hipotezi in nevroprotektivnem delovanju nekaterih snovi, vendar so še brez uspehov v kliničnih študijah (11).
Inhibitorji holinesteraze
[uredi | uredi kodo]Predpisujejo se za zdravljenje simptomov povezanih s spominom, razmišljanjem, govorom in presojo. Na voljo so trije različni inhibitorji holinesteraze: doneprazil (Aricept), ki se predpisuje za zdravljenje vseh oblik Alzheimerjeve bolezni; galantamin (Reminyl) za blago in zmerno obliko bolezni; rivastigmin (Exelon) za blago in zmerno obliko Alzheimerjeve bolezni. Takrin (Cognex), prvo zdravilo odobreno za zdravljenje Alzheimerjeve bolezni leta 1993, se danes redko predpisuje zaradi neželenih učinkov, kot so slabost, trebušni krči in pri nekaterih bolnikih tudi okvare jeter.
Inhibitorji holinesteraze delujejo tako, da povečajo koncentracijo kemičnega prenašalca acetilholina, ki je pomembno udeležen pri spominu, presoji in drugih miselnih procesih. Pri Alzheimerjevi bolezni pride do propadanja celic, ki izdelujejo acetilholin, zato se zmanjša količina prenašalca, ki je na voljo za prenos signalov med celicami. Inhibitorji holinesteraze zavrejo aktivnost encima acetilholinesteraza, ki sodeluje pri razgradnji acetilholina. Z vzdrževanjem koncentracije acetilholina, ki jo povzroči zdravilo, se lahko vsaj za nekaj časa kompenzira izgubo funkcionalnih možganskih celic. Inhibitorji holinesteraze imajo tudi druge ugodne učinke. Galantamin spodbuja sproščanje acetilholina iz živčnih celic in poveča občutljivost živčnih celic na acetilholin. Rivastigmin lahko zavira aktivnost tudi drugih encimov, ki so udeleženi pri razgradnji acetilholina. Inhibitorji holinesteraze ne morejo ustaviti propadanja živčnih celic, zato se njihova učinkovitost postopoma zmanjšuje (12).
Zdravljenje z inhibitorji holinesteraze je učinkovito pri 40 – 70 odstotkih bolnikov, v večini primerov traja izboljšanje simptomov 6 do 12 mesecev (13).
Bolniki običajno dobro prenašajo inhibitorje holinesteraze. Če se pojavijo neželeni učinki, so to najpogosteje slabost, bruhanje, izguba apetita in trebušni krči (12).
Raziskujejo tudi druga zdravila, ki bi izboljšala holinergično funkcijo – raziskave vključujejo druge inhibitorje holinesteraze in različne agoniste muskarinskih in nikotinskih receptorjev, vendar nobeno od njih ne deluje obetajoče v zgodnjih kliničnih študijah (11).
Memantin
[uredi | uredi kodo]Predpisuje se za izboljšanje spomina, pozornosti, govora in sposobnosti opravljanja preprostih nalog. Je prvo zdravilo iz skupine antagonistov NMDA receptorjev, odobreno za zdravljenje Alzheimerjeve bolezni. Uporablja se za zdravljenje zmerne do hude oblike bolezni.
Memantin (Ebixa) uravnava aktivnost glutamata, kemičnega prenašalca, ki sodeluje pri obdelavi, shranjevanju in priklicu podatkov. Glutamat ima pomembno vlogo pri učenju in spominu. Deluje na NMDA receptorje in s tem omogoči določeni količini kalcija, da vstopi v živčno celico. Kalcij pomaga ustvariti ustrezno kemično okolje, ki je potrebno za shranjevanje podatkov. Prevelika količina glutamata preveč spodbuja NMDA receptorje in tako povzroči prevelik vstop kalcija v živčno celico, kar vodi v celično smrt. Memantin naj bi varoval celice pred prevelikimi količinami glutamata z delno blokado NMDA receptorjev. Neželeni učinki memantina so glavobol, zaprtje zmedenost in omotica (12).
Zdravljenje sekundarnih simptomov
[uredi | uredi kodo]Za zdravljenje sekundarnih simptomov Alzheimerjeve bolezni, kot so depresija, agresivnost, halucinacije, blodnje in motnje spanja, se uporabljajo zdravila iz skupine antidepresivov, anksiolitikov, beta blokatorjev, antiepileptičnih zdravil in nevroleptikov (14).
Prognoza
[uredi | uredi kodo]Značilno za Alzheimerjevo bolezen je, da se začne neopazno z motnjami spomina predvsem za sveže dogodke in napreduje razmeroma počasi, zlasti pri poznem začetku. Možna so krajša ali daljša obdobja, ko se bolezen upočasni. V začetnem stadiju so bolniki še razmeroma urejeni, prevladujejo težave s pozabljivostjo, z zbranostjo, s slabšo časovno orientacijo in podobno. Bolniki postajajo neuvidevni za bolezenske težave. Čeprav so huje spominsko moteni, zanikajo vsakršne težave, upirajo se vsaki spremembi, interesni krog se jim oži, sposobnost abstraktnega mišljenja in drugih višjih možganskih dejavnosti se manjša, osebnostne poteze se spremenijo. V tem stadiju se najpogosteje pojavljajo tudi zapleti osnovne bolezni, kot so vznemirjenost, halucinacije, delirantna stanja, značilni ponavljajoči zaposlitveni nemir in epileptični napadi. V zadnjem stadiju so bolniki povsem nebogljeni in v celoti odvisni od pomoči okolice, pri zagotavljanju osnovnih življenjskih funkcij in pri zagotavljanju varnosti (15).
Žal trenutno še ni zdravila, ki bi pozdravil Alzheimerjevo bolezen. Povprečna pričakovana življenjska doba za bolnika je 8 do 10 let po začetku simptomov. Kljub temu poznamo zgodbe posameznikov, ki so živeli do 20 let po pojavu prvih simptomov. Kako dolgo bo živel bolnik z Alzheimerjevo boleznijo je odvisno predvsem od njegove starosti ob začetku bolezni in ostalih zdravstvenih težav. Tisti bolniki, ki nimajo nobenih drugih fizičnih težav imajo boljšo možnost za daljše življenje kot posamezniki z mnogimi zdravstvenimi težavami.
Posamezniki z Alzheimerjevo boleznijo velikokrat umrejo zaradi pljučnice ali gripe. A bolezen je kljub temu usodna – če bolnik nima drugih zdravstvenih zapletov, bo umrl zaradi odpovedi vseh organskih sistemov, kot posledica Alzheimerjeve bolezni (16).
Epidemiologija
[uredi | uredi kodo]Alzheimerjeva bolezen je najpogostejši vzrok demence. Približno 60% vseh bolnikov z demenco ima Alzheimerjevo bolezen. Alzheimerjeva bolezen večinoma prizadene starejše. Zanjo zboli od 5% do 10% vseh starejših od 65 let. Bolezen se lahko, čeprav precej redkeje, pokaže že pri 50 letih ali celo prej. Le 10% bolnikov je ob pojavu bolezenskih znakov mlajših od 65 let. Z naraščanjem starosti populacije se hitro povečuje delež bolnikov z demenco. Med 80-90 let starimi osebami je bolnikov z demenco 20-45%. Kljub temu visoka starost še ne pomeni, da nam neizogibno grozi bolezen (17).
Po neuradnih statistikah naj bi imelo Alzheimerjevo bolezen preko 26 milijonov ljudi, to število pa naj bi se do leta 2060 podvojilo. V Sloveniji je približno 20 000 bolnikov. S tem Alzheimerjeva bolezen ne predstavlja več zgolj problema vsakega posameznika, temveč tudi širši socialno-politični problem, ki zahteva obravnavo na različnih ravneh. V različnih znanostih, ki se ukvarjajo z Alzheimerjevo boleznijo, je v zadnjem času še posebej relevantno vprašanje, kako diagnosticirati bolezen že v najzgodnejših fazah (18).
Zgodovina
[uredi | uredi kodo]
1906 Dr. Alois Alzheimer, nemški nevrolog in psihiater, opiše primer 51-letne bolnice Auguste D., ki je imela ob sprejemu v bolnišnico nenavadne simptome, ki so vključevali težave pri razumevanju, motnje spomina, nesposobnost govorjenja, neorientiranost, vedenjske težave in halucinacije. Po njeni smrti je dr. Alzheimer pregledal možgane in opisal dve značilnosti Alzheimerjeve bolezni – drobna zrnata žarišča v prostorih med nevroni (senilne plake, sestavljene iz amiloida β) in snopiče prepletenih fibrilarnih proteinov v nevronih (nevrofibrilarne pentlje).
1910 – 1940 Obstaja prepričanje, da je »senilna demenca« običajen proces, do katerega pride med staranjem.
1950 Znanstveniki raziskujejo biološko zgradbo senilnih plakov in nevrofibrilarnih pentelj.
1960 Znanstveniki odkrijejo povezavo med demenco in številom plakov, ki so prisotni v možganih. Alzheimerjeva bolezen je priznana kot bolezen, ne velja več za del normalnega staranja.
1970 1. Znanstveniki odkrijejo, da je pri bolnikih z Alzheimerjevo boleznijo močno zmanjšana količina živčnega prenašalca acetilholina, ki je pomemben pri tvorbi spomina. To odkritje je eno prvih, ki poveže Alzheimerjevo bolezen z biokemičnimi spremembami v možganih.
2. Alzheimerjeva boleze postane splošno razširjen izraz, ko se začne prepoznava te bolezni kot velikega javnozdravstvenega problema.
1980 1. Postavljeni so diagnostični kriteriji za Alzheimerjevo bolezen.
2. Odkrivati začnejo genetske vzroke za zgodnjo obliko Alzheimerjeve bolezni.
3. Znanstveniki začnejo razkrivati biološke poti, ki vodijo do razvoja iz amiloida β sestavljenih senilnih plakov v možganih.
4. Identificirana je nenormalna oblika proteina tau v nevrofibrilarnih pentljah.
1990 1. Ameriška uprava za hrano in zdravila (Food and Drug Administration – FDA) odobri takrin (Cognex) kot prvo zdravilo za Alzheimerjevo bolezen. Zdravilo se zaradi številnih stranskih učinkov ne uporablja več in so ga nadomestila druga zdravila.
2. Odkrijejo genetske mutacije, ki so povezane z zgodnjo in pozno obliko Alzheimerjeve bolezni.
3. Vzgojijo prve transgenske miške, ki služijo kot poskusni modeli za raziskovanje Alzheimerjeve bolezni.
4. Opredelijo dodatne diagnostične kriterije za Alzheimerjevo bolezen.
5. Opišejo in definirajo značilnosti blagega kognitivnega upada.
2000 1. FDA odobri še druga zdravila za zdravljenje simptomov Alzheimerjeve bolezni – rivastigmin (Exelon), galantamin (Reminyl), donepezil (Aricept) in memantin (Ebixa).
2. Začnejo se raziskave za morebitni razvoj cepiva proti Alzheimerjevi bolezni.
3. Vzgojijo nove vrste transgenskih mišk, pri katerih se razvijejo senilni plaki in nevrofibrilarne pentlje.
4. Poteka veliko novih kliničnih študij.
5. Razvijejo spojino Pittsburgh B (PiB), ki se uporablja pri PET (pozitronska emisijska tomografija) slikanju in omogoča prikaz plakov, sestavljenih iz amiloida β v možganih živih ljudi.
6. Razvijajo se bolj sofisticirane slikovne metode, metode v genetiki, testi za spomin in kognitivne funkcije, strukturirani vprašalniki in druge tehnologije, ki omogočajo zgodnejšo prepoznavo ljudi z visokim tveganjem za razvoj Alzheimerjeve bolezni (19).
Sklici
[uredi | uredi kodo]- ↑ Breijyeh Z, Karaman R (december 2020). »Comprehensive Review on Alzheimer's Disease: Causes and Treatment«. Molecules (Review). 25 (24): 5789. doi:10.3390/molecules25245789. PMC 7764106. PMID 33302541.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Ribarič S. Temelji patološke fiziologije, 2. izdaja. Ljubljana: Medicinska fakulteta, Inštitut za patološko fiziologijo, 2011.
- ↑ 3,0 3,1 3,2 http://www.nia.nih.gov/alzheimers/publication/alzheimers-disease-fact-sheet, pridobljeno 4. 2. 2013.
