Glavobol v skupkih
| Glavobol v skupkih | |
|---|---|
 | |
| Trivejni živec | |
| Specialnost | nevrologija |
| Simptomi | glavobol, izločanje solz, rdeče oko, zamašen nos, smrkav nos, razdražljivost, psihomotorična agitacija, ptoza, znojenje, fotofobija |
| Pogostost | 0,1% |
| Klasifikacija in zunanji viri | |
| MKB-10 | G44.0 |
| MKB-9 | 339.00,339.01,339.02 |
| MedlinePlus | 000786 |
| eMedicine | EMERG/229 article/1142459 |
| MeSH | D003027 |
Glavobol v skupkih (tudi glavobol v rojih ali glavobol v rafalih) je hud enostranski glavobol, ki se pojavi pogosto med spanjem. Spremljajo ga bolečina v očesni votlini, solzenje in smrkanje ter rdečica obraza. Pojavlja se periodično, lahko z več napadi dnevno in več dni zapored.[1]
Spada med tako imenovane primarne glavobole (brez pojasnjenega vzroka). Poimenov je po značilnem pojavljanju v skupinah napadov,[2] ki povzročajo hude bolečine na eni strani glave.[3] Običajno se pojavlja periodično. Med posameznimi epizodami po navadi pride do spontanih izboljšanj, vendar se pri 10–15 % prizadetih pojavljajo kronično brez vmesnih obdobij remisije.[3]
Zdravilo, ki bi pozdravilo glavobole v skupkih, ne obstaja, lahko pa se v nekaterih primerih napadi preprečijo, akutni napadi pa lajšajo. Priporočeni obliki zdravljenja sta vdihovanje kisika in uporaba kratkodelujočih triptanov.[4] Za preprečevanje se priporoča zlasti verapamil. Prehodno se lahko dajejo tudi steroidi, ki lahko tudi preprečijo nadaljnje napade, dokler druga preventivna terapija ne pokaže učinka. Pojavlja se pri okoli 0,2 % populacije,[5] moški so prizadeti pogosteje kot ženske (razmerje med spoloma je od 2,5 : 1 do 3,5 : 1).[2]
Simptomi[uredi | uredi kodo]
Glavobol v skupkih je enostranski, ponavljajoč se glavobol.[6][7] Bolečina je običajno zelo huda, globoka, vrtajoča ali prebadajoča. Po navadi se pojavi v rednih obdobjih, ob istem času podnevi ali ponoči in pogosto zbudi bolnika. Pogosto ga spremljata solzenje in pordečitev enega očesa.[8] Napad glavobola praviloma traja od 15 minut do treh ur,[4] vendar večina (okoli 75 %) nezdravljenih napadov izzveni najkasneje v 60 minutah.[9] Bolečina se običajno pojavi nenadno, brez predhodnih znanilnih znakov, kot na primer pri migreni. V nekaterih primerih se v predelu, ki ga kasneje prizadene glavobol v skupkih, sicer pojavi predhodno zaznavanje bolečine, ki pa lahko vztraja tudi po končanem napadu ali celo do naslednjega napada.[10] Čeravno je glavobol v skupkih strogo enostranski, lahko redko pride do zamenjave prizadete strani med posameznimi skupki, skrajno redko pa sta v obdobju istega skupka prizadeti obe strani glave.[11] Brez zdravljenja se lahko napadi pojavljajo od enkrat na dva dni do osemkrat dnevno.[3][4]
Bolečina[uredi | uredi kodo]
Bolečina zajame le eno polovico glave (gre za enostranski glavobol), skupaj z očesno votlino na prizadeti strani, območjem nad očesom in/ali v sencih. Jakost bolečine je znatno večja kot pri drugih oblikah glavobola, tudi v primerjavi s hudo migreno. Bolečino običajno opisujejo kot pekočo, zbadajočo, vrtajočo ali stiskajočo in izvira iz predela okoli očesa ali za njim.[12] Prizadeta oseba lahko zaradi hude bolečine med napadom izkusi tudi samomorilske misli.[13][14] Glavobol v skupkih opisujejo kot eno od najbolj bolečih bolezenskih stanj.[15]
Drugi simptomi[uredi | uredi kodo]
Glavobol v skupkih spremlja še vsaj en od naslednjih simptomov prizadetosti avtonomskega živčevja: ptoza (povešenje veke), zoženje zenice, pordelost veznice, solzenje, smrkanje, redkeje pa pordelost obraza, zatekanje (zlasti oteklina veke) ali potenje v predelu čela in obraza. Običajno se našteti simptomi pojavljajo na isti strani glave kot glavobol.[3]
Med napadom se lahko pojavijo tudi nemirnost, občutljivost na svetlobo in neprenašanje svetlobe (fotofobija) ali hrupa (fonofobija). Slabost se pojavi le redko.[6] Sekundarni simptomi so lahko težave z organiziranjem misli in načrtov, telesna utrujenost, zmedenost, razdražljivost, nasilnost, potrtost in tesnobnost.[16]
Bolniki zaradi občutka pretnje novega napada glavobola v nekaterih primerih zato močno prilagajajo svoje telesne in socialne dejavnosti bolezni. Zaradi pogostnosti in hkrati nepredvidljivosti napadov se lahko izogibajo nekaterim nalogam. Vse to lahko vodi do generalizirane anksiozne motnje, paničnih napadov,[17] hudih depresivnih motenj[18] ter socialnega umika in osamitve.[19]
[uredi | uredi kodo]
Glavobol v skupkih se običajno pojavlja vedno ob istem času, najpogosteje ponoči ali zjutraj. Če se pojavljajo med spanjem, lahko bolnika prebudijo. Pojavljanje lahko kaže tudi cirkaanualno periodičnost, kar pomeni, da se lahko glavoboli pojavljajo po določenem vzorcu skozi leto. Napadi so na primer lahko pogostejši v času enakonočij in solsticijev. Pri drugih bolnikih pa so lahko povsem nepredvidljivi, brez vsakršne periodičnosti. Zaradi opisanih značilnosti je morda za patofiziologijo glavobolov v skupkih pomembna motnja v delovanju hipotalamusa, ki nadzira »biološko uro« in cirkadiani ritem.[20][21]
Vzroki[uredi | uredi kodo]
 |
 |
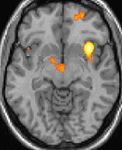 |
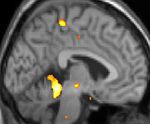
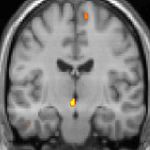
| Slikanje s pozintronsko izsevno računalniško tomografijo (PET) kaže aktivirane predele v možganih med napadom. | ||
 |
 |
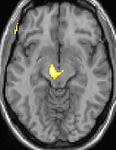 |
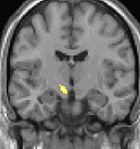
| Morfometrija kaže možganske predele s strukturnimi spremembami (večji delež sive možganovine v predelu hipotalamusa). | ||
Vzroki glavobolov v skupkih niso dokončno pojasnjeni.[22]
Genetika[uredi | uredi kodo]
Glavoboli v skupkih se v redkih primerih pojavljajo v družini; dovzetnost se deduje po avtosomno dominantnem dedovalnem vzorcu.[22] Oseba s sorodnikom v prvem kolenu z boleznijo ima 14- do 48-krat večje tveganje za pojav bolezni.[2] Po ocenah ima 1,9 do 20 % bolnikov z glavobolom v skupkih nekoga v družini, ki prav tako boleha za boleznijo. Vendar pa gentski dejavniki, ki potencialno vplivajo na pojav bolezni, zahtevajo nadaljnje raziskave, saj so trenutno razpoložljivi dokazi omejeni.[22]
Kajenje[uredi | uredi kodo]
Okoli 65 % ljudi z glavobolom v skupkih je trenutnih ali bivših kadilcev.[2] Prenehanje s kajenjem ne izboljša bolezni, hkrati se pa bolezen pojavlja tudi pri ljudeh, ki niso nikoli kadili, tudi pri otrocih. Kajenje je zato manj verjeten vzrok.[2] Verjetno so ljudje, pri katerih se pojavlja glavobol v skupkih, bolj dovzetni za kajenje in nekatere druge prvine življenjskega sloga.[23]
Hipotalamus[uredi | uredi kodo]
Nekatere teorije zagovarjajo, da so glavoboli v skupkih posledica motnje v delovanju hipotalamusa. Temu potrjuje dejstvo, da se pogosto pojavljajo ob istem času v dnevu in v določenih obdobjih v letu. Hipotalamus ima namreč pomembno vlogo pri uravnavanju človekove »biološke ure« oziroma cirkadianega ritma. Slikanje s pozintronsko izsevno računalniško tomografijo (PET) pokaže, kateri predeli možganov so aktivirani v času napada glavobola v skupkih. Aktivirani predeli so obarvani rumeno-oranžno (glej zgornje slike v preglednici na desni). Aktivirano je področje v sredini možganov, kar kažejo vse tri slike (pogled iz različnih smeri). Spodnje tri slike prikazujejo strukturne spremembe v možganih pri bolniku z glavoboli v skupkih v primerjavi z osebo brez bolezni. Razlikuje se le del hipotalamusa.[24]
Patofiziologija[uredi | uredi kodo]
V preteklosti so glavobol v skupkih prištevali med tako imenovane žilne glavobole, ki jih povzroči razširitev žil (vazodilatacija). Razširjene žile naj bi po tej razlagi pritiskale na trivejni živec. Ta teorija sicer razloži nastanek bolečine, ne podaja pa razlage o pravem vzroku nastanka glavobola. Patofiziologija glavobola v skupkih ni dokončno znana in je še vedno predmet raziskav in debat.[25]
Diagnoza[uredi | uredi kodo]
Bolniki z glavoboli v skupkih so pogosto napačno diagnosticirani in posledično neustrezno zdravljeni ali pa ostanejo celo nediagnosticirani več let. Pogosto se bolezen zamenjuje s sinuzitisom[26], migreno, glavobolom v skupkih podobnim stanjem (ki se običajno opredelijo kot sekundarni glavoboli[3]), drugimi oblikami primarnih ali celo sekundarnih glavobolov.[27] Do nepravilnih diagnoz pride zlasti, ker bolniki navajajo tudi težave z vratom, zobmi, čeljustmi ali obnosnimi votlinami in so zato po nepotrebnem napoteni k specialistom, kot so otorinolaringologi (zlasti zaradi preiskav obnosnih votlin), zobozdravniki, kiropraktiki, pa tudi psihiatri in psihologi.[28] V Evropi in ZDA traja v poprečju sedem let, da bolniku postavijo ustrezno diagnozo.[26]
Ker potrditveni test ne obstaja, je zdravniku pri postavljanju diferencialne diagnoze v veliko pomoč pogovor z zdravnikom ter tako prejeta anamneza. Pri ugotavljanju vzorca, jakosti in trajanja pojavljanja glavobola lahko pomaga bolnikov dnevnik, v katerem spremlja svoje napade. Pri razpoznavi vrste glavobola so v pomoč tudi podatki o tehnikah, ki jih bolnik uporablja za lajšanje bolezni. Za postavitev prave diagnoze mora zdravnik poznati pogostnost pojavljanja glavobola ter njegovo jakost in trajanje.[29]
Dodatna ovira pri začetnem ugotavljanju diagnoze je tudi dejstvo, da bolnik v začetku pride do zdravstvenega delavca, ki nima veliko izkušenj z diagnosticiranjem tako redke in kompleksne bolezni.[30] Vendar pa napadi glavobolov v skupkih ne predstavljajo življenjsko ogrožajočega stanja.[31]
Preprečevanje[uredi | uredi kodo]
Preventivne oblike zdravljenja se uporabljajo z namenom zmanjšanja pogostnosti oziroma popolne preprečitve napadov glavobola v skupkih.[6]
Verapamil[uredi | uredi kodo]
Zdravilo izbora za preprečevanje glavobola v skupkih je verapamil, ki spada med zaviralce kalcijevih kanalčkov [4][32] in prepreči vstop kalcijevih ionov v celice gladkega mišičja, s čimer se zmanjša dilatacija žil, ki je verjetno vzrok hudega glavobola. Kalcijeve (in tudi kalijeve) kanalčke zavira tudi v hipotalamusu. Zaradi več načinov delovanja ni možno določiti posameznega mehanizma delovanja, po katerem verapamil preprečuje napade glavobola v skupkih.[33]
Steroidi[uredi | uredi kodo]
O dolgoročnih koristih uporabe steroidov pri preprečevanju glavobola v skupkih je le malo dokazov,[4] lahko se pa uporablja kratkoročno, preden začnejo delovati druga zdravila, saj učinek steroidov nastopi že v roku treh dni.[4] Po 8- do 10-dnevnem zdravljenj se njihova uporaba običajno ukine.[6]
Operativni poseg[uredi | uredi kodo]
Pri manjšem deležu bolnikov, pri katerih uporaba zdravil ni učinkovita, lahko pride v poštev stimulacija živcev.[34][35] Uporabita se lahko dve metodi, globoka možganska stimulacija in stimulacija okcipitalnega živca.[4] Podatki kažejo o učinkovitosti pri okoli 60 % bolnikov,26[36] učinek pa se praviloma pojavi šele po več tednih ali mesecih.[35] Preučujejo tudi uporabo neinvazivne metode, in sicer transkutane električne nevrostimulacije.[35]
V nekaterih primerih lahko pridejo v poštev številni drugi operativni posegi, kot sta rizotomija (prekimitev korenine živca) in mikrovaskularna dekompresija (kirurška razbremenitev možganskega živca, na katerega pritiska žila),[35] vendar so podatki o njihovih koristih omejeni oziroma pride v nekaterih primerih celo do poslabšanja.[35]
Drugo[uredi | uredi kodo]
Alternativna priporočena zdravila za preprečevanje glavobola v skupkih so litij, metisergid in topiramat,[32][37] vendar je zlasti za uporabo topiramata in metisergida podatkov o učinkovitosti malo.[4][38] Malo je tudi dokazov o učinkovitosti tianeptina, melatonina in ergotaminea.[4] Valproat, sumatriptan in terapija s kisikom niso priporočeni za preventivno zdravljenje.[4] Terapija z injiciranjem botulina je izkazala le omejeni učinek.[39] Dokazi o učinkovitosti baklofena in kapsaicina niso jasni.[38]
Zdravljenje[uredi | uredi kodo]
Zdravljenje glavobola v skupkih zajema tri strategije:[40][41]
- prekinitveno zdravljenje – z namenom hitre, učinkovite in zanesljive prekinitve napada glavobola;
- premostitveno zdravljenje – kratkotrajna preventivna terapija v obdobju od diagnoze do nastopa učinka pravega preprečevalnega zdravljenja;
- preprečevalno zdravljenje – terapija s ciljem preprečiti nadaljnje napade oziroma vsaj zmanjšati njihovo pogostnost, jakost in trajanje.
Prekinitveno zdravljenje[uredi | uredi kodo]
Za akutno zdravljenje glavobola v skupkih se uporabljajo zdravila iz skupine triptanov in inhaliranje kisika,[4] vendar pa se uporabljajo na splošno premalokrat, saj bolniki pogosto niso ustrezno diagnosticirani.[6] V obdobju napadov glavobola v skupkih je priporočeno, da se bolnik izogiba uživanju alkohola, uporabi nitroglicerina ter dremežem tekom dneva.[9]
Kisik[uredi | uredi kodo]
Zdravljenje s kisikom lahko oblaži akuten napad glavobola, ni pa učinkovito pri preprečevanju nadaljnjih epizod.[4] Običajno bolnik prejema kisik preko obrazne maske, in sicer 12 do 15 litrov na minuto v trajanju povprečno 12 do 15 minut.[4] V prvih 15 minutah pride do izboljšanja pri okoli 70 % pacientov.[9]
Triptani[uredi | uredi kodo]
Druga priporočena oblika zdravljenja akutnega napada glavobola v skupkih je subkutana ali intranazalna uporaba sumatriptana, zdravila iz skupine triptanov.[32] Poleg sumatriptana je tudi zolmitriptan izkazal učinkovitost pri lajšanju simptomov med akutnim napadom, vendar je prvi učinkovitejši.[42] Zaradi vazokonstriktivnih neželenih učinkov triptanov je njihova uporaba pri bolnikih z ishemično boleznijo srca kontraindicirana.[4]
Opioidi[uredi | uredi kodo]
Uporaba opioidnih analgetikov za lajšanje akutnega napada glavobola v skupkih ni priporočljiva,[43] saj lahko pride celo do poslabšanja glavobola.[44][45] Dolgotrajna uporaba opioidov je tudi povezana z zasvojenostjo in odtegnitvenim sindromom ob prekinitvi uporabe.[46] Nadalje lahko njihova uporaba pri bolnikih s hudimi glavoboli oteži diferencialno diagnozo in povzroči posledično neustrezno zdravljenje.[43]
Drugo[uredi | uredi kodo]
Uporabljajo se tudi vazokonstrikcijski alkaloidi rženih rožičkov,[9] vendar njihov učinek pri akutnih napadih ni dobro preučen.[42] Podkožna uporaba oktreotida je izkazala večjo učinkovitost pri lajšanju akutnega napada glavobola v primerjavi s placebom.[47]
Premostitveno zdravljenje[uredi | uredi kodo]
Premostitveno zdravljenje, ki je kratkotrajno in omogoči preprečevanje novih napadov v obdobju, dokler ne nastopi učinek pravega preprečevalnega zdravljenja. Uvede se hkrati s preventivnimi zdravili, vendar učinek premostitvenega zdravila nastopi veliko hitreje. Najučinkovitejši v premostitveni terapiji so steroidi, na primer prednizon ali deksametazon.[48] Njihov učinek nastopi že v roku 24 ur[48] treh dni.[4] Po 8- do 10-dnevnem zdravljenj se njihova uporaba običajno ukine.[6]
Preprečevalno zdravljenje[uredi | uredi kodo]
Preventivne oblike zdravljenja se uporabljajo z namenom zmanjšanja pogostnosti, jakosti in trajanja oziroma popolne preprečitve napadov glavobola v skupkih.[6][41]
Verapamil[uredi | uredi kodo]
Zdravilo izbora za preprečevanje glavobola v skupkih je verapamil, ki spada med zaviralce kalcijevih kanalčkov [4][32] in prepreči vstop kalcijevih ionov v celice gladkega mišičja, s čimer se zmanjša dilatacija žil, ki je verjetno vzrok hudega glavobola. Kalcijeve (in tudi kalijeve) kanalčke zavira tudi v hipotalamusu. Zaradi več načinov delovanja ni možno določiti posameznega mehanizma delovanja, po katerem verapamil preprečuje napade glavobola v skupkih.[33]
Steroidi[uredi | uredi kodo]
O dolgoročnih koristih uporabe steroidov pri preprečevanju glavobola v skupkih je le malo dokazov.[4] Njihova dolgotrajna uporaba je odsvetovana tudi zaradi neželenih učinkov.[48]
Operativni poseg[uredi | uredi kodo]
Pri manjšem deležu bolnikov, pri katerih uporaba zdravil ni učinkovita, lahko pride v poštev stimulacija živcev.[34][35] Uporabita se lahko dve metodi, globoka možganska stimulacija in stimulacija okcipitalnega živca.[4] Podatki kažejo o učinkovitosti pri okoli 60 % bolnikov,26[36] učinek pa se praviloma pojavi šele po več tednih ali mesecih.[35] Preučujejo tudi uporabo neinvazivne metode, in sicer transkutane električne nevrostimulacije.[35]
V nekaterih primerih lahko pridejo v poštev številni drugi operativni posegi, kot sta rizotomija (prekimitev korenine živca) in mikrovaskularna dekompresija (kirurška razbremenitev možganskega živca, na katerega pritiska žila),[35] vendar so podatki o njihovih koristih omejeni oziroma pride v nekaterih primerih celo do poslabšanja.[35]
Drugo[uredi | uredi kodo]
Alternativna priporočena zdravila za preprečevanje glavobola v skupkih so litij, metisergid in topiramat,[32][37] vendar je zlasti za uporabo topiramata in metisergida podatkov o učinkovitosti malo.[4][38] Malo je tudi dokazov o učinkovitosti tianeptina, melatonina in ergotaminea.[4] Valproat, sumatriptan in terapija s kisikom niso priporočeni za preventivno zdravljenje.[4] Terapija z injiciranjem botulina je izkazala le omejeni učinek.[39] Dokazi o učinkovitosti baklofen in kapsaicina niso jasni.[38]
Epidemiologija[uredi | uredi kodo]
Glavoboli v skupkih prizadenejo okoli 0,2 % splošne populacije[5] oziroma 56 do 326 na 100.000 prebivalcev.[49] Moški so prizadeti pogosteje kot ženske (razmerje med spoloma je od 2,5 : 1 do 3,5 : 1).[2] Pojavi se lahko v katerem koli starostnem obdobju, najpogosteje med 20. in 50. letom starosti.[2]
Sklici[uredi | uredi kodo]
- ↑ http://www.termania.net/slovarji/slovenski-medicinski-slovar/5516821/glavobol?query=glavobol&SearchIn=All, Slovenski medicinski e-slovar, vpogled: 19. 6. 2016.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 Nesbitt AD, Goadsby PJ (11. april 2012). »Cluster headache«. BMJ (Clinical research ed.) (Review). 344: e2407. doi:10.1136/bmj.e2407. PMID 22496300.
- ↑ 3,0 3,1 3,2 3,3 3,4 »IHS Classification ICHD-II 3.1 Cluster headache«. The International Headache Society. Arhivirano iz prvotnega spletišča dne 3. novembra 2013. Pridobljeno 3. januarja 2014.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 4,17 4,18 4,19 4,20 Weaver-Agostoni J (15. julij 2013). »Cluster headache«. American family physician (Review). 88 (2): 122–128. PMID 23939643.
- ↑ 5,0 5,1 Bennett MH, French C, Schnabel A, Wasiak J, Kranke P (2008). »Normobaric and hyperbaric oxygen therapy for migraine and cluster headache«. Cochrane Database Syst Rev (Review) (3): CD005219. doi:10.1002/14651858.CD005219.pub2. PMID 18646121.
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 6,6 Beck E, Sieber WJ, Trejo R (2005). »Management of cluster headache«. Am Fam Physician (Review). 71 (4): 717–724. PMID 15742909.
- ↑ Capobianco DJ, Dodick DW (april 2006). »Diagnosis and treatment of cluster headache«. Semin Neurol (Review). 26 (2): 242–59. doi:10.1055/s-2006-939925. PMID 16628535.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Tršinar M. (2007). "Samozdravljenje glavobola". Farmacevtski vestnik 58: 45–57.
- ↑ 9,0 9,1 9,2 9,3 Friedman BW, Grosberg BM (Februar 2009). »Diagnosis and management of the primary headache disorders in the emergency department setting«. Emergency medicine clinics of North America (Review). 27 (1): 71–87, viii. doi:10.1016/j.emc.2008.09.005. PMC 2676687. PMID 19218020.
- ↑ Predloga:Primary source inline Marmura MJ, Pello SJ, Young WB (2010). »Interictal pain in cluster headache«. Cephalalgia. 30 (12): 1531–4. doi:10.1177/0333102410372423. PMID 20974600.
- ↑ Predloga:Primary source inline Meyer EL, Laurell K, Artto V, in sod. (2009). »Lateralization in cluster headache: a Nordic multicenter study«. J Headache Pain. 10 (4): 259–263. doi:10.1007/s10194-009-0129-z. PMC 3451747. PMID 19495933.
- ↑ Noshir Mehta; George E. Maloney; Dhirendra S. Bana; Steven J. Scrivani (20. september 2011). Head, Face, and Neck Pain Science, Evaluation, and Management: An Interdisciplinary Approach. John Wiley & Sons. str. 199–. ISBN 978-1-118-20995-0.
- ↑ Robbins, MS (2013). »The psychiatric comorbidities of cluster headache«. Current pain and headache reports. 17 (2): 313. doi:10.1007/s11916-012-0313-8. PMID 23296640.
- ↑ The 5-Minute Sports Medicine Consult (2 izd.). Lippincott Williams & Wilkins. 2012. str. 87. ISBN 9781451148121.
- ↑ Matharu, MS; Goadsby, PJ (2004). »Cluster headache: focus on emerging therapies«. Expert Review of Neurotherapeutics. 4 (5): 895–907. doi:10.1586/14737175.4.5.895. PMID 15853515.
- ↑ Robbins MS (Februar 2013). »The psychiatric comorbidities of cluster headache«. Current pain and headache reports (REview). 17 (2): 313. doi:10.1007/s11916-012-0313-8. PMID 23296640.
- ↑ Robbins MS (2013). »The psychiatric comorbidities of cluster headache«. Curr Pain Headache Rep (Review). 17 (2): 313. doi:10.1007/s11916-012-0313-8. PMID 23296640.
- ↑ Predloga:Primary source inline Liang JF, Chen YT, Fuh JL, in sod. (2013). »Cluster headache is associated with an increased risk of depression: a nationwide population-based cohort study«. Cephalalgia. 33 (3): 182–9. doi:10.1177/0333102412469738. PMID 23212294.
- ↑ Predloga:Primary source inline Jensen RM, Lyngberg A, Jensen RH (Junij 2007). »Burden of cluster headache«. Cephalalgia. 27 (6): 535–41. doi:10.1111/j.1468-2982.2007.01330.x. PMID 17459083.
- ↑ Pringsheim T (Februar 2002). »Cluster headache: evidence for a disorder of circadian rhythm and hypothalamic function«. Can J Neurol Sci (Review). 29 (1): 33–40. PMID 11858532.
- ↑ Dodick DW, Eross EJ, Parish JM, Silber M (Marec 2003). »Clinical, anatomical, and physiologic relationship between sleep and headache«. Headache. 43 (3): 282–92. doi:10.1046/j.1526-4610.2003.03055.x. PMID 12603650.
- ↑ 22,0 22,1 22,2 Pinessi L, Rainero I, Rivoiro C, Rubino E, Gallone S (2005). »Genetics of cluster headache: an update«. J Headache Pain (Review). 6 (4): 234–236. doi:10.1007/s10194-005-0194-x. PMC 3452030. PMID 16362673.
- ↑ Schürks M, Diener HC (2008). »Cluster headache and lifestyle habits«. Curr Pain Headache Rep (Review). 12 (2): 115–121. doi:10.1007/s11916-008-0022-5. PMID 18474191.
- ↑ DaSilva AF, Goadsby PJ, Borsook D (2007). »Cluster headache: a review of neuroimaging findings«. Curr Pain Headache Rep (Review). 11 (2): 131–136. doi:10.1007/s11916-007-0010-1. PMID 17367592.
- ↑ Goadsby PJ (2009). »The vascular theory of migraine--a great story wrecked by the facts«. Brain (Review). 132 (Pt 1): 6–7. doi:10.1093/brain/awn321. PMID 19098031.
- ↑ 26,0 26,1 Tfelt-Hansen PC, Jensen RH (1. julij 2012). »Management of cluster headache«. CNS Drugs (Review). 26 (7): 571–580. doi:10.2165/11632850-000000000-00000. PMID 22650381.
- ↑ Predloga:Primary source inline van Vliet JA, Eekers PJ, Haan J, Ferrari MD (Avgust 2003). »Features involved in the diagnostic delay of cluster headache«. J. Neurol. Neurosurg. Psychiatr. 74 (8): 1123–5. doi:10.1136/jnnp.74.8.1123. PMC 1738593. PMID 12876249.
{{navedi časopis}}: Prezrt neznani parameter|laydate=(pomoč); Prezrt neznani parameter|laysource=(pomoč); Prezrt neznani parameter|layurl=(pomoč) - ↑ Predloga:Primary source inline Van Alboom E, Louis P, Van Zandijcke M, Crevits L, Vakaet A, Paemeleire K (2009). »Diagnostic and therapeutic trajectory of cluster headache patients in Flanders«. Acta Neurol Belg. 109 (1): 10–17. PMID 19402567.
- ↑ »Headache diary: helping you manage your headache« (PDF). NPS.org.au. Pridobljeno 2. januarja 2014.
- ↑ Friedman BW, Grosberg BM (2009). »Diagnosis and management of the primary headache disorders in the emergency department setting«. Emerg. Med. Clin. North Am. (Review). 27 (1): 71–87, viii. doi:10.1016/j.emc.2008.09.005. PMC 2676687. PMID 19218020.
- ↑ »Cluster headache«. MedlinePlus Medical Encyclopedia. 2. november 2012. Pridobljeno 5. aprila 2014.
- ↑ 32,0 32,1 32,2 32,3 32,4 May A, Leone M, Afra J, in sod. (2006). »EFNS guidelines on the treatment of cluster headache and other trigeminal-autonomic cephalalgias« (PDF). Eur J Neurol. 13 (10): 1066–1077. doi:10.1111/j.1468-1331.2006.01566.x. PMID 16987158. Arhivirano iz prvotnega spletišča (PDF) dne 7. marca 2008.
- ↑ 33,0 33,1 http://www.medicinesresources.nhs.uk/GetDocument.aspx?pageId=505866, vpogled: 24. 6. 2016.
- ↑ 34,0 34,1 Magis D, Schoenen J (2011). »Peripheral nerve stimulation in chronic cluster headache«. Progress in neurological surgery (Review). 24: 126–132. doi:10.1159/000323045. PMID 21422783.
- ↑ 35,00 35,01 35,02 35,03 35,04 35,05 35,06 35,07 35,08 35,09 Martelletti P, Jensen RH, Antal A, in sod. (21. oktober 2013). »Neuromodulation of chronic headaches: position statement from the European Headache Federation«. The journal of headache and pain. 14 (1): 86. doi:10.1186/1129-2377-14-86. PMID 24144382.
- ↑ 36,0 36,1 Bartsch T, Paemeleire K, Goadsby PJ (Junij 2009). »Neurostimulation approaches to primary headache disorders«. Curr. Opin. Neurol (Review). 22 (3): 262–8. doi:10.1097/wco.0b013e32832ae61e. PMID 19434793.
- ↑ 37,0 37,1 Evers S (september 2010). »Pharmacotherapy of cluster headache«. Expert opinion on pharmacotherapy (Review). 11 (13): 2121–7. doi:10.1517/14656566.2010.496454. PMID 20569084.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 38,0 38,1 38,2 38,3 Matharu M (9. februar 2010). »Cluster headache«. Clinical evidence (Review). 2010. PMC 2907610. PMID 21718584.
- ↑ 39,0 39,1 Ailani J, Young WB (april 2009). »The role of nerve blocks and botulinum toxin injections in the management of cluster headaches«. Current pain and headache reports (Review). 13 (2): 164–7. doi:10.1007/s11916-009-0028-7. PMID 19272284.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Nalini Vadivelu; Alan David Kaye; Jack M. Berger. Essentials of palliative care. New York, NY: Springer. str. 335. ISBN 9781461451648.
- ↑ 41,0 41,1 http://www.mhni.com/headache-pain-faq/cluster-headaches/cluster-treatment-update Arhivirano 2016-06-09 na Wayback Machine., vpogled: 24. 6. 2016.
- ↑ 42,0 42,1 Law S, Derry S, Moore RA (17. junij 2013). »Triptans for acute cluster headache«. The Cochrane database of systematic reviews (Review). 7: CD008042. doi:10.1002/14651858.cd008042.pub3. PMID 24353996.
- ↑ 43,0 43,1 Paemeleire K, Evers S, Goadsby PJ (2008). »Medication-overuse headache in patients with cluster headache«. Curr Pain Headache Rep. 12 (2): 122–127. doi:10.1007/s11916-008-0023-4. PMID 18474192.
- ↑ Johnson JL, Hutchinson MR, Williams DB, Rolan P (2013). »Medication-overuse headache and opioid-induced hyperalgesia: a review of mechanisms, a neuroimmune hypothesis and a novel approach to treatment«. Cephalalgia (Review). 33 (1): 52–64. doi:10.1177/0333102412467512. PMID 23144180.
- ↑ Watkins LR, Hutchinson MR, Rice KC, Maier SF (2009). »The "toll" of opioid-induced glial activation: improving the clinical efficacy of opioids by targeting glia«. Trends Pharmacol. Sci. (Review). 30 (11): 581–591. doi:10.1016/j.tips.2009.08.002. PMC 2783351. PMID 19762094.
- ↑ Saper JR, Da Silva AN (2013). »Medication overuse headache: history, features, prevention and management strategies«. CNS Drugs. 27 (11): 867–877. doi:10.1007/s40263-013-0081-y. PMID 23925669.
- ↑ Matharu, M (9. februar 2010). »Cluster headache«. Clinical evidence. 2010. PMC 2907610. PMID 21718584.
- ↑ 48,0 48,1 48,2 http://www.mhni.com/headache-pain-faq/cluster-headaches/cluster-headache-treatment-update/transitional-therapy-cluster Arhivirano 2016-06-16 na Wayback Machine., vpogled: 24. 6. 2016.
- ↑ Torelli P, Castellini P, Cucurachi L, Devetak M, Lambru G, Manzoni G (2006). »Cluster headache prevalence: methodological considerations. A review of the literature« (PDF). Acta Biomed Ateneo Parmense (Review). 77 (1): 4–9. PMID 16856701.
